Боль в груди
Боль в груди – любые болезненные проявления или дискомфорт в области грудной клетки. Она может быть вызвана различными заболеваниями, в том числе патологией сердца, сосудов, перикарда, легких, плевры, трахеи, пищевода, мышц, ребер, нервов. В некоторых случаях боль в груди является признаком повреждения органов, находящихся за пределами грудной клетки, например желудка, желчного пузыря, поджелудочной железы.
Грудные боли очень разнообразны: острые, тупые, ноющие, режущие, колющие, тянущие, распирающие, жжение или давление. Болезненные ощущения отличаются при различных заболеваниях, однако боль не является специфическим симптомом конкретной болезни. Характеристики болей могут варьироваться в зависимости от возраста, пола пациента, сопутствующих заболеваний, психологических особенностей. Выявление непосредственной причины боли в груди зачастую представляет сложную задачу и требует ряда диагностических процедур.
Она является одним из наиболее тревожных симптомов, так как может быть проявлением тяжелых, жизнеугрожающих состояний, требующих экстренной медицинской помощи, в частности инфаркта миокарда.
Синонимы русские
Торакалгия, грудная боль, боль в грудной клетке
Синонимы английские
Chest pain, pain in the chest, thoracalgia.
Симптомы
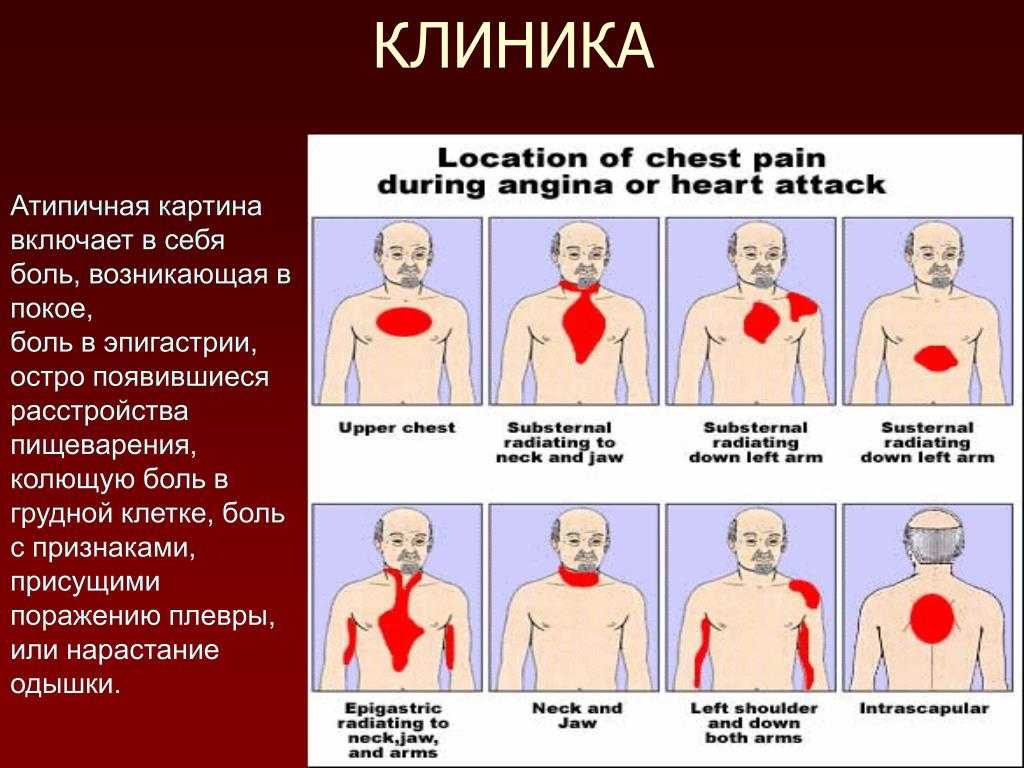
Боль в груди может носить различный характер. Иногда она отдается в руку, плечо, лопатку, спину, шею. Пациент может жаловаться не только на боль, но и на стеснение, жжение, дискомфорт в области груди.
Неприятные ощущения могут усиливаться при кашле, глубоком дыхании, глотании, надавливании на грудь, изменении положения тела (постоянные или периодические). Боль и дискомфорт в груди могут сопровождаться и рядом дополнительных симптомов, в зависимости от основного заболевания: отрыжкой или горечью во рту, тошнотой, рвотой, затруднением глотания.
Общая информация о заболевании
Боль в груди бывает проявлением различных заболеваний, каждое из которых требует определенного врачебного подхода.
- Острый инфаркт миокарда (сердечный приступ).
 Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
- Стенокардия. Состояние, при котором в результате атеросклероза и сужения коронарных сосудов нарушается кровоснабжение сердечной мышцы. Боли при стенокардии напоминают таковые при инфаркте миокарда, однако возникают при физической нагрузке, уменьшаются в покое и купируются нитроглицерином.
- Расслаивающая аневризма аорты. Аорта – это крупный сосуд, несущий кровь от левого желудочка сердца к органам и тканям.
 При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.
При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.
Расслаивающая аневризма аорты чаще всего является следствием длительно протекающей артериальной гипертензии, а также может возникать при синдроме Марфана, в результате травмы грудной клетки, при беременности или как позднее осложнение операций на сердце.
Боль при расслаивающей аневризме аорты сходна с болями при инфаркте миокарда и стенокардии, может продолжаться в течение нескольких часов или суток, не уменьшается в состоянии покоя или при приеме нитроглицерина.
- Тромбоэмболия легочной артерии. Закупорка тромбом легочной артерии или ее ветвей, по которым венозная кровь поступает из правого желудочка в легкие для насыщения кислородом.
 В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.
В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.
- Пневмоторакс. Скопление воздуха или другого газа в плевральной полости – щелевидном пространстве между оболочками, выстилающими поверхность легких и внутреннюю поверхность грудной клетки. Сопровождается острой болью в груди, учащенным дыханием, беспокойством, потерей сознания.
- Перикардит. Воспаление сердечной сумки (перикарда), то есть серозной оболочки сердца. Боль возникает за счет трения воспаленных листков перикарда. Перикардит может быть следствием вирусной инфекции, ревматоидного артрита, системной красной волчанки, почечной недостаточности.
 Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.
Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием. - Пролапс митрального клапана. Патология клапана, который находится между левым предсердием и левым желудочком сердца. У некоторых людей митральный клапан при сокращении левого желудочка прогибается в предсердие и часть крови из левого желудочка поступает обратно в левое предсердие. У большинства пациентов это не вызывает неприятных ощущений, однако у некоторых учащается сердцебиение и появляются боли в груди, которые не зависят от физических нагрузок и не иррадиируют, в отличие от стенокардии.
- Пневмония. Воспаление легочной ткани. Боль в груди при пневмонии, как правило, односторонняя, усиливается при кашле, сопровождается лихорадкой, недомоганием, кашлем.
- Эзофагит. Воспаление пищевода. Сопровождается болью в груди, нарушением глотания. Симптомыне уменьшаются при приеме антацидов.

- Гастроэзофагеальная рефлюксная болезнь. Хроническое заболевание, при котором происходит заброс кислого содержимого желудка в пищевод, что приводит к повреждению нижних отделов пищевода. При этом может возникать острая, режущая боль в груди по ходу пищевода, тяжесть, дискомфорт в груди, отрыжка, горечь во рту, нарушение глотания, сухой кашель.
- Плеврит. Воспаление листков плевры. Трение воспаленных листков плевры вызывает болевые ощущения. Плеврит может быть результатом вирусной или бактериальной инфекции, онкологических заболеваний, химио- или лучевой терапии, ревматоидного артрита.
- Перелом ребер. В этом случае боль усиливается при глубоком дыхании и при движении.
- Другие причины: панкреатит, желчнокаменная болезнь, депрессия.
Кто в группе риска?
- Люди старше 40 лет.
- Страдающие ожирением.
- Больные артериальной гипертензией.
- Люди с повышенным уровнем холестерола в крови.

- Недавно перенесшие хирургические операции.
- Страдающие алкоголизмом.
- Курящие.
- Беременные.
- Страдающие сердечной аритмией.
- Люди с онкологическими заболеваниями.
- Принимающие определенные лекарственные препараты.
- Люди с хроническими заболеваниями легких.
Диагностика
Боль в груди не является специфическим симптомом и может однозначно свидетельствовать о том или ином заболевании. Однако при появлении это признака врач должен прежде всего исключить ряд жизнеугрожающих состояний, требующих незамедлительной помощи. Иногда только дополнительные лабораторные и инструментальные исследования позволяют точно установить причину боли в груди.
Лабораторные исследования
- Общий анализ крови. Может быть выявлен лейкоцитоз (при плеврите, пневмонии), анемия (при расслаивающей аневризме аорты), тромбоцитоз и эритремия (при тромбоэмболии легочной артерии).

- Скорость оседания эритроцитов (СОЭ). Неспецифический показатель воспаления. СОЭ может быть увеличена при плеврите, перикардите, пневмонии и других заболеваниях.
- С-реактивный белок. Увеличен при воспалительных заболеваниях, а также при инфаркте миокарда. При стенокардии уровень С-реактивного белка не меняется.
- NT-proBNP (натрий-уретический мозговой пропептид). Белок, основная часть которого содержится в клетках миокарда. Он является предшественником натрий-уретического пептида, ответственного за выведения натрия с мочой. Этот показатель используется для оценки риска сердечной недостаточности, выявления начальных стадий сердечной недостаточности, оценки проводимой терапии. Является высокоспецифичным. Может быть повышен при инфаркте миокарда.
- Тропонин I. Тропонин – это белок, участвующий в мышечном сокращении. Кардиальная форма тропонина содержится в сердечной мышце и высвобождается при повреждении миокарда. Может быть повышен при инфаркте миокарда и других заболеваниях, сопровождающихся разрушением кардиомиоцитов.

- Миоглобин. Белок, похожий по своему строению на гемоглобин и ответственный за депонирование кислорода в мышечной ткани, в том числе в сердечной мышце. Повышается при повреждении мышечной ткани, в первые часы после инфаркта миокарда.
- Аланинаминотрансфераза (АЛТ). Фермент, который содержится преимущественно в печени, а также в скелетных мышцах, почках и миокарде. Увеличение АЛТ указывает на поражение печени, но может также свидетельствовать об инфаркте миокарда и служит показателем обширности поражения сердечной мышцы.
- Аспартатаминотрансфераза (АСТ). Этот фермент содержится преимущественно в миокарде, скелетной мускулатуре, печени. Повышение уровня АСТ является признаком инфаркта миокарда. Величина АСТ соответствует степени повреждения сердечной мышцы.
- Креатинкиназа общая. Фермент, участвующий в реакциях энергетического обмена. Различные его изоформы содержатся в разных тканях организма человека. Увеличение уровня общей креатинкиназы наблюдается при инфаркте миокарда и миопатиях.

- Креатинкиназа MB. Изоформа креатинкиназы, которая содержится в основном в миокарде и тканях нервной системы. Ее уровень соответствует обширности поражения миокарда.
- Лактатдегидрогеназа (ЛДГ) общая. Фермент, который участвует в энергетическом обмене и содержится практически во всех тканях организма. Различные типы ЛДГ присутствуют в разных органах. Общая лактатдегидрогеназа может быть повышена при инфаркте миокарда и заболеваниях печени.
- Лактатдегидрогеназа 1, 2 (ЛДГ 1, 2 фракции). Это типы лактатдегидрогеназы, увеличение которых является более специфичным показателем поражения миокарда и почек.
- Липаза. Фермент поджелудочной железы. Повышение уровня липазы специфично для заболеваний поджелудочной железы.
- Холестерол общий. Это основной показатель жирового обмена в организме. Используется для диагностики атеросклероза и заболеваний печени.
- D-димер. Продукт расщепления фибрина. Является показателем фибринолитической активности крови.
 Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты.
Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты. - Основные электролиты крови – калий, натрий, хлор, кальций. Изменение уровня электролитов крови может указывать на патологию почек, надпочечников, эндокринные заболевания, злокачественные новообразования.
- Мочевина, креатинин сыворотки. Это конечные продукты азотистого обмена, которые выводятся из организма почками. Их увеличение может говорить о патологии почек.
Инструментальные методы исследования
- Электрокардиография (ЭКГ). Изменения на ЭКГ выявляются при инфаркте миокарда, стенокардии, перикардите. Помогает определить локализацию и степень поражения миокарда.
- Рентгенография, компьютерная томография (КТ), магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ) органов грудной клетки. Это методы визуализации, позволяющие оценить состояние органов грудной клетки, выявить травмы, новообразования, признаки внутреннего кровотечения и другие патологические изменения.

- Трансэзофагеальная эхокардиография. Ультразвуковое исследование, при котором датчик вводится в пищевод. С его помощью оценивают состояние сердца, его клапанов, крупных сосудов. Имеет большое диагностическое значение при тромбоэмболии легочной артерии, аневризме аорты.
- Ангиография. Рентгенологическое исследование сосудов с использованием нетоксичного контрастного вещества, хорошо видимого на снимках. Позволяет оценить состояние и проходимость кровеносных сосудов, в том числе и коронарных.
Лечение
Лечение зависит от основного заболевания, симптомом которого является боль в груди. Терапия может заключаться как в применении соответствующих лекарственных препаратов, так и в хирургических манипуляциях.
Профилактика
Специфической профилактики большинства заболеваний, сопровождающихся болью в груди, нет. Однако для снижения риска их развития полезны отказ от курения и алкоголя, достаточная двигательная активность, здоровое питание, своевременные профилактические медицинские осмотры.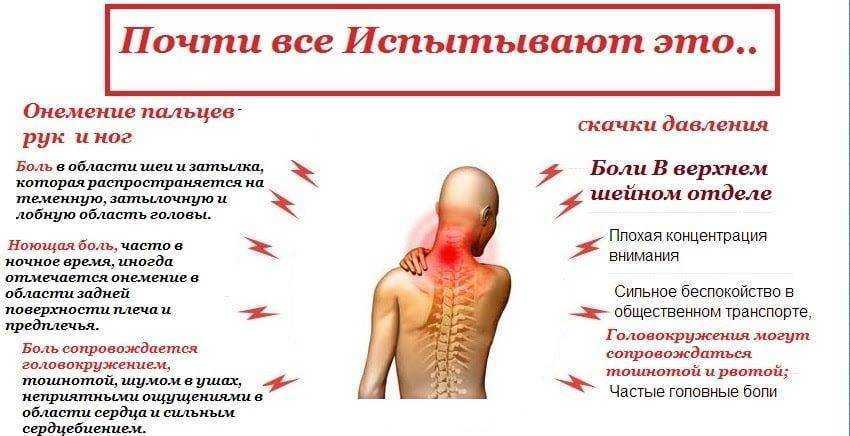
Рекомендуемые анализы
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ)
- С-реактивный белок (количественно)
- NT-proBNP (количественно)
- Тропонин I
- Миоглобин
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Креатинкиназа общая
- Креатинкиназа MB
- Лактатдегидрогеназа (ЛДГ) общая
- Лактатдегидрогеназа 1, 2 (ЛДГ 1, 2 фракции)
- Липаза
- Холестерол общий
- D-димер
- Калий в сыворотке
- Натрий в сыворотке
- Хлор в сыворотке
- Кальций в сыворотке
- Мочевина в сыворотке
- Креатинин в сыворотке
- Лабораторная диагностика острого коронарного синдрома и инфаркта миокарда (оптимальный)
Боли в груди — цены на лечение в Воронеже
Боли в груди: причины возникновения, диагностика
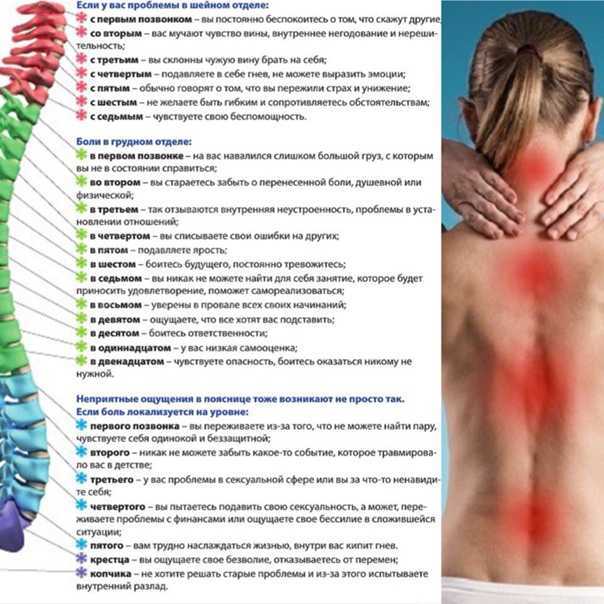
Признаком многих заболеваний является боль в груди. Она может возникать из-за небольших проблем с пищеварением и самостоятельно исчезать или сообщать о серьезных патологиях легочного, сердечного, сосудистого отдела или позвоночника. На консультацию к вертеброневролога отправляют пациентов с жалобами, что болит грудная клетка.
Она может возникать из-за небольших проблем с пищеварением и самостоятельно исчезать или сообщать о серьезных патологиях легочного, сердечного, сосудистого отдела или позвоночника. На консультацию к вертеброневролога отправляют пациентов с жалобами, что болит грудная клетка.
Причины возникновения
Боли в груди могут формироваться из-за множества причин. Существует три основные подгруппы патологий, на фоне которых развивается неприятная симптоматика. К основной относят:
- травмы позвоночного столба, мышечных тканей спины или резкое поднятие тяжелых предметов;
- недостаточную двигательную и физическую активность;
- продолжительное нахождение в статистическом положении – на ногах или сидя.
Ко второй относят болезни одного из отделов позвоночного столба:
- остеопорозы, дисковая грыжа;
- остеохондрозы, радикулиты грудного, шейного отдела;
- периартрит плечелопаточной области, протрузия;
- разнообразные деформации – сколиозы, кифозы, кифосколиозы;
Последняя подгруппа источников, из-за которых может болеть грудная клетка, представлена:
- патологиями желчного пузыря и желудочно-кишечного отдела;
- межреберной невралгией, заболеваниями сердца;
- миозитами, переохлаждением, растяжением связочного аппарата;
- бронхитами, плевритами, тромбоэмболией;
- инфекционными болезнями – гриппом, туберкулезом, полиомиелитами, опоясывающим лишаем, эпидемическим миозитом;
- патологиями средостения – среднего отдела позвоночного столба;
- чрезмерными физическими нагрузками с перенапряжением мышц;
- доброкачественными и злокачественными новообразованиями;
- заболеваниями аутоиммунной этиологии.

Не нужно ждать, когда болевой синдром самостоятельно исчезнет – многие болезни маскируются под безобидными симптомами. Позднее обращение за медицинской помощью может привести к продолжительному курсу терапии.
Визит в медицинский центр
Боль в области груди вызывает у пациентов страх, что проблема связана с работой сердца. Без полноценного диагностического обследования невозможно точно сказать, какой из внутренних органов или тканей провоцирует неприятные ощущения.
Болевой синдром за грудиной не всегда сообщает о сердечной недостаточности, для уточнения источника проблемы пациент направляется на консультацию к терапевту. Врач ставит предположительный диагноз и отправляет на прием к одному из профильных специалистов:
- гастроэнтерологу;
- кардиологу;
- неврологу;
- онкологу;
- ортопеду;
- пульмонологу;
- травматологу;
- фтизиатру.

Диагностика
Если болит в области грудной клетки, то специалисты клиники рекомендуют пройти плановое обследование. Показаниями для диагностического исследования является:
- нерегулярно возникающая, со слабой интенсивностью, боль;
- появление неприятных ощущений после стрессовых ситуаций, физических нагрузок;
- прекращение болевого синдрома после приема медикаментозных средств.
Пациент с болью в районе груди должен обратить внимание на следующие проявления:
- на время появления дискомфорта – ночью или днем;
- связь болезненности с приемом пищи;
- продолжительность приступа;
- вынужденное положение, при котором переносить неприятные ощущения легче всего;
- что лучше помогает при подавлении болей: анальгетики или сосудорасширяющие средства.
Ощущение, что боли в области грудной клетки, должно насторожить пациента и послужить причиной визита в медицинский центр. Своевременно обнаруженное заболевание вылечить легче, чем бороться с его последствиями.
Своевременно обнаруженное заболевание вылечить легче, чем бороться с его последствиями.
Номер для записи и консультаций:
+7 (473) 210-03-21 Заказать звонок
Запишитесь на удобное время онлайн!
Запись онлайн
Костохондрит – симптомы, причины и лечение
Костохондрит – это состояние, при котором возникает боль в передней части грудной клетки. Это результат воспаления в месте, где верхние ребра прикрепляются к грудине (грудной кости).
Костохондрит — относительно безобидное заболевание, которое обычно проходит без лечения. Тем не менее, это может вызвать беспокойство, поскольку его симптомы могут быть ошибочно приняты за сердечный приступ. Внезапное появление боли в груди должно быть немедленно оценено службой неотложной помощи или врачом.
Причины
Часто нет определенной причины костохондрита. Это может быть связано с травмой грудной клетки или с необычной физической активностью или напряжением (например, поднятие тяжестей или сильный кашель). Костохондрит может возникнуть после респираторного заболевания, такого как простуда или грипп, а также у людей с сопутствующими заболеваниями, включая фибромиалгию, системную красную волчанку и анкилозирующий спондилоартрит.
Костохондрит может возникнуть после респираторного заболевания, такого как простуда или грипп, а также у людей с сопутствующими заболеваниями, включая фибромиалгию, системную красную волчанку и анкилозирующий спондилоартрит.
Костохондрит чаще поражает женщин, чем мужчин, и чаще встречается у подростков и молодых людей.
Симптомы
Основными симптомами костохондрита являются боль и болезненность в месте соединения ребер и грудины в результате воспаления хрящевой ткани между костями. Боль усиливается при движении и глубоком дыхании и уменьшается при покое и спокойном дыхании. Давление непосредственно на пораженный участок также вызывает сильную боль.
Боль может различаться по интенсивности, но часто бывает сильной. Это может быть описано как давление, ноющая или острая боль. Обычно он локализуется на передней части грудной клетки, но может иррадиировать в спину, живот, руку или плечо.
Боль обычно возникает только с одной стороны грудной клетки, чаще всего с левой, но может затрагивать обе стороны грудной клетки одновременно. Симптомы костохондрита обычно длятся от одной до трех недель.
Симптомы костохондрита обычно длятся от одной до трех недель.
Симптомы костохондрита можно принять за сердечный приступ. Однако боль при инфаркте охватывает всю грудную клетку и часто сопровождается одышкой, тошнотой и потливостью. Если появление боли внезапное, обратитесь в службу экстренной помощи или к врачу.
Диагностика
Диагноз костохондрита обычно можно поставить, оценив характер симптомов и воспроизведя боль при надавливании на пораженный участок. Иногда могут быть рекомендованы тесты для исключения других более серьезных состояний:
- Рентген грудной клетки
- Электрокардиограмма (ЭКГ), которая представляет собой запись электрической активности сердца
- Анализы крови.
Лечение
Часто симптомы костохондрита исчезают без лечения. Там, где требуется лечение, цель состоит в том, чтобы уменьшить воспаление и контролировать боль. Лечение обычно состоит из:
- Отдых и избегание действий, усиливающих боль
- Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, и обезболивающие препараты, такие как парацетамол
- Прикладывание льда и/или согревающих компрессов к области
- Мягкая растяжка верхней части грудных (грудных) мышц два-три раза в день.

Если боль сильная и/или продолжительная, в пораженный участок можно ввести кортикостероидный препарат, например гидрокортизон, чтобы уменьшить боль и воспаление. В редких случаях, когда состояние не поддается медикаментозному лечению, может потребоваться операция по удалению воспаленного хряща.
Ссылки
Флауэрс, Л.К. (2020). Костохондрит (веб-страница). Лекарства и болезни Medscape. Нью-Йорк, штат Нью-Йорк: ООО WebMD. https://emedicine.medscape.com/article/808554-overview#a4 [Проверено: 20.08.20]
NHS (2029). Костохондрит (веб-страница). Реддич: Национальная служба здравоохранения (NHS) Англии. https://www.nhs.uk/conditions/costochondritis/ [Проверено: 20.08.20]
O’Toole, M.T. (Эд) (2017). Костохондрит. Словарь Мосби по медицине, сестринскому делу и медицинским профессиям (10-е изд.). Сент-Луис, Мичиган: Эльзевир.
Последнее рассмотрение: август 2020 г.
Перейдите на главную страницу нашей медицинской библиотеки, чтобы найти информацию о других заболеваниях.
Другие состояния могут быть причинами боли в груди
Хотя боль в груди часто — и справедливо — связана с сердечным заболеванием, другие медицинские проблемы могут быть причинами боли в груди. Стенокардия — ощущение давления, тяжести, стеснения. или боль в груди — возникает, когда бляшки в коронарных артериях частично блокируют кровоток, а сердечная мышца не получает достаточного количества кислорода и питательных веществ. (Вы можете узнать больше об стенокардии в Гарвардском специальном отчете о состоянии здоровья 9).0065 Болезни сердца: обзор распространенных сердечных заболеваний и новейших методов лечения .) Тем не менее, сердце не является единственным органом в верхней части живота, и боль в груди может быть вызвана состояниями, поражающими пищевод, легкие, желчный пузырь, или желудок.
Пищеварительные причины боли в груди
Когда боль в груди, особенно боль в нижней части грудной клетки, вызвана приемом пищи, она, скорее всего, исходит из пищеварительной системы, а не из сердца, и может быть вызвана следующими причинами:
Кислотный рефлюкс или изжога. Когда кислота из желудка попадает в пищевод, это может вызвать ощущение жжения в груди, напоминающее ощущение стенокардии или часто ошибочно принимаемое за сердечный приступ.
Когда кислота из желудка попадает в пищевод, это может вызвать ощущение жжения в груди, напоминающее ощущение стенокардии или часто ошибочно принимаемое за сердечный приступ.
Спазм пищевода. Внезапные сильные сокращения пищевода, мышечной трубки между ртом и желудком, могут быть болезненными. Эти спазмы также могут задерживать пищу в пищеводе и препятствовать ее прохождению в желудок.
Болезнь желчного пузыря. Внезапная боль, которая часто возникает через 30 минут после еды, может быть признаком камней в желчном пузыре. Боль в желчном пузыре обычно ощущается чуть ниже грудины и может распространяться на правую руку или между лопатками. Это происходит, когда желчный пузырь сокращается, пытаясь прокачать желчь вокруг желчных камней, которые блокируют ее прохождение в печень.
Воспалительные причины болей в груди
Ткани в грудной полости могут воспаляться из-за травмы, инфекции или аутоиммунных состояний, при которых иммунные клетки организма атакуют собственные ткани. Общие воспалительные причины боли в груди включают следующее:
Общие воспалительные причины боли в груди включают следующее:
Костохондрит. Это состояние, воспаление стенки грудной клетки между ребрами и грудиной, может вызвать колющую, ноющую боль, которую часто ошибочно принимают за сердечный приступ. Костохондрит обычно вызывается травмами или чрезмерными нагрузками, часто во время контактных видов спорта, или может сопровождаться артритом.
Перикардит — это воспаление перикарда, защитной двухслойной оболочки, окружающей сердце. У него много различных возможных причин, в том числе вирус или другая инфекция, определенные заболевания, травма грудной клетки, лучевая терапия рака или реакция на лекарства. Классическим симптомом перикардита является острая, колющая боль в центре или левой половине грудной клетки, которая усиливается при глубоком вдохе или в положении лежа. Боль возникает из-за того, что раздраженные слои мешочка трутся друг о друга.
Причины боли в груди, связанные с легкими
Следующие состояния легких часто вызывают боль в груди, которая может ощущаться как стенокардия.
Пневмония может вызывать одышку и острые боли, усиливающиеся при глубоком вдохе. В отличие от стенокардии, она может сопровождаться другими симптомами, такими как лихорадка, озноб или кашель.
Легочная эмболия — сгусток крови, попавший в сосуды, снабжающие легкие, — может вызвать боль в груди. Боль часто сопровождается учащенным или нерегулярным сердцебиением, внезапным затруднением дыхания или ощущением головокружения или слабости. Легочная эмболия может быть опасной для жизни, поэтому симптомы требуют обращения в 911.
Психологические причины болей в груди
Как тревога, так и приступ паники могут вызывать симптомы, очень похожие на стенокардию. Эти приступы, которые могут возникнуть внезапно или в ответ на стрессовое событие, включают боль в груди, одышку, сердцебиение и головокружение. Ключевое отличие заключается в том, что боль в груди обычно мимолетна, длится всего мгновение или два.
Что делать, если вы не уверены
Каждый раз, когда вы не уверены в источнике повторяющейся или продолжающейся в течение нескольких дней боли в груди, вам следует поговорить со своим лечащим врачом.
 Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.
Острая боль в груди у лиц старше 40 лет чаще всего ассоциируется именно с этим заболеванием. Инфаркт миокарда возникает при повреждении и гибели участка миокарда в результате нарушения кровообращения в коронарных сосудах. Чаще всего он проявляется острой болью за грудиной или левее грудины, которая отдается в спину, шею, плечо, руку и не уменьшается при приеме нитроглицерина или в покое. Симптомыразличны у разных пациентов. Для женщин пожилого возраста характерна атипичная симптоматика: резкая слабость, тошнота и рвота, учащенное дыхание, боль в животе.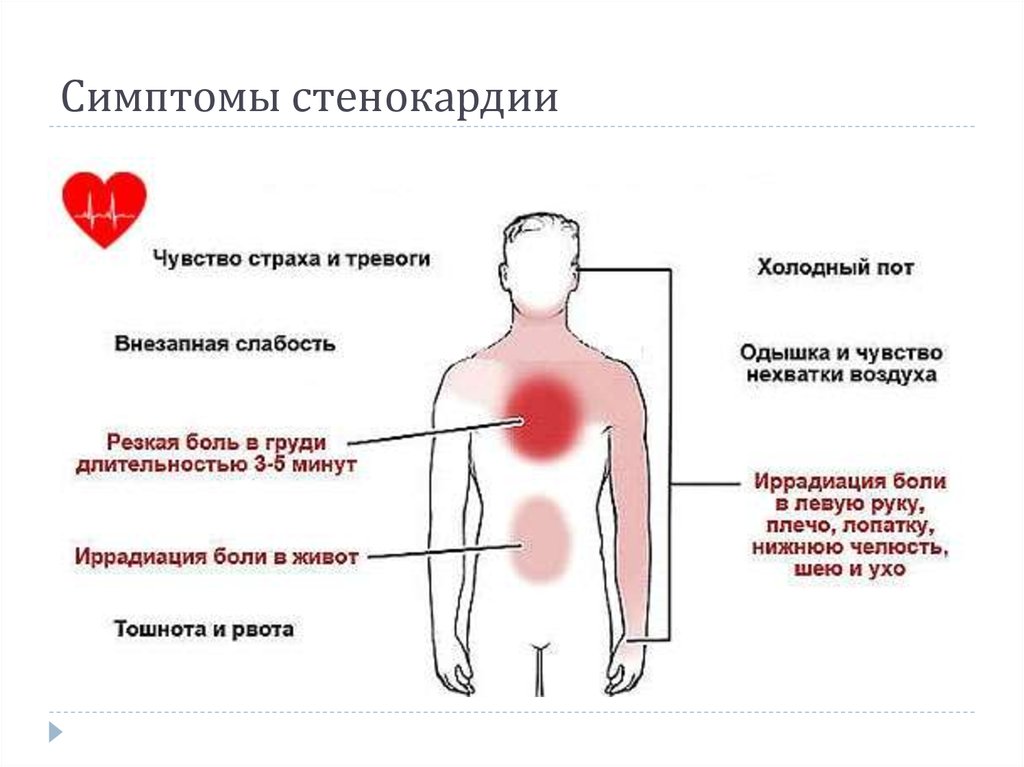 При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.
При расслаивающей аневризме происходит разрыв интимы (внутренней оболочки) аорты с проникновением крови в другие слои стенки аорты и последующим расслоением стенки, которое чаще всего приводит к полному разрыву аорты и массивному внутреннему кровотечению. Заболевание в большинстве случаев заканчивается летальным исходом в течение нескольких часов или суток, даже при своевременной диагностике и вовремя начатом лечении.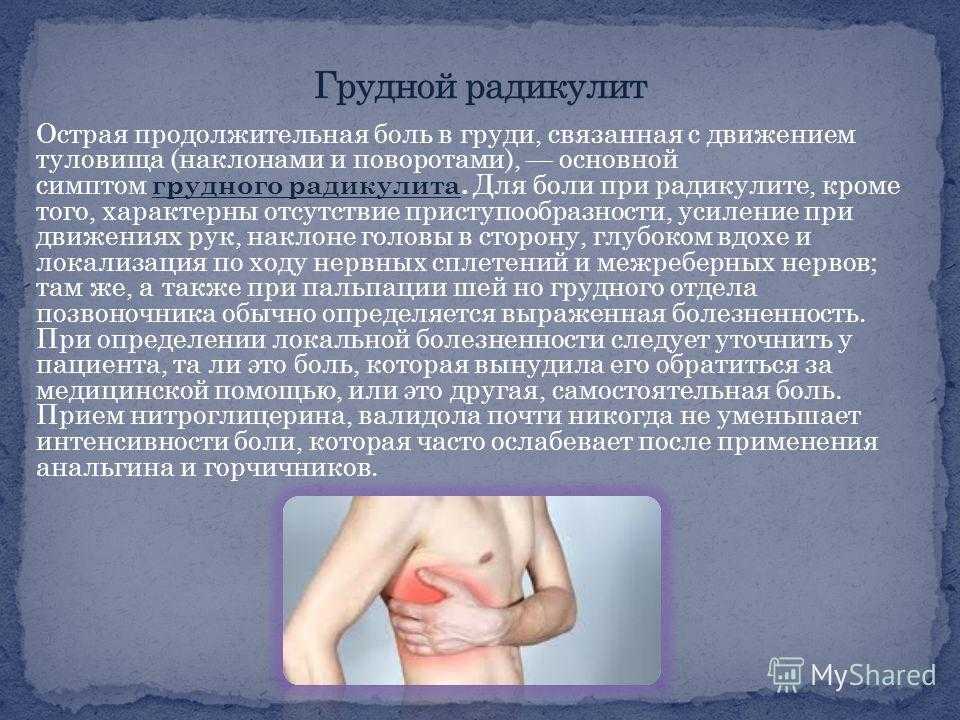 В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях.
В результате нарушается газообмен, возникает гипоксия, увеличивается давление в легочных артериях. Боль в груди возникает внезапно, усиливается при глубоком вдохе, сопровождается учащенным дыханием и в некоторых случаях кровохарканьем. Риск тромбоэмболии увеличивается после хирургических операций, длительной вынужденной неподвижности, при беременности, приеме оральных контрацептивов, особенно в сочетании с курением, при онкологических заболеваниях. Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.
Часто встречается идиопатический перикардит, то есть перикардит неизвестной этиологии. Боль острая, возникает лишь на начальных стадиях заболевания, может сопровождаться учащенным дыханием, жаром, недомоганием.

 Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты.
Уровень D-димера может меняться при тромбоэмболии легочной артерии, расслаивающей аневризме аорты.