основные причины боли в груди у девушки или женщины и что делать
Чувство тяжести или сдавливания в груди знакомо почти каждой женщине. Пробежалась по лестнице, охватила паника или радость, ждешь наступления критических дней. Поводов для изменения состояния бюста множество. Некоторые явления не вызывают у нас беспокойство, но мы не всегда знаем, в каком случае насторожиться все-таки стоит. Поговорим о том, почему временами болит грудь и как можно облегчить неприятные симптомы.
Редакция сайта
Теги:
Женское здоровье
Женская грудь
Причины боли
Здоровье
возраст
Боль в груди может быть временной и постоянной, но терпеть или пропускать ее нельзя. Важно отличать легкое недомогание от состояния, когда до нее невозможно дотронуться. Расскажем об основных причинах, почему может болеть грудь, и как с этим справиться.
Расскажем об основных причинах, почему может болеть грудь, и как с этим справиться.
Содержание статьи
У одних девушек грудь набухает ежемесячно и они даже перестают на это обращать внимание. А другим сложно игнорировать заметный дискомфорт.
Особенно когда не совсем понятны его причины и самочувствие оставляет желать лучшего. Нормально ли то, что иногда сильно болит грудь и почему это происходит? Попробуем выяснить природу масталгии и научимся слушать свой организм.
Почему болит грудь: главные причины
На протяжении всей жизни наш организм подвергается различным стрессам и выполняет массу функций. Досталось и бюсту. Поначалу мы ищем ответ на вопрос, почему у девочки в период полового созревания болит грудь, потом – у беременной женщины и в завершение – при наступлении менопаузы. А сколько еще промежуточных этапов, на которые реагирует наш красивый и чувствительный орган!
Подростковый возраст
В пубертате девочка с нетерпением ждет, когда же ее грудь сформируется, а она почему-то начинает болеть. Происходит значительный гормональный всплеск, затрагивающий молочные железы. Боль бывает очень ощутимой из-за разрастания самой железистой ткани.
Происходит значительный гормональный всплеск, затрагивающий молочные железы. Боль бывает очень ощутимой из-за разрастания самой железистой ткани.
Подростка может беспокоить, почему сильнее болит левая грудь, а не правая, или наоборот. Увеличение объема молочных желез часто идет ассиметрично, поэтому и процесс имеет разную степень выраженности.
Предменструальный синдром
Ты регулярно замечаешь, что грудь увеличивается в размере всего лишь за неделю, перестает умещаться в любимом бюстгальтере и вдобавок к этому почему-то болит. Ее буквально распирает, тебе кажется, что молочные железы отекли. Но вскоре все встает на свои места.
Обычно набухание груди происходит непосредственно перед началом менструации. Это случается не со всеми женщинами, но со многими, и является одним из симптомов ПМС. Неприятный признак исчезнет после месячных, а мы объясним, почему грудь болит именно в этот период.
Врачи говорят, что это связано с естественным изменением гормонального фона на разных стадиях цикла. Во второй его половине уровень прогестерона взлетает, это и может вызвать болезненное набухание. Как правило, болит область выше середины груди, но почему одним женщинам приходится страдать от этого явления, а другим посчастливилось вообще не знать, что это такое, – загадка природы.
Есть девушки, которые спрашивают у специалистов, почему их грудь болит во время месячных. Она становится плотнее, отекает, повышается чувствительность сосков, до нее просто нельзя дотронуться. В данном случае гормональный баланс немного «запоздал» и не успел восстановиться с началом менструации, эти ощущения не должны длиться долго.
Овуляция
В этот время происходит выброс в кровь большого количества эстрогена, вот почему часто болит грудь в середине цикла. Она так сильно набухает, что соединительная ткань не успевает адаптироваться к нагрузке. Кроме того, болезненные ощущения может провоцировать повышение внутреннего давления в мелких сосудах и возбуждение нервных волокон.
Кроме того, болезненные ощущения может провоцировать повышение внутреннего давления в мелких сосудах и возбуждение нервных волокон.
Опытные девушки знают, почему грудь болит сразу после овуляции. Таким образом они без труда контролируют наступление месячных. Дискомфорт может некоторое время усиливаться – это зависит от гормонального дисбаланса, связанного с подготовкой к выходу неоплодотворенной клетки. Когда боль спадет, начнутся критические дни.
Гормональная контрацепция
Набухание и повышенная чувствительность груди в такт циклу – нормальное явление, и беспокоиться о нем не стоит. Конечно, за исключением тех случаев, когда это настолько нестерпимо, что мешает тебе жить. Если груди болят очень сильно, почему бы не обратиться к врачу, вместо того, чтобы терпеть или бесконтрольно пить лекарства.
В случае, когда грудь болит перед месячными, все ясно, но почему так происходит весь месяц – нужно искать другую причину. Например, ею может оказаться новый способ контрацепции. Если ты первые месяц-два пьешь гормональные противозачаточные таблетки, организм может отреагировать подобным образом.
Например, ею может оказаться новый способ контрацепции. Если ты первые месяц-два пьешь гормональные противозачаточные таблетки, организм может отреагировать подобным образом.
Беременность
До родов еще далеко, а ощущения в бюсте дают о себе знать уже на третьей или четвертой неделе. Многих будущих мам интересует, почему при беременности болит грудь. Это связано с колебаниями уровня гормонов и изменения структуры молочных желез. У некоторых женщин болезненность сохраняется до рождения ребенка. Но чаще всего симптомы уходят после первого триместра.
Лактация
После успешных родов в большинстве случаев наступает период лактации. Если это первые роды, маму может удивлять, почему грудь так сильно набухла и болит. Это связано с резким притоком молока. Возможны покалывания, сдавливания или распирание молочных желез. Понадобится немного времени, чтобы молока вырабатывалось столько, сколько нужно ребенку. Легкая боль от приливов считается нормальной.
Легкая боль от приливов считается нормальной.
Если во время кормления почему-то на груди болят лишь соски, дело может быть в вырабатывании привычки. Грудь адаптируется к процессу. Но при возрастающей чувствительности сосков, когда лактация болезненна, причина часто кроется в неправильном прикладывании малыша. Нужно обратиться к педиатру, чтобы нормализовать контакт.
Стоит насторожиться, если болит под грудью, в середине или по всей области, и ты не знаешь, почему это происходит. Для начала следует измерить температуру. Если она повышенная, а молочные железы стали твердыми и горячими, мог наступить мастит. Нужно срочно обращаться к врачу.
Белье
Надела бюстгальтер не по размеру и вскоре начал преследовать дискомфорт. Замечала такое? Стило его снять, как грудь почему-то тут же перестала болеть. Все дело в нашем стремлении к идеалам. Есть дамы, которые стесняются чересчур большого бюста и скрывают пышные формы за бельем на пару размеров меньше. А есть те, которые носят пуш-ап и создают неестественное положение груди целый день.
А есть те, которые носят пуш-ап и создают неестественное положение груди целый день.
И почему у молодой девушки не возникают подозрения, что грудь болит из-за носки неправильного белья, ведь и после 18 лет она продолжает формироваться! Поэтому пуш-ап особенно вреден для юных девочек. Он может пережать и нарушить лимфо- и кровоток. Так что лучше обойтись без поролона.
Менопауза
Мы знаем, почему болит грудь у девушки до 18 лет – из-за гормонального перестраивания организма. Яичники начинают вырабатывать гормоны эстрогены, отвечающие за половое развитие, репродуктивную функцию и состояние женщины в целом. А в период менопаузы наоборот, их продуцирование постепенно сходит на нет. Меняется соотношение «женского» и «мужского» гормонов и этот дисбаланс влияет на молочные железы.
Даже если до этого женщину никогда особо не беспокоила грудь, удивляться, почему теперь она начала болеть, не стоит. Но только в том случае, когда масталгия не является циклической, считается кратковременной или периодической. И лишь изредка сопровождается повышением температуры тела и общей слабостью. Если же появилось жжение, покалывание или другие странные признаки, лучше проконсультироваться у специалиста.
Но только в том случае, когда масталгия не является циклической, считается кратковременной или периодической. И лишь изредка сопровождается повышением температуры тела и общей слабостью. Если же появилось жжение, покалывание или другие странные признаки, лучше проконсультироваться у специалиста.
Киста
Проследи за важным моментом. Беспокоит весь бюст или почему-то болит только правая или левая грудь. Если обе, наиболее вероятная причина кроется в изменениях гормонального фона. Если одна – это может быть связано с наличием определенных инфекций (даже не у кормящих женщин) или кисты. Киста ощущается как небольшой пузырек и должна исчезнуть с приходом нового цикла. Если нет – обратись к врачу.
Инфекция может вызывать не только боль, но и выделения из соска. Появиться она может даже из-за такой рядовой процедуры, как выщипывание волосков, растущих вокруг ареолы. Врач подберет антибиотики. Также бывает, что в молочных железах нащупываются множественные уплотнения. Почему при нажатии болит грудь в этом случае? Неровности могут быть признаком мастопатии (фиброзно-кистозной болезни). При наличии этого заболевания тоже необходимо обратиться к специалисту и регулярно проходить осмотр.
Почему при нажатии болит грудь в этом случае? Неровности могут быть признаком мастопатии (фиброзно-кистозной болезни). При наличии этого заболевания тоже необходимо обратиться к специалисту и регулярно проходить осмотр.
Обследования при боли в груди
Для начала нужно посетить маммолога. Именно он специализируется на любых патологиях груди. В ряде случаев он может направить к гинекологу, онкологу, хирургу или эндокринологу. Самостоятельно устанавливать себе диагноз однозначно не стоит. Особенно искать ответ на вопрос, почему груди болят целый месяц и что с этим делать, на форумах. Врач может назначить следующие варианты обследования:
- Пальпация позволяет выявить, в каком именно месте болят молочные железы. Потом эти участки будут исследовать с помощью маммографии и УЗИ. Пальпация проводится в положении лежа и стоя.
- Общий анализ крови и отдельный – для исследования уровня гормонов, чтобы увидеть, каких не хватает, а какие в избытке.
 А общий анализ может рассказать об изменении ряда показателей, которые укажут на развитие воспалительного процесса.
А общий анализ может рассказать об изменении ряда показателей, которые укажут на развитие воспалительного процесса. - Маммография дает изображение органа в нескольких проекциях. Это один из самых информативных видов исследования, выявляющий причину, почему, например, болит низ груди или другая область.
- Ультразвуковое исследование (УЗИ) предоставляет возможность увидеть очаги воспаления при высокой плотности ткани молочной железы. Оно безопасно для здоровья и может применяться при беременности и у кормящих пациенток.
- Биопсия нужна для проведения исследования на клеточном уровне. Этот метод применяется для подтверждения точного диагноза при подозрении на наличие онкозаболевания в молочной железе.
- Магнитно-резонансная маммография (МРТ) дополняет сведения, полученные во время УЗИ и маммографии. Если поставлен диагноз «рак молочной железы», МРТ покажет размер опухоли и метастазы, исследует лимфатические узлы, дав объяснение, почему болит грудь, когда ее трогаешь.
 Метод безопасен для подростков и беременных.
Метод безопасен для подростков и беременных.
Как снизить боль в груди
Если тебя беспокоят неприятные ощущения, врачи рекомендуют не только пройти обследование и сдать анализы. Образ жизни тоже может объяснить, почему болит грудь, низ живота или другие органы.
- Избавься от неподходящего по размеру белья. Оно должно поддерживать грудь, а не сдавливать или деформировать.
- Ограничь физические нагрузки и занятия спортом за несколько дней до менструации и во время критических дней.
- Пей травяные чаи, купленные в аптеке, чтобы убрать отек, ешь меньше соли и употребляй норму воды.
- Пересмотри рацион в пользу полезных продуктов и после консультации со специалистом введи в него недостающие витамины.
- Откажись от курения и алкоголя, а также минимизируй количество чашек кофе в день до двух.
Фото: Sora Shimazaki, Elina Fairytale, Sora Shimazaki: Pexels: Shutterstock
СМИ об ИНВИТРО.

Беременность – особенный период жизни женщины, полный забот, тревог и нетерпеливого ожидания. Прожить эти девять месяцев необходимо с максимальной пользой как для малыша, так и для мамы, которой хочется оставаться в форме и не чувствовать себя глубоко больной.
Потерпите, это скоро пройдет
Как определить на ранних сроках, что беременность наступила, если большинство способны заметить только хрестоматийный признак – задержку менструации, а некоторые и вовсе не подозревают о беременности вплоть до сильных изменений фигуры и первых шевелений ребенка? А ведь на самом деле еще до того, как вы обрадуетесь двум полоскам на тесте, организм подает сигналы о зарождении новой жизни. Если до месячных еще далеко, о наступлении беременности подскажут девять простых, но очень «ярких» признаков.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Марина Уколова, врач-консультант Независимой лаборатории ИНВИТРО.
Вы заметили, что кружево на бюстгальтере подозрительно отгибается? Грудь налилась и прибавила в размере? Это один из основных признаков беременности. Грудь может начать увеличиваться через 1–2 недели после зачатия, что связано с повышенным выделением гормонов: эстрогена и прогестерона. Иногда возникают ощущение напряжения в области груди или даже небольшие боли. Соски становятся очень чувствительными.
Грудь может начать увеличиваться через 1–2 недели после зачатия, что связано с повышенным выделением гормонов: эстрогена и прогестерона. Иногда возникают ощущение напряжения в области груди или даже небольшие боли. Соски становятся очень чувствительными.
Это значит, что нужно купить поддерживающий бюстгальтер, отказаться от тесного белья и от синтетики, которая не позволяет коже «дышать».
После обеда вас клонит в сон, вы целыми днями зеваете и не можете сосредоточиться? В первые недели беременности организм работает 24 часа в сутки – готовится к вынашиванию, поэтому утомляемость и сонливость – нормальное явление. Может повыситься температура тела до 37–37.2 градусов. В сочетании с заложенностью носа (тоже одним из возможных признаков беременности) такое состояние легко принять за простуду.
Постарайтесь больше отдыхать, спите не менее 8 часов в сутки и окончательно исключите из рациона вредные продукты. Если вы курите – пора расстаться с сигаретами.
Неожиданно в душном помещении у вас сильно закружилась голова? Если раньше подобных симптомов не замечалось, значит, организм сигналит вам о беременности. Повышенное или пониженное давление, его резкие перепады, ведущие к обморокам и головокружениям, – тоже не редкость для первого триместра беременности.
Повышенное или пониженное давление, его резкие перепады, ведущие к обморокам и головокружениям, – тоже не редкость для первого триместра беременности.
Купите тонометр и регулярно измеряйте давление. Утром не надо резко вставать с кровати, старайтесь обходиться без резких движений. Следите за уровнем сахара в крови – пейте много жидкости и ешьте каждые 3–4 часа. Если голова начала кружиться, можно выпить немного чая или кофе, при сильной слабости – принять 10–15 капель кордиамина.
С утра у вас болит голова, независимо от погоды и настроения? Это тоже связано с повышением уровня прогестерона. К счастью, мигрени отступают с увеличением срока – во втором триместре вы о них забудете.
Пейте больше жидкости и обязательно сдайте кровь, чтобы исключить анемию. Если головные боли не прекращаются, попросите врача выписать лекарства.
Вино кажется забродившим, а от запаха готовящейся еды подташнивает? У большинства женщин токсикоз начинается примерно с 7 недель и продолжается до 12-й недели беременности. Но иногда тошнота дает о себе знать уже спустя две недели после зачатия. Виновник – все тот же гормон прогестерон. Есть еще одна версия: тошнота и изменение предпочтений в еде – это реакция защиты: так организм защищает ребенка. Доказательством служит тот факт, что неприятие вызывают обычно именно «опасные» продукты: алкоголь, острая, жирная, жареная пища.
Но иногда тошнота дает о себе знать уже спустя две недели после зачатия. Виновник – все тот же гормон прогестерон. Есть еще одна версия: тошнота и изменение предпочтений в еде – это реакция защиты: так организм защищает ребенка. Доказательством служит тот факт, что неприятие вызывают обычно именно «опасные» продукты: алкоголь, острая, жирная, жареная пища.
Диетологи рекомендуют утром съедать что-нибудь еще в постели, весь день есть понемногу, но часто, принимать витамин B6, он поможет справиться с токсикозом. Неплохо избавляет от тошноты акупунктурный массаж запястья.
Неожиданно вы разрыдались во время просмотра «Секса в большом городе», а потом впали в ярость, узнав, что муж задержится на работе. Во всем виноваты гормоны – это они бушуют в вашей крови, и настроение меняется от плаксивости до агрессивности.
Потерпите, это состояние быстро пройдет. Скажите родным и друзьям о беременности, чтобы они не волновались и не обижались на вас.
Вам кажется, что муж злоупотребляет одеколоном, соседи явно пережарили рыбу, а сигаретный дым вызывает тошноту? Ваши новые обонятельные способности свидетельствуют о беременности.
Избегайте помещений, где курят, попросите мужа и друзей не пользоваться парфюмом, старайтесь не пользоваться общественным транспортом в часы пик.
Вы можете знать, что в третьем триместре беременности неизбежны частые позывы к мочеиспусканию, но этот же признак актуален и для первых недель после зачатия.
Если нет жжения и боли – это не страшно, скоро пройдет.
Подтвердить или опровергнуть ваши подозрения по поводу наступления беременности поможет анализ крови на специфический гормон беременности – хорионический гонадотропин (бета-ХГЧ), который увеличивается сразу после зачатия. Конечно, лучше всего делать этот анализ на 2–3-й день задержки менструации, но если из-за этого вы буквально не спите по ночам, то анализ на ХГЧ поможет вам успокоиться. Он может диагностировать беременность уже через 6–8 дней после зачатия. Однако в этом случае есть риск получить ложноотрицательный результат: у некоторых из-за особенностей организма уровень ХГЧ изначально бывает достаточно низким.
Ничто не должно болеть
Беременность – экстремальный период для организма женщины. Перестройка организма, связанная с заботой о плоде и подготовкой к родам, становится стартовой площадкой для обострения или развития хронических заболеваний внутренних органов, которые на медицинском языке называются экстрагенитальными. Своевременное обращение к врачу при малейшем намеке на возникновение проблемы со здоровьем позволит снизить влияние заболевания на течение беременности и развитие плода и, конечно же, сохранить здоровье женщины.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Лейла Аль-АНИ, врач-акушер-гинеколог Американской Медицинской Клиники.
Организм женщины перестраивается в связи с новой задачей, которую ставит перед ним беременность, – увеличивается объем циркулирующей крови, изменяется функция печени, почек, желудочно-кишечного тракта, кровеносной и сердечно-сосудистой систем. При этом беременность усугубляет течение любых хронических заболеваний, поскольку иммунитет у женщины ослаблен – организм делает все возможное, чтобы сохранить плод. В это время могут быть выявлены патологии, которые себя не проявляли.
В это время могут быть выявлены патологии, которые себя не проявляли.
Самой распространенной из них можно назвать заболевания мочевыделительной системы: циститы (воспаление мочевого пузыря), пиелонефриты (воспаление почек), гломерулонефриты. Чаще всего причиной их развития становится инфекция, которая может латентно существовать в организме много лет и выявиться именно при беременности, или это хроническое заболевание, которым женщина страдает уже много лет. Проявляются они по-разному. При цистите могут наблюдаться повышение температуры, тянущие боли над лоном и постоянное ощущение дискомфорта в этой области, учащенное, дискомфортное, а иногда и болезненное мочеиспускание маленькими порциями, при котором чувство переполненного мочевого пузыря не исчезает. Нередко такое состояние женщины «списывают» на особенности течения беременности, подразумевая, что учащенное мочеиспускание – естественное явление, а дискомфорт в области лона связан с адаптационными процессами тазового дна. Однако это не так – частое мочеиспускание считается нормальным, когда после него наступает ощущение освобождения мочевого пузыря, и длится оно до того момента, пока матка не вышла за пределы малого таза, затем оно нормализуется. Боль может беспокоить, но она, как правило, связана с увеличением объемов матки, и перепутать ее с болью другого происхождения трудно. При воспалении почек женщина может жаловаться на боли в поясничной области, нарушение мочеиспускания, лихорадку.
Боль может беспокоить, но она, как правило, связана с увеличением объемов матки, и перепутать ее с болью другого происхождения трудно. При воспалении почек женщина может жаловаться на боли в поясничной области, нарушение мочеиспускания, лихорадку.
Надеяться, что можно справиться с болезнью после родов, нельзя – проблемы мочевыводящей системы необходимо решать, как только они обнаружены. Для этого применяется антибактериальная терапия в соответствии с индивидуальными особенностями организма и с особенностями течения беременности. Женщина должна находиться под постоянным наблюдением и перед каждым визитом к врачу сдавать анализ мочи.
Поскольку беременность является своеобразным провокационным фактором для развития или обострения существующих патологий, то женщина должна уделять в это время особое внимание тем сложным процессам, которые протекают в период беременности в ее организме. Так, заболевания желудочно-кишечного тракта, особенно гастриты, проявляются в первый триместр беременности на фоне токсикоза. Если до беременности у женщины были проблемы с печенью (холецистит, гепатиты, желчнокаменная болезнь), необходимо обязательно пройти курс лечения до наступления беременности, потому что печень во время вынашивания ребенка и родов играет важнейшую роль, в частности, в процессе свертывания крови, ее очищении. Большое значение для течения беременности имеет также состояние щитовидной железы – от уровня гормонов, ею вырабатываемых, зависит благополучный исход беременности – способность избежать выкидышей, замирания беременности, преждевременных родов. Важен также постоянный мониторинг уровня сахара в крови для страдающих сахарным диабетом, чтобы в случае его увеличения сразу же принять необходимые меры. Что касается анемии, то к тем, у кого она выявлена во время беременности, требуется грамотный подход: назначать железосодержащие препараты надо аккуратно, учитывая, к тому же, что уровень гемоглобина хорошо регулируется питанием.
Если до беременности у женщины были проблемы с печенью (холецистит, гепатиты, желчнокаменная болезнь), необходимо обязательно пройти курс лечения до наступления беременности, потому что печень во время вынашивания ребенка и родов играет важнейшую роль, в частности, в процессе свертывания крови, ее очищении. Большое значение для течения беременности имеет также состояние щитовидной железы – от уровня гормонов, ею вырабатываемых, зависит благополучный исход беременности – способность избежать выкидышей, замирания беременности, преждевременных родов. Важен также постоянный мониторинг уровня сахара в крови для страдающих сахарным диабетом, чтобы в случае его увеличения сразу же принять необходимые меры. Что касается анемии, то к тем, у кого она выявлена во время беременности, требуется грамотный подход: назначать железосодержащие препараты надо аккуратно, учитывая, к тому же, что уровень гемоглобина хорошо регулируется питанием.
Следует помнить, что любые постоянные боли при беременности – не нормальное явление.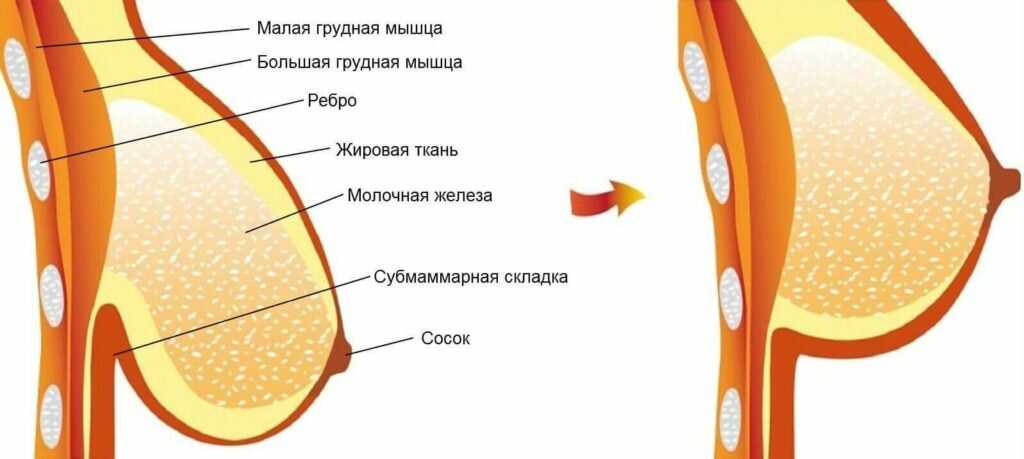 Как только они появляются, надо обязательно обращаться к врачу.
Как только они появляются, надо обязательно обращаться к врачу.
Учимся рожать
Как правило, на занятия в школы будущих мам приглашают беременных женщин на сроке 24–25 недель, хотя, если нет угрозы выкидыша и других противопоказаний, гимнастикой можно начать заниматься и раньше. Главное, чему в школах учат беременных, – родить ребенка самостоятельно и облегчить процесс родов, то есть сделать его менее болезненным.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Екатерина Былина, директор Семейного центра подготовки к родам «Сказка ожидания».
Подготовке к родам следует уделять очень много времени, даже если его катастрофически не хватает или просто лень этим заниматься. Ведь именно от того, насколько правильно женщина ведет себя в родах, умеет ли она «руководить» своим телом, зависит не только степень болевых ощущений во время схваток, но и способность родить ребенка самостоятельно, не прибегая к стимуляции или кесареву сечению.
Женщина должна помнить о том, что роды – это работа, и если она выполняется правильно, то они принесут минимум боли, а в памяти останется вовсе не она, а ни с чем не сравнимое удовлетворение от рождения долгожданного малыша. Чтобы все было именно так, надо уметь правильно дышать, расслабляться, быть физически подготовленной.
Специальные дыхательные техники ослабляют болевые ощущения во время схваток, обеспечивают и маму, и малыша кислородом, чтобы избежать гипоксии во время наибольшего напряжения. Существует великое множество дыхательных техник, но не стоит пытаться все их заучить, лучше выбрать самые необходимые, чтобы гарантированно запомнить их и правильно дышать во время схваток автоматически, не задумываясь о том, как это надо делать.
Очень важно подготовить тело к предстоящему испытанию. Индивидуально подобранный комплекс упражнений усилит кровообращение в матке, увеличит поступление кислорода к плаценте, а также уберет напряжение внизу живота, поможет простимулировать родовую деятельность. Специальная подготовка поможет малышу легко пройти по родовым путям, а крепкие мышцы пресса дадут возможность маме собственными усилиями помочь ребенку во время потуг.
Специальная подготовка поможет малышу легко пройти по родовым путям, а крепкие мышцы пресса дадут возможность маме собственными усилиями помочь ребенку во время потуг.
К приближающимся родам следует знать, как различными позами и приемами облегчать боли разной локализации (в спине, в ногах)… На курсах подготовки к родам женщин, решивших рожать самостоятельно, обучают обезболивающему массажу, а если она рожает с партнером (муж, мама, сестра…), то ему тоже следует обучиться как массажным техникам, так и дыхательным, чтобы помогать во время схваток.
Чтобы прийти в роддом подготовленной к предстоящему испытанию, заниматься гимнастикой, делать дыхательные упражнения необходимо не только на курсах для беременных, но и в домашних условиях.
Как выбрать роддом?
Этот вопрос необходимо задать себе буквально в первые дни беременности. Впрочем, можно и во время ее планирования. Потому что от этого выбора зависит успех главного в жизни каждой семьи события – рождение здорового долгожданного малыша, и конечно же, здоровье мамы.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Татьяна Гневашева, заведующая дородовым отделением роддома на Фурштатской.
Главный вопрос, который вам стоит задать себе перед принятием такого важного решения, – что вы ищете в первую очередь? Вас волнует отношение медицинского персонала, который будет рядом в непростой момент родов? Вы ищете современное оснащение, возможность выполнения широкого спектра исследований и консультаций специалистов? Или самым важным для вас являются условия, в которых будут находиться мама и малыш? Для каждого определяющим оказывается что-то свое.
Конечно, лучше, чтобы будущей маме нравилось все: доктор оказался приятен и компетентен, бригада внимательна, оборудование на все случаи жизни, условия, из которых уходить-то не хочется. Не бывает? Бывает – современный уровень медицинского обслуживания способен это обеспечить.
Оцените родильный дом с самого начала. Как встретил вас администратор, можете ли вы сами выбрать врача, производит ли персонал впечатление внимательного и заинтересованного. Обязательно оцените, готов ли доктор отвечать на любые ваши вопросы, а их наверняка будет много. Узнайте, какие исследования можно выполнить в этом родильном доме, какие специалисты и по какому графику в нем работают.
Обязательно оцените, готов ли доктор отвечать на любые ваши вопросы, а их наверняка будет много. Узнайте, какие исследования можно выполнить в этом родильном доме, какие специалисты и по какому графику в нем работают.
Обязательно попросите разрешения осмотреть родильные залы и палаты. И здесь уместно задать вопрос, который наверняка волнует многих: возможно ли присутствие на родах мужа или другого близкого человека? Если это так, требуется ли для него какая-то подготовка заранее, чтобы он лучше понимал происходящее и даже мог чем-то помочь роженице? Каковы условия его пребывания: достаточно желания присутствия на родах или нужны какие-то справки о состоянии его здоровья?
Стоит обязательно уточнить: если у вас договоренность с индивидуальным врачом, подъедет ли он на роды в любом случае или только если вам повезет, и он будет дежурить. И есть ли у родильного дома договоренность со «Скорой помощью», не случится ли ситуации, что из дома вас отвезут не туда, где вы планировали рожать, а в ближайший родильный дом?
Даже если вы рассчитываете рожать естественным путем, в родах много непредсказуемого. Вам стоит узнать заранее, каковы возможности обезболивания, смогут ли вам выполнить эпидуральную анестезию, после которой, оставаясь в полном сознании, вы не будете чувствовать вообще никакой боли.
Вам стоит узнать заранее, каковы возможности обезболивания, смогут ли вам выполнить эпидуральную анестезию, после которой, оставаясь в полном сознании, вы не будете чувствовать вообще никакой боли.
Очень важное и трудное время наступит сразу после родов. Именно поэтому оцените палату – будет ли вам в ней комфортно. Узнайте, предполагается ли совместное пребывание с малышом. Как часто смогут навещать вас муж и родственники, возможно ли чье-то постоянное пребывание рядом с вами, чтобы помочь и приободрить. Можно ли организовать индивидуальный пост по уходу за ребенком в случае, если вам будет очень трудно в первые дни. И конечно, какие специалисты осмотрят малыша в это время.
Не стесняйтесь спрашивать подробно. Это очень важно и нужно. В хорошем родильном доме будут только рады ответить на все возникающие вопросы.
Стильная и полезная мода
Беременность – воплощение женственности. Так решил известный итальянский модельер Пьетро Брунелли, очарованный шармом женщины «в интересном положении», и создал первую в Европе марку одежды для будущих мам класса pret-a-porter.
КОММЕНТАРИЙ СПЕЦИАЛИСТА
Виктория Щербак, специалист по СО сети салонов для будущих мам и детей «Кенгуру».
Вообще-то сегодня у беременных женщин выбор одежды практически неограничен – специально для них работает целая индустрия и создает красивую и удобную одежду на все случаи жизни: для дома и работы, для отдыха и деловых встреч. Современная мода помогает скрыть беременность или наоборот подчеркивает ее.
Коллекции итальянских марок (Sara, Pietro Brunelli, Attesa, Donna Mediterranea, Menonove), голландских (Queen Mum, VIDA VITA), французских (Neuf Lune, Crea Concept), израильских (La Robe Bleue), английских (Arabella B), российских (Mammy Size, Sokolova&Bogorodskaya) позволяют будущим мамам в любой ситуации выглядеть стильно и красиво и при этом чувствовать себя очень комфортно. Ведь для них это особенно важно. Современные дизайнеры учитывают требования к создаваемой одежде: она не сдавливает тело, то есть не препятствует нормальному кровообращению, в ней – особенные швы, не раздражающие кожу, ставшую во время беременности более нежной и ранимой, она выполняется исключительно из гигроскопичных тканей. И кроме того, эта одежда способна сохранить прекрасное настроение беременной женщине – теперь она не станет в ожидании родов носить одно бесформенное платье, предназначенное на все случаи жизни, как это было еще недавно. Современная беременная женщина выглядит модно и стильно.
И кроме того, эта одежда способна сохранить прекрасное настроение беременной женщине – теперь она не станет в ожидании родов носить одно бесформенное платье, предназначенное на все случаи жизни, как это было еще недавно. Современная беременная женщина выглядит модно и стильно.
В этом сезоне – на острие моды вечная классика – одежда белого цвета. Дополнят белый – нежно-розовый, сиреневый, абрикосовый, молочный, лазурный, мятный, красный, индиго.
Мотивы и расцветки летних коллекций – это многообразие цветочной палитры художников-импрессионистов, традиционный бело-голубой орнамент гжели, а также множество полосок. Ткани модных нарядов так же легки и нежны, как и расцветки: тончайший шелк и шифон, лен, батист, деним, прохладная вискоза и ситец. В отделке по-прежнему актуальны необработанный край, вышивка, пайетки, бисер, нашивки, стразы, аппликации, тесьма, «бубенцы», декоративные пуговицы, металлофурнитура.
И модельеры, и женщины питают особенную слабость к трикотажу. В этом сезоне основной мотив трикотажной одежды – женственность, соблазнительность и легкая небрежность. Трикотажные кофточки и топы выполнены преимущественно из натуральных материалов, а для завершения романтического образа дизайнеры часто используют кружево, сетку, прозрачные вставки. Силуэты трикотажных изделий становятся более изящными, их декорируют рюшами, воланами, лентами и кантами.
В этом сезоне основной мотив трикотажной одежды – женственность, соблазнительность и легкая небрежность. Трикотажные кофточки и топы выполнены преимущественно из натуральных материалов, а для завершения романтического образа дизайнеры часто используют кружево, сетку, прозрачные вставки. Силуэты трикотажных изделий становятся более изящными, их декорируют рюшами, воланами, лентами и кантами.
Новинка этого сезона – удлиненные туники-платья, которые можно также носить с джинсами. Коллекции разных компаний представлены разнообразными моделями брюк, блузок, юбок, сарафанов, платьев, костюмов, выполненных в разных стилях: спорт, романтика, классика. Молодежные линии – джинсы, бриджи, шорты с отворотами, белые хлопковые комбинезоны, сарафаны с молниями, накладными карманами, украшенными стразами. Есть и нарядные модели блузок, туник, сарафанов из шифона и шелка. Еще одна модная тенденция этого лета – морская тема. Хит сезона – полосатый трикотаж – топы, блузоны, платья-«матроски», белые бермуды, капри, жакеты. Благодаря применению эластичных материалов и специальным системам регулировок, одежда легко изменяется по мере роста живота. Появляются и новые решения для меняющейся фигуры, например Arabella B предложила боковые молнии, доходящие до проймы рукава, а чтобы одежду от La Robe Bleue можно было носить и после родов, все блузоны сконструированы с учетом особенностей одежды для кормления.
Благодаря применению эластичных материалов и специальным системам регулировок, одежда легко изменяется по мере роста живота. Появляются и новые решения для меняющейся фигуры, например Arabella B предложила боковые молнии, доходящие до проймы рукава, а чтобы одежду от La Robe Bleue можно было носить и после родов, все блузоны сконструированы с учетом особенностей одежды для кормления.
Удобно, полезно и стильно – именно такие требования выполняют модельеры, создавая специальную одежду для беременных.
Подготовила Ирина Багликова
Перикардит: причины, симптомы и лечение
Обзор
Воспаление перикарда, покрывающего сердце
Что такое перикардит?
Перикардит — это воспаление перикарда, тонкого двухслойного заполненного жидкостью мешочка, покрывающего внешнюю поверхность сердца. Перикардит обычно развивается внезапно и может длиться от нескольких недель до нескольких месяцев. Состояние обычно проходит через три месяца, но иногда приступы могут повторяться годами. Иногда в пространстве между листками перикарда имеется избыточная жидкость, что называется перикардиальным выпотом.
Иногда в пространстве между листками перикарда имеется избыточная жидкость, что называется перикардиальным выпотом.
Типы перикардита
- Острый перикардит: Воспаление перикарда, развивающееся внезапно наряду с внезапным появлением симптомов.
- Хронический перикардит: Воспаление перикарда, продолжающееся в течение трех месяцев или дольше после первоначального острого приступа.
- Констриктивный перикардит: Тяжелая форма перикардита, при которой воспаленные слои перикарда уплотняются, образуют рубцовую ткань, утолщаются и слипаются. Констриктивный перикардит нарушает нормальную работу сердца. Обычно это происходит после нескольких эпизодов острого перикардита с течением времени.
- Инфекционный перикардит: развивается в результате вирусной, бактериальной, грибковой или паразитарной инфекции.
- Идиопатический перикардит: Перикардит, причина которого неизвестна.

- Травматический перикардит: развивается в результате травмы грудной клетки, например, после автомобильной аварии.
- Уремический перикардит: развивается в результате почечной недостаточности.
- Злокачественный перикардит: развивается в результате роста рака в организме.
Миокардит в сравнении с перикардитом
Оба типа воспаления в сердце, но локализуются в разных местах. Миокардит находится в сердечной мышце. Перикардит возникает в перикарде (оболочке вокруг сердца). Чаще всего вирус вызывает миокардит и перикардит. И то, и другое может вызывать боль в груди, но при перикардите боль в груди должна уменьшаться, когда вы сидите и наклоняетесь вперед. При миокардите вы обычно чувствуете усталость и слабость.
Кого поражает перикардит?
Перикардит может поразить любого человека, но чаще всего он встречается у мужчин и людей, отнесенных к мужскому полу в возрасте от 16 до 65 лет. По оценкам, ежегодно перикардитом заболевают 28 человек на 100 000.
По оценкам, ежегодно перикардитом заболевают 28 человек на 100 000.
Как перикардит влияет на мой организм?
При перикардите оболочка вокруг сердца становится красной и опухшей, как кожа вокруг пореза, которая воспаляется. Перикард представляет собой тонкий, двухслойный, заполненный жидкостью мешок, покрывающий внешнюю поверхность сердца. Он обеспечивает смазку вашего сердца, защищает его от инфекций и злокачественных новообразований и удерживает ваше сердце в грудной клетке. Он также предотвращает чрезмерное расширение сердца при увеличении объема крови, что обеспечивает его эффективную работу.
Симптомы и причины
Каковы симптомы перикардита?
Симптомы перикардита включают боль в груди, которая:
- Острая и колющая (происходит, когда сердце трется о перикард).
- Может ухудшиться, когда вы кашляете, глотаете, делаете глубокий вдох или лежите на полу.
- Чувствуешь себя лучше, когда сидишь и наклоняешься вперед.

Вы также можете почувствовать необходимость наклониться или придержать грудь, чтобы дышать было легче.
Другие симптомы перикардита включают:
- Боль в спине, шее или левом плече.
- Проблемы с дыханием, когда вы ложитесь.
- Сухой кашель.
- Сердцебиение (ощущение, будто ваше сердце бьется нерегулярно).
- Беспокойство или усталость.
- Лихорадка.
- Отек ног, ступней и лодыжек в тяжелых случаях.
Отек ступней, голеней и лодыжек или одышка при каждой физической нагрузке могут быть симптомом констриктивного перикардита. Это тяжелый тип перикардита, при котором перикард становится твердым и/или толстым. Когда это происходит, сердечная мышца не может расширяться, что мешает вашему сердцу работать должным образом. Ваше сердце может сжиматься, из-за чего кровь возвращается в легкие, брюшную полость и ноги, что приводит к отеку и возникновению симптомов застойной сердечной недостаточности. Вы также можете развить ненормальный сердечный ритм.
Вы также можете развить ненормальный сердечный ритм.
Если у вас есть какие-либо симптомы острого перикардита, немедленно обратитесь к врачу. Если вы считаете, что ваши симптомы требуют неотложной медицинской помощи, немедленно позвоните по номеру 911, чтобы получить помощь в ближайшей больнице.
Что вызывает перикардит?
В 90% случаев причина перикардита неизвестна. Это называется идиопатическим перикардитом.
Причин перикардита много:
- Осложнение вирусной инфекции, чаще всего желудочно-кишечного вируса, вызывает вирусный перикардит.
- Бактериальная инфекция, включая туберкулез, вызывает бактериальный перикардит.
- Грибковая инфекция вызывает грибковый перикардит.
- Инфекция от паразита вызывает паразитарный перикардит.
- Некоторые аутоиммунные заболевания, такие как волчанка, ревматоидный артрит и склеродермия, могут вызывать перикардит.
- Травма грудной клетки, например, после автомобильной аварии, вызывает травматический перикардит.

- Почечная недостаточность вызывает уремический перикардит.
- Опухоли, такие как лимфома, вызывают злокачественный перикардит.
- Генетические заболевания, такие как семейная средиземноморская лихорадка (ССЛ).
- Лекарства, подавляющие иммунную систему (редко).
Ваш риск перикардита выше после:
- Сердечный приступ.
- Операции на открытом сердце (постперикардиотомный синдром).
- Лучевая терапия.
- Чрескожное лечение, такое как катетеризация сердца или радиочастотная абляция (РЧА).
В этих случаях воспаление перикарда, вероятно, является ошибочной реакцией организма на процедуру или состояние. Иногда может пройти несколько недель, прежде чем симптомы перикардита разовьются после операции шунтирования. Поговорите со своим хирургом, если вас это беспокоит.
Диагностика и тесты
Как диагностируется перикардит?
Острая боль в груди и задней части плеч, которая облегчается, когда вы сидите и наклоняетесь вперед, а также боль в груди при дыхании — два основных признака того, что у вас может быть перикардит, а не сердечный приступ. Ваш поставщик медицинских услуг расскажет вам о ваших симптомах и истории болезни (например, о том, были ли вы недавно больны), а также изучит вашу историю сердечных заболеваний, операций и других проблем со здоровьем, которые могут подвергнуть вас более высокому риску перикардита.
Ваш поставщик медицинских услуг расскажет вам о ваших симптомах и истории болезни (например, о том, были ли вы недавно больны), а также изучит вашу историю сердечных заболеваний, операций и других проблем со здоровьем, которые могут подвергнуть вас более высокому риску перикардита.
Ваш врач будет слушать ваше сердце. Трение воспаленной оболочки вашего перикарда вызывает трущийся или скрипящий звук, называемый «перикардиальным трением». Они смогут лучше услышать его, когда вы наклонитесь вперед, задержите дыхание и выдохнете. В зависимости от того, насколько сильно воспаление, ваш Врач также может услышать хрипы в легких, которые являются признаком жидкости в пространстве вокруг легких или избытка жидкости в перикарде
Какие анализы будут проведены для диагностики перикардита?
Медицинские работники используют различные способы проверки перикардита и любых осложнений, таких как экссудативный перикардит или констриктивный перикардит. Вам может потребоваться один или несколько тестов, таких как:
- Рентген грудной клетки , чтобы увидеть размер вашего сердца и наличие жидкости в легких.

- Электрокардиограмма (ЭКГ или ЭКГ) для выявления изменений сердечного ритма. Примерно у половины всех людей с перикардитом медработники наблюдают некоторые характерные изменения нормального сердечного ритма. У некоторых изменений нет. Если они есть, то они могут быть временными.
- Эхокардиограмма (эхо), чтобы увидеть, насколько хорошо работает ваше сердце, и проверить наличие жидкости (перикардиального выпота) вокруг сердца. Эхо покажет классические признаки констриктивного перикардита, в том числе жесткий или толстый перикард, который ограничивает нормальное движение вашего сердца.
- МРТ сердца для проверки наличия лишней жидкости в перикарде, воспаления или утолщения перикарда или сдавления сердца. Ваш врач даст вам контрастное вещество под названием гадолиний во время этого узкоспециализированного теста.
- Компьютерная томография для поиска кальция в перикарде, жидкости, воспалении, опухолях и заболеваниях областей вокруг сердца.
 Ваш поставщик использует краситель йода во время теста, чтобы получить больше информации о воспалении. Это важный тест для пациентов, которым может потребоваться операция по поводу констриктивного перикардита.
Ваш поставщик использует краситель йода во время теста, чтобы получить больше информации о воспалении. Это важный тест для пациентов, которым может потребоваться операция по поводу констриктивного перикардита. - Катетеризация сердца для получения информации о давлении наполнения в вашем сердце. Этот тест может подтвердить диагноз констриктивного перикардита.
- Анализы крови могут помочь вашему врачу убедиться, что у вас нет сердечного приступа, посмотреть, насколько хорошо работает ваше сердце, проверить жидкость в перикарде и помочь найти причину перикардита. Если у вас перикардит, скорость оседания (СОЭ) и уровень ультрачувствительного С-реактивного белка (маркеры воспаления) обычно выше нормы. Вам могут потребоваться другие анализы для выявления аутоиммунных заболеваний, таких как волчанка и ревматоидный артрит.
Управление и лечение
Как лечится перикардит?
В большинстве случаев людям с перикардитом нужны только лекарства для лечения перикардита, в зависимости от предполагаемой причины. Однако, если у вас скопление жидкости в перикарде, вам может потребоваться дренирование жидкости. Если у вас констриктивный перикардит, вам может потребоваться операция.
Однако, если у вас скопление жидкости в перикарде, вам может потребоваться дренирование жидкости. Если у вас констриктивный перикардит, вам может потребоваться операция.
Лекарства от перикардита
Лечение острого перикардита может включать лекарства от боли и воспаления, такие как ибупрофен или высокие дозы аспирина. В зависимости от причины перикардита вам могут понадобиться антибиотики или противогрибковые препараты.
Если у вас есть серьезные симптомы, которые длятся более двух недель или они исчезают, а затем возвращаются, ваш поставщик медицинских услуг может также назначить противовоспалительный препарат под названием колхицин (Colcrys® или Gloperba®). Колхицин может помочь контролировать воспаление и предотвратить рецидив перикардита через несколько недель или даже месяцев. Ваш лечащий врач может также назначить стероидное лекарство под названием преднизолон, особенно если у вас есть заболевание почек, которое затрудняет прием ибупрофена и колхицина.
Если вам необходимо принять большие дозы ибупрофена, ваш лечащий врач может прописать лекарства для облегчения желудочно-кишечных (желудочных и пищеварительных) симптомов. Если вы принимаете большие дозы нестероидных противовоспалительных препаратов (НПВП), вам потребуются частые последующие визиты для выявления изменений в функции почек и печени.
Если вы принимаете большие дозы нестероидных противовоспалительных препаратов (НПВП), вам потребуются частые последующие визиты для выявления изменений в функции почек и печени.
Если у вас хронический или рецидивирующий перикардит, вам может потребоваться прием НПВП или колхицина в течение нескольких лет, даже если вы чувствуете себя хорошо. Диуретики («водяные пилюли») обычно помогают избавиться от лишней жидкости, вызывающей констриктивный перикардит. Если у вас возникнут проблемы с сердечным ритмом, ваш врач поговорит с вами о лечении.
Ваш врач может также поговорить с вами о лечении стероидами или другими лекарствами, такими как азатиоприн (Azasan® или Imuran®), внутривенные иммуноглобулины человека или анакинра или рилонацепт.
Если ваш перикардит вызван инфекцией, ваш лечащий врач назначит вам специальные лекарства для лечения этой инфекции. Если ваш перикардит вызван раком, наиболее эффективным методом лечения является лечение рака.
Процедуры и операции при перикардите
Когда жидкость скапливается в пространстве между перикардом, это может вызвать состояние, называемое перикардиальным выпотом. Если жидкость накапливается быстро, это может вызвать тампонаду сердца, серьезное сдавление сердца, которое ухудшает его функцию. Тампонада сердца является неотложной медицинской помощью, требующей быстрой диагностики и лечения.
Если жидкость накапливается быстро, это может вызвать тампонаду сердца, серьезное сдавление сердца, которое ухудшает его функцию. Тампонада сердца является неотложной медицинской помощью, требующей быстрой диагностики и лечения.
Это внезапное скопление жидкости между слоями перикарда мешает вашему сердцу работать должным образом и может привести к падению артериального давления. Поскольку тампонада сердца опасна для жизни, врач должен немедленно слить жидкость.
Если жидкость скапливается в перикарде (перикардиальный выпот) и сдавливает сердце, может потребоваться процедура, называемая перикардиоцентезом. Ваш врач использует длинную тонкую трубку, называемую катетером, для отвода лишней жидкости. Эхокардиография или компьютерная томография помогают направить катетер и иглу к перикарду.
Если ваш врач не может откачать жидкость с помощью иглы, он проведет минимально инвазивную хирургическую процедуру, называемую перикардиальным окном. Они сделают отверстие в перикарде через небольшой разрез грудной клетки, чтобы слить жидкость из вашего перикарда.
Если у вас констриктивный перикардит, вам может потребоваться удаление части перикарда. Эта операция называется перикардэктомией. Хирурги делают это людям, у которых в перикарде образовалась рубцовая ткань. Это необычно для людей с активным воспалением и болью в груди из-за перикардита.
Хирургия обычно не используется для лечения пациентов с рецидивирующим перикардитом, поскольку воспаление затрудняет заживление после операции, но ваш врач может поговорить с вами об этом, если другие методы лечения не дали результата.
Сколько времени нужно, чтобы восстановиться после этого лечения?
Вы должны отреагировать на лечение в течение недели, но вы можете принимать лекарства в течение двух недель. Восстановление после операции занимает больше времени. Для полного выздоровления от перикардита могут потребоваться недели или месяцы.
Профилактика
Как снизить риск?
Хотя вы не можете предотвратить острый перикардит, быстрое лечение и его соблюдение могут помочь вам снизить риск его повторного возникновения. Вы также должны следовать рекомендациям своего врача о том, когда возобновить занятия спортом, так как быстрые упражнения могут усугубить активный перикардит.
Вы также должны следовать рекомендациям своего врача о том, когда возобновить занятия спортом, так как быстрые упражнения могут усугубить активный перикардит.
Перспективы/прогноз
Чего мне ожидать, если у меня такое заболевание?
Вам нужно успокоиться, пока выздоравливаете от перикардита. После выздоровления от перикардита вы сможете вернуться к своей обычной деятельности без каких-либо причин для беспокойства. Не возвращайтесь к интенсивным упражнениям, пока ваш врач не разрешит вам это. Ваш лечащий врач расскажет вам о том, чего ожидать.
Как долго длится перикардит?
Острый перикардит длится менее четырех-шести недель. Непрекращающийся перикардит длится дольше, но менее трех месяцев. Хронический перикардит длится более трех месяцев. Около 15–30 % людей с перикардитом имеют повторяющиеся (или рекуррентные) эпизоды перикардита, которые возникают и исчезают в течение многих лет.
Прогноз для этого состояния
Прогноз очень хороший для людей с острым перикардитом, получающих лечение. Большинство людей полностью выздоравливают. Если у вас легкий случай, он может стать лучше после отдыха. Без лечения у некоторых людей может развиться хронический перикардит.
Большинство людей полностью выздоравливают. Если у вас легкий случай, он может стать лучше после отдыха. Без лечения у некоторых людей может развиться хронический перикардит.
Если ваш перикардит вызван бактериями или туберкулезом, у вас может быть до 30% риска развития констриктивного перикардита. Тампонада сердца, осложнение перикардита, чаще всего возникает, когда перикардит вызван раком или инфекцией.
Жить с
Как мне позаботиться о себе?
Важно продолжать принимать лекарства, прописанные вашим лечащим врачом, и посещать все последующие визиты к своему врачу.
Когда мне следует обратиться к поставщику медицинских услуг?
Если у вас есть симптомы констриктивного перикардита, в том числе:
- Одышка, обратитесь к своему лечащему врачу.
- Отек ног и ступней.
- Задержка воды.
- Учащенное сердцебиение.
- Сильный отек живота.
Когда мне следует обратиться в отделение неотложной помощи?
Хотя боль в груди является распространенным симптомом перикардита, она также является симптомом сердечного приступа. Позвоните по номеру 911, если у вас болит грудь, потому что это может быть сердечный приступ.
Позвоните по номеру 911, если у вас болит грудь, потому что это может быть сердечный приступ.
Какие вопросы я должен задать своему врачу?
- Вы знаете, что вызвало мой перикардит?
- Как долго мне нужно будет принимать лекарства?
- Каковы шансы, что я снова заболею перикардитом?
Записка из клиники Кливленда
Если вы получите своевременное лечение перикардита, вы, скорее всего, полностью выздоровеете. Продолжение лечения может помочь вам предотвратить повторение перикардита. Вот почему важно продолжать принимать прописанные лекарства и посещать все последующие приемы. Ознакомьтесь с симптомами перикардита, чтобы вы могли получить быстрое лечение, если это произойдет снова.
Боль в груди у детей: общие причины и когда следует беспокоиться
Авторизоваться
|
регистр
Проблемы со здоровьем
Проблемы со здоровьем
Автор: Markus S. Renno, MD, MPH, FAAP & Tim Thomas, MD, FAAP
Renno, MD, MPH, FAAP & Tim Thomas, MD, FAAP
Многие дети говорят, что в какой-то момент их роста и развития у них болит грудь. Боль в груди у детей редко связана с сердцем. Тем не менее, вы можете смело спросить об этом своего педиатра, чтобы выяснить причину болей. Во многих случаях причину можно определить, ответив на несколько вопросов о дискомфорте и пройдя тщательный медицинский осмотр.
Какова наиболее частая причина болей в груди у детей?
Большинство детей, жалующихся на боль в груди, имеют мышечно-скелетную боль в груди, которая исходит из мышц или костей в груди и их соединений. Существуют три распространенные причины мышечно-скелетной боли в груди:
Спазм или судорога мышц и нервов грудной стенки. Они приходят и уходят и могут быть довольно болезненными. Эти боли иногда называют «прекардиальным синдромом захвата» 9.0007
Сильный или частый кашель во время простуды также может вызвать боль в груди.
«Реберно-хрящевой хондрит» — это боль, вызванная воспалением хрящей, соединяющихся с костями грудной клетки.

Скелетно-мышечная боль в груди не связана с какими-либо проблемами с сердцем и не опасна. Могут помочь обезболивающие препараты, такие как ибупрофен. облегчить боль и уменьшить любое присутствующее воспаление.Поговорите со своим педиатром о
как безопасно использовать ибупрофен и любые другие обезболивающие.
Что еще вызывает боль в груди у детей?
Другие распространенные причины боли в груди включают:
Пневмония (инфекция легких) может вызвать раздражение вокруг легких, которое может быть довольно болезненным, особенно при дыхании. Это иногда называют плевритом.
Дети иногда описывают трудности с дыханием из-за
астма как боль в груди.Кислотный рефлюкс из желудка в пищевод может вызвать жжение и болезненные ощущения. Это называется
гастроэзофагеальная рефлюксная болезнь или ожог сердца.Некоторые дети описывают эмоциональные реакции на стресс и беспокойство как «боль в груди».
 Другие могут жаловаться на дискомфорт, чтобы привлечь внимание. Ваш педиатр может определить это как причину боли в груди вашего ребенка методом исключения.
Другие могут жаловаться на дискомфорт, чтобы привлечь внимание. Ваш педиатр может определить это как причину боли в груди вашего ребенка методом исключения.В редких случаях проблемы с сердцем вызывают боль в груди у детей
Что такое сердечный приступ и может ли он случиться у ребенка?
Коронарные артерии — это крошечные артерии, которые огибают сердце и доставляют кислород к сердечной мышце. Когда они по какой-либо причине блокируются, сердце не получает достаточного количества кислорода. Это то, что обычно называют сердечным приступом.
У ребенка очень редко случается сердечный приступ, если только у него нет аномального хода или происхождения коронарной артерии или заболевания сердечной мышцы. Примеры:
Гипертрофический
кардиомиопатия — это аномалия сердечной мышцы, которая делает ее очень толстой. Это присутствует примерно у 1 из 200 человек. Из-за того, насколько толстая мышца, ей иногда требуется больше кислорода, чем могут обеспечить коронарные артерии. Это не только повреждает мышцы, но и со временем подвергает сердце риску инфаркта.
Это не только повреждает мышцы, но и со временем подвергает сердце риску инфаркта.
ненормальный сердечный ритм, который может быть опасным для жизни. Гипертрофическая кардиомиопатия является основной причиной
внезапная сердечная смерть у молодых спортсменов в США.Примерно 1 из 100 человек рождается с коронарной артерией, которая начинается в необычном месте. В редких случаях эта аномалия может вызывать опасные для жизни симптомы. Аномальная коронарная артерия является второй по частоте причиной внезапной сердечной смерти у детей в Соединенных Штатах. Вот почему боль в груди, вызванная физическими упражнениями, является тревожным сигналом.
Дети с врожденными пороками развития в анамнезе
пороки сердца,
Болезнь Кавасаки и генетические причины
люди с высоким уровнем холестерина подвергаются более высокому риску сердечного приступа из-за закупорки коронарной артерии, чем другие. Спросите своего педиатра, применимы ли какие-либо из них к вашему ребенку.
Миокардит возникает, когда иммунная система вызывает повреждение сердечной мышцы. Это часто происходит, когда он борется с инфекцией вирусом. Миокардит может быть опасным для жизни и приводить к ухудшению функции сердца и
аномальные сердечные ритмы. К счастью, миокардит у детей встречается очень редко, примерно у 1 из 100 000 детей ежегодно.
Помните
Поговорите со своим педиатром о любых опасениях, связанных со здоровьем вашего ребенка.
Дополнительная информация
- Программа проверки симптомов KidsDoc: причины болей в груди
- HealthyChildren.org: Heart
О докторе Ренно
Маркус Ренно, доктор медицинских наук, магистр здравоохранения, FAAP, доцент кафедры педиатрии и радиологии Арканзасского университета медицинских наук и Детской больницы Арканзаса. Он специализируется на передовых методах визуализации сердца у детей, включая трансторакальную и чреспищеводную эхокардиографию, МРТ сердца, КТ сердца и эхокардиографию плода. Он занимал многочисленные руководящие должности в Американской академии педиатрии, в том числе
Он занимал многочисленные руководящие должности в Американской академии педиатрии, в том числе
Секция педиатрических стажеров,
Совет педиатрических специальностей и
Раздел кардиологии и кардиохирургии.
О докторе Томасе
Тим Томас, MD, MMHC, FAAP, доцент кафедры детской кардиологии в Медицинском центре Университета Вандербильта. Его внимание сосредоточено на оказании общей педиатрической кардиологической помощи пациентам в пяти выездных клиниках в Среднем Теннесси. Доктор Томас сохраняет любовь к инженерным принципам кардиологии, которая началась еще во время учебы в Технологическом институте Джорджии. Он обеспечивает около 3000 амбулаторных посещений в год, в том числе несколько сотен на испанском языке, что часто удивляет его пациентов.
- Последнее обновление
- 29.10.2020
- Источник
- Секция кардиологии и кардиохирургии Американской академии педиатрии (Copyright © 2020)
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра.
 А общий анализ может рассказать об изменении ряда показателей, которые укажут на развитие воспалительного процесса.
А общий анализ может рассказать об изменении ряда показателей, которые укажут на развитие воспалительного процесса. Метод безопасен для подростков и беременных.
Метод безопасен для подростков и беременных.