Содержание
Малая грудная мышца — e-Anatomy
ПОДПИСАТЬСЯ
ПОДПИСАТЬСЯ
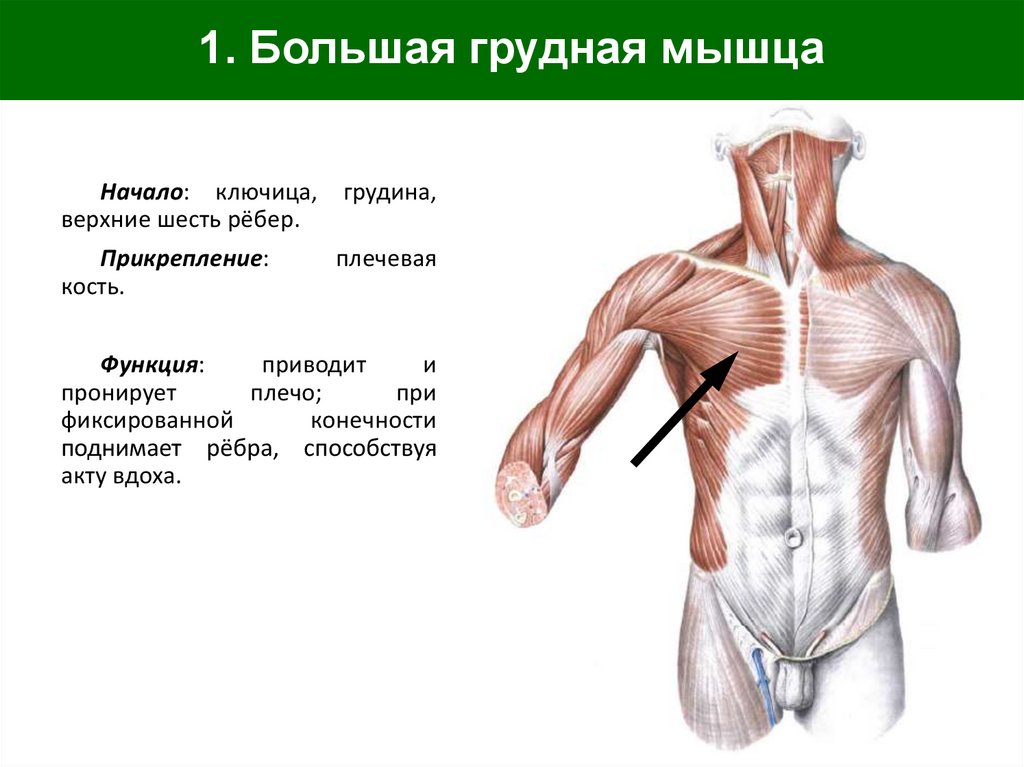
Анатомия человека 2
Анатомия человека 1
- Анатомия человека 2
- Анатомия человека 1
Musculus pectoralis minor
Определение
English
Определение этой анатомической структуры пока отсутствует
Определение на:
English
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Галерея
Анатомическая иерархия
Человеческое тело
>
Systemata musculoskeletalia
>
Systema musculare
>
Pars thoracica systematis muscularis
>
Мышцы груди
>
Малая грудная мышца
Основные структуры: Нет анатомических терминов, относящихся к этой части тела
Малая грудная мышца (Сухожилие)
- Google Analytics
- Давыдов М.
 И., Летягин В.П. Практическая маммология. М: Практическая медицина, 2007. С.6.
И., Летягин В.П. Практическая маммология. М: Практическая медицина, 2007. С.6. - Адамян А.А., Ромашов Ю.В. Реконструкция грудной стенки при онкологических заболеваниях. Анналы пластической, реконструктивной и эстетической хирургии 1997; 3: 32-41.
- Адамян А.А., Зураев Г.Ц., Ромашов Ю.В. Хирургическая коррекция дефектов грудной стенки и молочной железы при синдроме Поланда. Анналы пластической, реконструктивной и эстетической хирургии, 1998; 4: 54-65.
- Galli A., Raposio E., Santi P. Reconstruction of fullthickness defects of the thoracic wall by myocutaneous flap transfer: latissimus dorsi compared with transverse rectus abdominis. Scand J Plast Reconstr Surg Hand Surg, 1995; 29(1): 39-43.
- Решетов И.В., Чиссов В.И. Пластическая и реконструктивная микрохирургия в онкологии. М.: ООО РИФ «Стройматериалы», 2001. С.168-170.
- Lieberman-Meffert D., White H. The greater omentum. New York: Springer-Vergal, 1989. 74 с.
- Health Conditions
- Featured
- Breast Cancer
- IBD
- Migraine
- Multiple Sclerosis (MS)
- Rheumatoid Arthritis
- Type 2 Diabetes
- Articles
- Acid Reflux
- ADHD
- Аллергия
- Болезнь Альцгеймера и деменция
- Биполярное расстройство
- Cancer
- Crohn’s Disease
- Chronic Pain
- Cold & Flu
- COPD
- Depression
- Fibromyalgia
- Heart Disease
- High Cholesterol
- HIV
- Hypertension
- IPF
- Osteoarthritis
- Psoriasis
- Кожные заболевания и уход
- ЗППП
- Featured
- Откройте для себя
- Темы о здоровье
- Питание
- Fitness
- Уход за кожей
- Сексуальное здоровье
- Women Health
- Психическое благополучие
- Сон
- Обзоры продуктов
- Витамины и добавки
- Sleep
- .

- CBD
- Men’s Health
- Оригинальная серия
- Fresh Food Fast
- Дневники диагностики
- You’re Not Alone
- Настоящее время
- Видео серии
- Молодежь в фокусе
- Здоровый урожай
- Нет больше молчания
- Future of Health
- Темы о здоровье
- Проблемы здоровья
- Mindful Food
- SAGCLVVY
- . Ваше тело
- Здоровье кишечника
- Продукты для настроения
- Выровняйте позвоночник
- Find Care
- Первичная помощь
- Психическое здоровье
- Акушер-гинеколог
- Дерматологи
- Неврологи
- Кардиологи
- Ортопеды
- Тесты на образ жизни
- У меня депрессия
- Контроль веса
- Викторина для подростков
- Вы трудоголик?
- Как хорошо ты спишь?
- Инструменты и ресурсы
- Новости здравоохранения
- Найдите диету
- Найдите полезные закуски
- Лекарства от А до Я
- Здоровье от А до Я
- Проблемы здоровья
- Connect
- Breast Cancer
- Inflammatory Bowel Disease
- Psoriatic Arthritis
- Migraine
- Multiple Sclerosis
- Psoriasis
Что нужно знать о жевательной мышце
У вас есть по одной жевательной мышце с каждой стороны челюсти. Жевательная мышца — это основная мышца, которая сводит зубы во время жевания.
ПОДРОБНЕЕ
Надостная мышца
Проверено медицинской сетью Healthline Medical Network
Надостная мышца представляет собой вращательную мышцу плеча, расположенную в плече, в частности, в надостной ямке, вогнутом углублении сзади… plantae
Проверено медицинской сетью Healthline Medical Network
Квадратная мышца стопы — это мышца стопы, которая простирается от передней (передней) пяточной кости до сухожилий пальцев…
ПОДРОБНЕЕ
Вдавливающая нижняя губа
Проверено медицинской сетью Healthline Medical Network
Втягивающая нижняя губа — это четырехсторонняя лицевая мышца, расположенная в области челюсти, которая оттягивает нижнюю губу вниз и в сторону.

ПОДРОБНЕЕ
Поверхностные мышцы
Проверено медицинской сетью Healthline Medical Network
Мышцы лица придают ему общую форму и контур, помогают внешне выражать свои чувства и позволяют пережевывать пищу.
ПОДРОБНЕЕ
Четырехглавая мышца бедра
Проверено медицинской сетью Healthline Medical Network
Четырехглавая мышца бедра представляет собой группу мышц, расположенных в передней части бедра. Латинский перевод «квадрицепса» означает «четырехглавый», поскольку группа…
ПОДРОБНЕЕ
Короткая ладонная мышца
Медицинская оценка Healthline Medical Network
Короткая ладонная мышца находится прямо под кожей. Это короткая мышца на ладони. Мышца начинается от удерживателя сгибателей в…
ПОДРОБНЕЕ
Подлопаточная мышца
Проверено медицинской сетью Healthline Medical Network
Движение плеча и плеча контролируется группой из четырех мышц, составляющих вращательную манжету плеча.
 Самая крупная и сильная мышца…
Самая крупная и сильная мышца…ПОДРОБНЕЕ
Длинный разгибатель большого пальца
Проверено медицинской сетью Healthline Medical Network
Длинный разгибатель большого пальца начинается у локтевой кости и межкостной мембраны, прочной волокнистой ткани, локтевая и лучевая в…
ПОДРОБНЕЕ
Системная анатомия
>
Мышцы; мышечная система
>
Мышцы груди
>
Малая грудная мышца
Основные структуры:
Переводы
Заметили ошибку?
Не стесняйтесь предложить поправку, свою версию перевода или решение по улучшению контента.
Сообщить об ошибке
Ваши комментарии помогают нам улучшить содержимое сайта. Не стесняйтесь предлагать поправки. Мы их внимательно рассмотрим.
Пожалуйста, опишите ошибку
Показать больше
Показать меньше
IMAIOS и некоторые третьи лица используют файлы cookie или подобные технологии, в частности для измерения аудитории. Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Вы можете дать, отозвать или отказаться от согласия на обработку данных в любое время, воспользовавшись нашим инструментом для настройки файлов cookie. Если вы не согласны с использованием данных технологий, это будет расцениваться как отказ от имеющего правомерный интерес хранения любых файлов cookie. Чтобы дать согласие на использование этих технологий, нажмите кнопку «Принять все файлы cookie».
Аналитические файлы сookie
Эти файлы cookiе предназначены для измерения аудитории: статистика посещаемости сайта позволяет улучшить качество его работы.
Использование большого сальника и малой грудной мышцы для устранения постмастэктомического синдрома
Решетов И.В.1, Батухтина Е.В.3, Осипов В. В.2, Хияева В.А.2
В.2, Хияева В.А.2
1) Московский научно-исследовательский онкологический институт им. П.А. Герцена Минздравсоцразвития
2) Федеральный медицинский биофизический центр им. А.И. Бурназяна ФМБА России
3) Институт повышения квалификации ФМБА России
Контакт: Хияева В.А., e-mail:
Опубликовано: Журнал «Онкохирургия», 2012, том 4, №1.
Представлено клиническое наблюдение реабилитации больной раком молочной железы T4N2M0 с использованием аутологичного пластического материала: большого сальника и малой грудной мышцы.
На первом этапе комбинированного лечения в декабре 2010 г. проведен один курс неоадъювантной ПХТ по схеме абитаксел 230 мг + доксорубицин 80 мг. В связи с выраженной токсической реакцией лечение было прекращено. При осмотре: молочные железы большого размера, асимметричны, правая больше левой за счет отека, гиперемирована, плотная при пальпации, симптом «лимонной корки» положительный. На коже правой молочной железы в проекции верхне-наружного квадранта ближе к подмышечной области экзофитное образование бурого цвета до 5 см в диаметре. В подмышечной области справа пальпируется конгломерат увеличенных лимфоузлов до 3 см в диаметре. Левая молочная железа без узловых образований. Регионарные лимфоузлы не определяются. При комплексном обследовании данных за генерализацию опухолевого процесса не получено.
На коже правой молочной железы в проекции верхне-наружного квадранта ближе к подмышечной области экзофитное образование бурого цвета до 5 см в диаметре. В подмышечной области справа пальпируется конгломерат увеличенных лимфоузлов до 3 см в диаметре. Левая молочная железа без узловых образований. Регионарные лимфоузлы не определяются. При комплексном обследовании данных за генерализацию опухолевого процесса не получено.
16.12.2010 г. выполнена операция: радикальная мастэктомия по Холстеду справа с пластикой дефекта грудной стенки большим сальником.
При обследовании в марте 2011 г. выявлены метастазы рака правой молочной железы в подмышечные лимфоузлы слева. При комплексном обследовании генерализации процесса и другой опухолевой патологии не выявлено.
21.04.2011 г. выполнена операция: подключично-подмышечно-подлопаточная лимфаденэктомия слева с пластикой подключично-подмышечно-подлопаточной области перемещенным мышечным трансплантатом из малой грудной мышцы. Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением. Лимфорея прекращена на седьмые сутки послеоперационного периода.
Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением. Лимфорея прекращена на седьмые сутки послеоперационного периода.
Данное клиническое наблюдение демонстрирует пример хирургической реабилитации одной пациентки с применением двух видов аутолоскутов. Перемещение сальникового аутотрансплантата в сочетании с аутодермопластикой позволило полностью закрыть сформировавшийся обширный послеоперационный дефект. Благодаря иммунологическим, ангиогенным, лимфодренирующим свойствам, гибкости и пластичности сальник представляет собой универсальный орган в реконструкции сложных ран.
Малая грудная мышца, тампонируя подключично-подмышечную область, замещает «пустое» пространство после лимфаденэктомии, снижая длительность и объем послеоперационной лимфореи.
Применение аутологичных тканей и их комбинации способствует улучшению качества жизни больных, оперированных по поводу местнораспространенного рака молочной железы, сокращению сроков госпитализации и финансово-экономических затрат на лечение.
Ключевые слова: рак молочной железы, реконструкция дефектов грудной стенки, аутологичный пластический материал, профилактика лимфореи.
Рак молочной железы занимает первое место в структуре онкологической заболеваемости в нашей стране и за рубежом, имея постоянную тенденцию к росту. Однако показатели смертности в ряде стран имеют тенденцию к стабилизации и, даже, снижению. Этот факт свидетельствует об улучшении качества диагностики, при котором все большее число выявленных больных имеют так называемые ранние стадии, а также об улучшении качества врачебной помощи [1]. Тем не менее, онкологическая служба нередко сталкивается с местнораспространенными формами рака молочной железы.
Значительная местная распространенность опухолевого процесса, особенно в сочетании с неэффективностью проводимых консервативных лечебных мероприятий, при попытке хирургического лечения неминуемо приводит к обширным послеоперационным дефектам.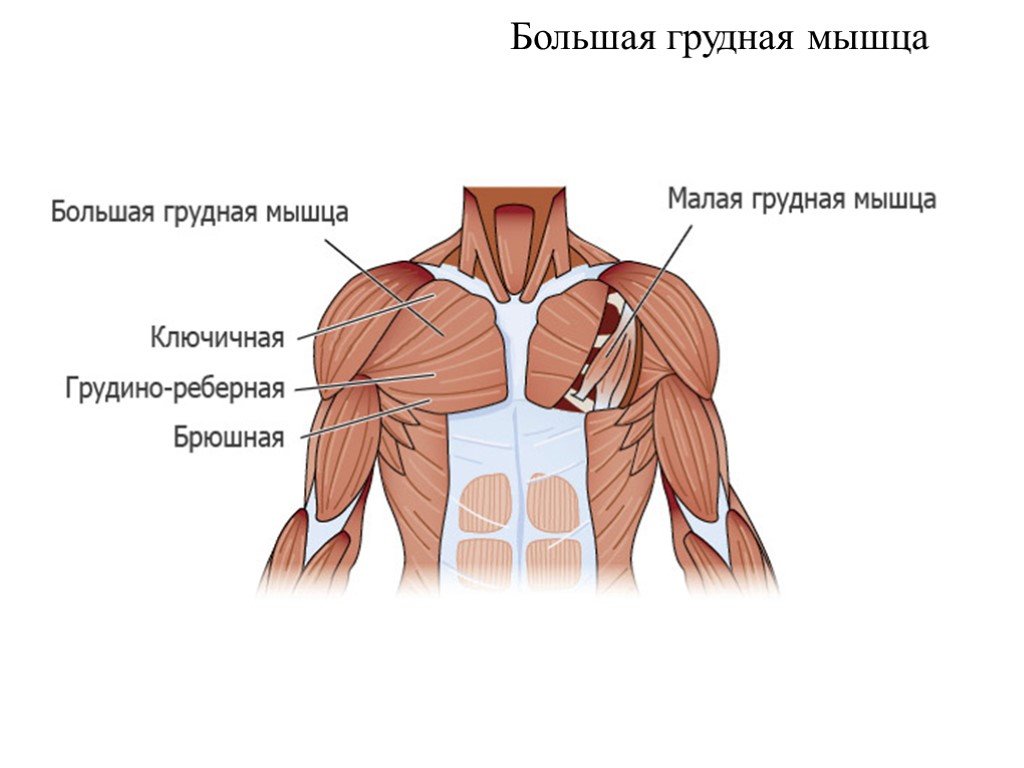 Устранить подобные дефекты местными тканями не всегда представляется возможным. В целом, анализ специальной литературы показал, что существует множество методов реконструкции передней грудной стенки с использованием аутологического пластического материала [2-5]. Одним из наиболее перспективных материалов для реконструкции обширных дефектов является сальник.
Устранить подобные дефекты местными тканями не всегда представляется возможным. В целом, анализ специальной литературы показал, что существует множество методов реконструкции передней грудной стенки с использованием аутологического пластического материала [2-5]. Одним из наиболее перспективных материалов для реконструкции обширных дефектов является сальник.
Функция сальника в течение долгого времени оставалась предметом споров ученых. Тщательные исследования последних лет показали, что при патологических состояниях сальник приобретает совершенно особые свойства: пластичность; способность к сращению с травмированной и воспаленной поверхностью; способность к гемостазу; способность к врастанию и реваскуляризации; свойство абсорбировать жидкость и микрочастицы; способность к фагоцитозу и иммунологическому реагированию. Все эти основные свойства сальника определяют его использование в пластической и реконструктивной хирургии [6].
В результате подключично-подмышечно-подлопаточной лимфаденэктомии, вне зависимости от вида операции на молочной железе, частыми осложнениями является длительная лимфорея, а также развитие вторичного лимфатического отека руки. Предложено большое количество средств и методов, направленных на уменьшение и лечение уже существующей лимфореи после различных операций, однако многие из них недостаточно результативны и используются уже в послеоперационном периоде. Среди методов интраоперационной профилактики также применяются аутологичные ткани, в частности, большой сальник, малая грудная мышца.
Предложено большое количество средств и методов, направленных на уменьшение и лечение уже существующей лимфореи после различных операций, однако многие из них недостаточно результативны и используются уже в послеоперационном периоде. Среди методов интраоперационной профилактики также применяются аутологичные ткани, в частности, большой сальник, малая грудная мышца.
Приводим клиническое наблюдение использования данных видов аутологичного пластического материала у одной пациентки с целью закрытия обширного послеоперационного дефекта и профилактики длительной лимфореи.
Клиническое наблюдение
Б-ая С., 71 г., поступила с жалобами на наличие опухолевого образования правой молочной железы. Считает себя больной с ноября 2009 г. когда самостоятельно обнаружила опухоль в правой молочной железе размерами до 3 см в диаметре. Со слов больной образование быстро увеличивалось в размере. В ноябре 2010 г. при обследовании был диагностирован рак правой молочной железы T4N2M0. Гистология №12793/10: аденокарцинома. На первом этапе комбинированного лечения в декабре 2010 г. проведен один курс неоадъювантной ПХТ по схеме абитаксел 230 мг + доксорубицин 80 мг. В связи с выраженной токсической реакцией лечение было прекращено. При поступлении: состояние относительно удовлетворительное. Жалобы: отек и покраснение правой молочной железы, общая слабость. При осмотре: молочные железы большого размера, асимметричны, правая больше левой за счет отека, гиперемирована, плотная при пальпации, симптом «лимонной корки» положительный. На коже правой молочной железы в проекции верхне-наружного квадранта, ближе к подмышечной области, экзофитное образование бурого цвета до 5 см в диаметре. В подмышечной области справа пальпируется конгломерат увеличенных лимфоузлов до 3 см в диаметре. Левая молочная железа без узловых образований, регионарные лимфоузлы не определяются. При комплексном обследовании данных за генерализацию опухолевого процесса не получено (рис. 1).
Гистология №12793/10: аденокарцинома. На первом этапе комбинированного лечения в декабре 2010 г. проведен один курс неоадъювантной ПХТ по схеме абитаксел 230 мг + доксорубицин 80 мг. В связи с выраженной токсической реакцией лечение было прекращено. При поступлении: состояние относительно удовлетворительное. Жалобы: отек и покраснение правой молочной железы, общая слабость. При осмотре: молочные железы большого размера, асимметричны, правая больше левой за счет отека, гиперемирована, плотная при пальпации, симптом «лимонной корки» положительный. На коже правой молочной железы в проекции верхне-наружного квадранта, ближе к подмышечной области, экзофитное образование бурого цвета до 5 см в диаметре. В подмышечной области справа пальпируется конгломерат увеличенных лимфоузлов до 3 см в диаметре. Левая молочная железа без узловых образований, регионарные лимфоузлы не определяются. При комплексном обследовании данных за генерализацию опухолевого процесса не получено (рис. 1).
Рис. 1. Вид больной до операции: предоперационная разметка.
1. Вид больной до операции: предоперационная разметка.
16.12.2010 выполнена операция: радикальная мастэктомия по Холстеду справа с пластикой дефекта грудной стенки большим сальником. При ревизии: опухоль занимала наружные и центральный квадранты правой молочной железы, врастала в большую грудную мышцу; конгломерат подмышечных лимфатических узлов. Выявлены метастатически измененные лимфатические узлы в подключичной области, спаянные с подключичной веной на протяжении 1 см (рис. 2). В едином блоке удалена молочная железа с кожей, большой и малой грудными мышцами, подключично-подмышечно-подлопаточной клетчаткой с резекцией подключичной вены на протяжении 1,5 см. Дефект подключичной вены ушит непрерывно (рис. 3, 4, 5).
Рис. 2. Этап операции: метастатически измененные
подключичные лимфатические узлы спаяны с подключичной веной.
Рис. 3. Этап операции. Стрелкой указан непрерывно ушитый дефект подключичной вены.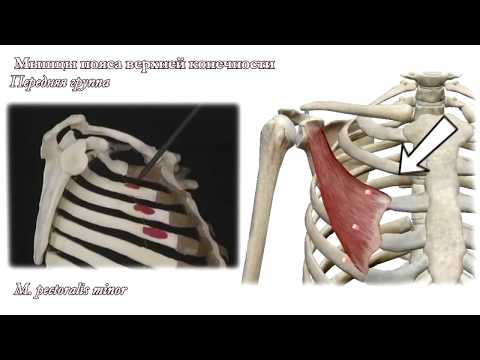
Рис. 4. Удаленный препарат.
Рис. 5. Дефект грудной стенки.
Стрелками указаны: 1 – ключица; 2 – подключичная вена; 3 – ребро.
Вторым этапом сформирован аутотрансплантат из большого сальника на правых желудочно-сальниковых сосудах. Сальниковый лоскут перемещен в область послеоперационного дефекта передней грудной стенки с укрытием подключичных и подмышечных сосудов справа. Фиксация сальника осуществлена латексным тканевым клеем, а также отдельными узловыми швами. Произведена аутодермопластика области перемешенного сальникового трансплантата (рис. 6).
Рис. 6. Вид после операции.
Послеоперационный период протекал без осложнений. На тринадцатые сутки после операции пациентка выписана из стационара в удовлетворительном состоянии.
При плановом гистологическом исследовании № Т 89455-77/оп: инфильтративный протоковый рак солидного строения с обширными очагами некроза, врастанием в кожу, сосок, мышцу, 3-й степени злокачественности, множественными (более 10) метастазами в подмышечные лимфатические узлы с очагами некроза, опухолевой эмболией сосудов капсулы, инфильтрацией окружающей жировой клетчатки.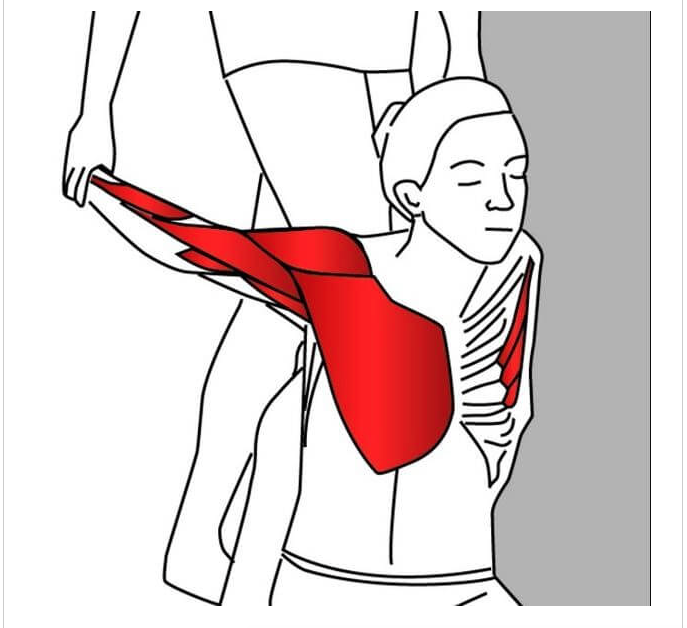 ИГХ: РЭ – 0 баллов, РП – 0 баллов, HER2/neu – 2+. Проведено FISH исследование, амплификация обнаружена. Признаков лимфореи в послеоперационном периоде не отмечено. Полное заживление раны – через 4 месяца после операции. С января по март 2011 г. пациентке проведено 3 курса адъювантной ПХТ по схеме FAC.
ИГХ: РЭ – 0 баллов, РП – 0 баллов, HER2/neu – 2+. Проведено FISH исследование, амплификация обнаружена. Признаков лимфореи в послеоперационном периоде не отмечено. Полное заживление раны – через 4 месяца после операции. С января по март 2011 г. пациентке проведено 3 курса адъювантной ПХТ по схеме FAC.
При обследовании в марте 2011 г. выявлены метастазы рака правой молочной железы в подмышечные лимфоузлы слева. При комплексном обследовании генерализации процесса и другой опухолевой патологии не выявлено.
21.04.2011 выполнена операция: подключично-подмышечно-подлопаточная лимфаденэктомия слева с пластикой подключично-подмышечно-подлопаточной области перемещенным мышечным трансплантатом из малой грудной мышцы. Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением. Лимфорея прекращена на седьмые сутки послеоперационного периода. Пациентка в удовлетворительном состоянии выписана из стационара. При плановом гистологическом исследовании № 27291-302/11: в подмышечной клетчатке опухолевое образование диаметром 2 см – метастаз протокового рака, представленный солидным компонентом (grade 3).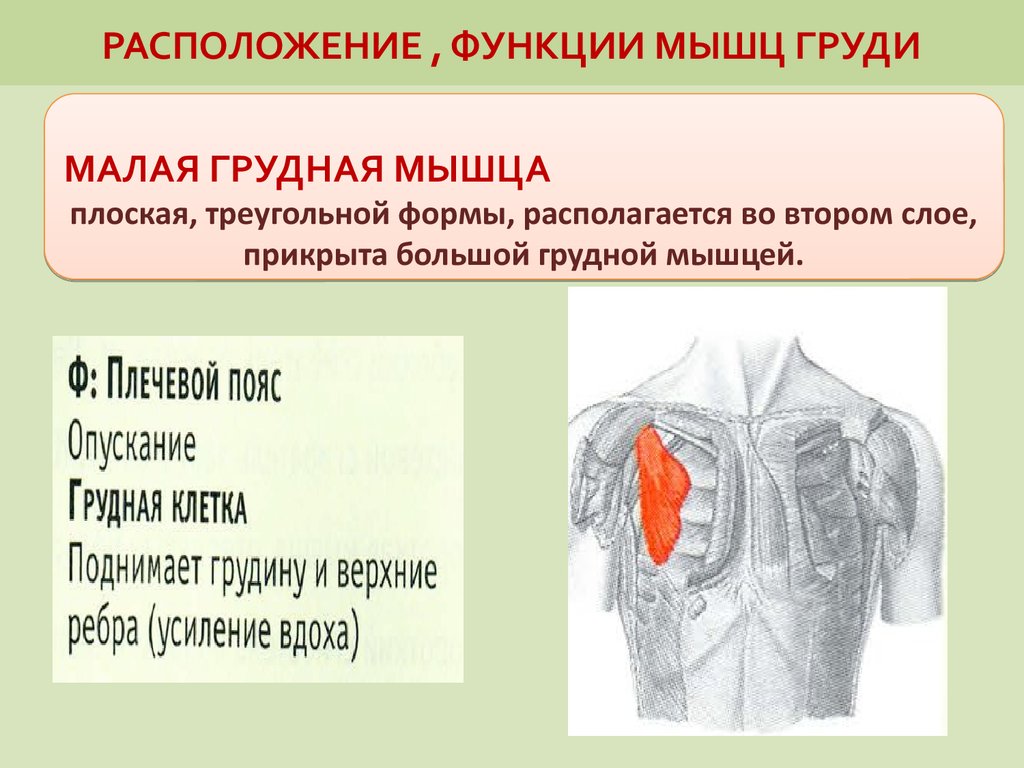 В шести других исследованных лимфатических узлах метастазов рака нет.
В шести других исследованных лимфатических узлах метастазов рака нет.
При обследовании через 3 месяца после операции данных за генерализацию процесса не получено. Вторичный лимфатический отек верхних конечностей не отмечен (рис. 7).
Рис. 7. Вид больной через 3 месяца после лечения.
В связи с современными возможностями реконструктивно-пластической хирургии значительная местная распространенность опухолевого процесса с вовлечением магистральных сосудов не является противопоказанием к хирургическому лечению. При неэффективности консервативного лечения необходима активная хирургическая тактика.
В настоящее время немаловажным является качество жизни онкологических больных на различных этапах противоопухолевого лечения и после него. Необходима интраоперационная профилактика возможных осложнений, таких как длительная лимфорея, развитие вторичных лимфатических отеков конечностей.
Данное клиническое наблюдение демонстрирует пример хирургической реабилитации одной пациентки с применением двух видов аутолоскутов. Перемещение сальникового аутотрансплантата в сочетании с аутодермопластикой позволило полностью закрыть сформировавшийся обширный послеоперационный дефект. Благодаря иммунологическим, ангиогенным, лимфодренирующим свойствам, гибкости и пластичности сальник представляет собой универсальный орган в реконструкции сложных ран и является средством профилактики развития лимфедемы руки. Малая грудная мышца, тампонируя подключично-подмышечную область, замещает «пустое» пространство после лимфаденэктомии, снижая длительность и объем послеоперационной лимфореи.
Применение аутологичных тканей и их комбинация способствует улучшению качества жизни больных, оперированных по поводу местнораспространенного рака молочной железы, сокращению сроков госпитализации и финансово-экономических затрат на лечение.
Литература
Анатомия, функция и схема малой грудной мышцы
Анатомия, функция и схема малой грудной мышцы | Body Maps
Medically reviewed by the Healthline Medical Network — By The Healthline Коллектив редакции, 19 января 2018 г.
Малая грудная мышца представляет собой тонкую плоскую мышцу, расположенную непосредственно под большой грудной мышцей. Это меньшая из двух грудных мышц, или мышц груди. Эта мышца простирается от трех мест начала третьего, четвертого и пятого ребер с каждой стороны грудной клетки до клювовидного отростка (небольшого крючковидного образования) лопатки или лопатки. Все мышцы начинаются латеральнее реберных хрящей. Основные действия этой мышцы включают стабилизацию, депрессию, отведение или протракцию, наклон вверх и вращение лопатки вниз. При иммобилизации ребер эта мышца выводит лопатку вперед, а при фиксации лопатки поднимает вверх грудную клетку. Есть две параллельные малые грудные мышцы, по одной с каждой стороны грудины. Обе грудные мышцы работают с передней зубчатой мышцей, создавая полный диапазон движений лопатки. Малая грудная мышца получает артериальное кровоснабжение от грудной ветви грудно-акромиального ствола. Иннервация или стимуляция исходят от ключичной головки на уровне С8 и Т1 и медиальных грудных нервов.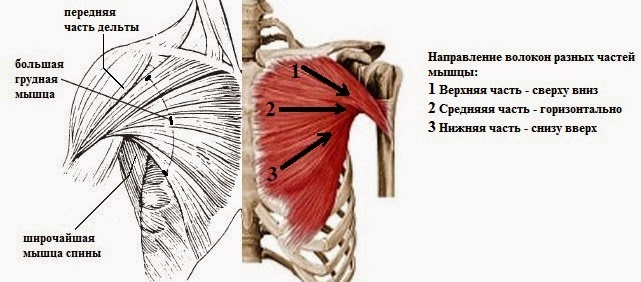
Последнее медицинское рассмотрение от 19 января 2018 г.
Как мы рецензировали эту статью:
Наши эксперты постоянно следят за здоровьем и благополучием, и мы обновляем наши статьи, когда появляется новая информация.
Поделиться этой статьей0220 Проверено медицинской сетью Healthline Medical Network
Передняя нижняя связка и передняя связка латеральной лодыжки также известны как передняя большеберцово-таранная связка. Он расположен в…
ПОДРОБНЕЕ
Отчет о клиническом случае и обзор литературы
На этой странице
РезюмеВведениеОбсуждениеРаскрытие информацииКонфликты интересовСсылкиАвторское правоСтатьи по теме
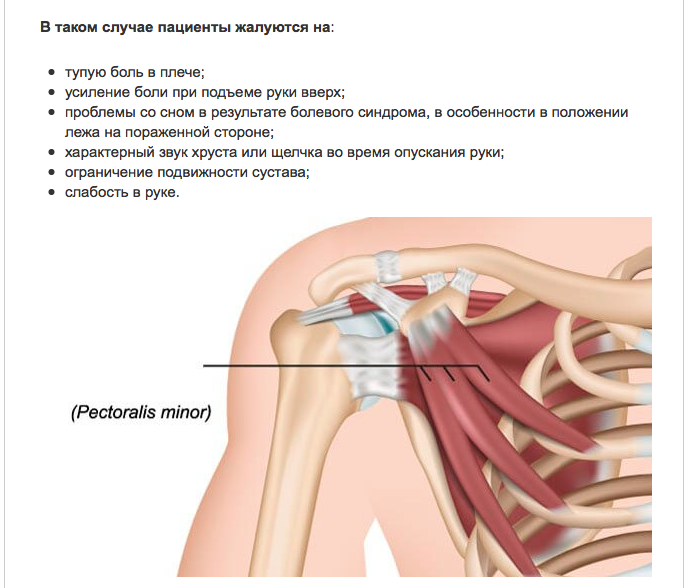
Изолированные малые разрывы грудной мышцы являются редкими ортопедическими травмами, часто встречающимися у тяжелоатлетов или в контактных видах спорта, и их следует учитывать при дифференциальной оценке спортсменов с болью в передней части плеча. Эти травмы часто ошибочно принимают за пятна и разрывы большой грудной мышцы. Усовершенствованная визуализация с помощью МРТ помогает определить анатомическую локализацию и степень повреждения.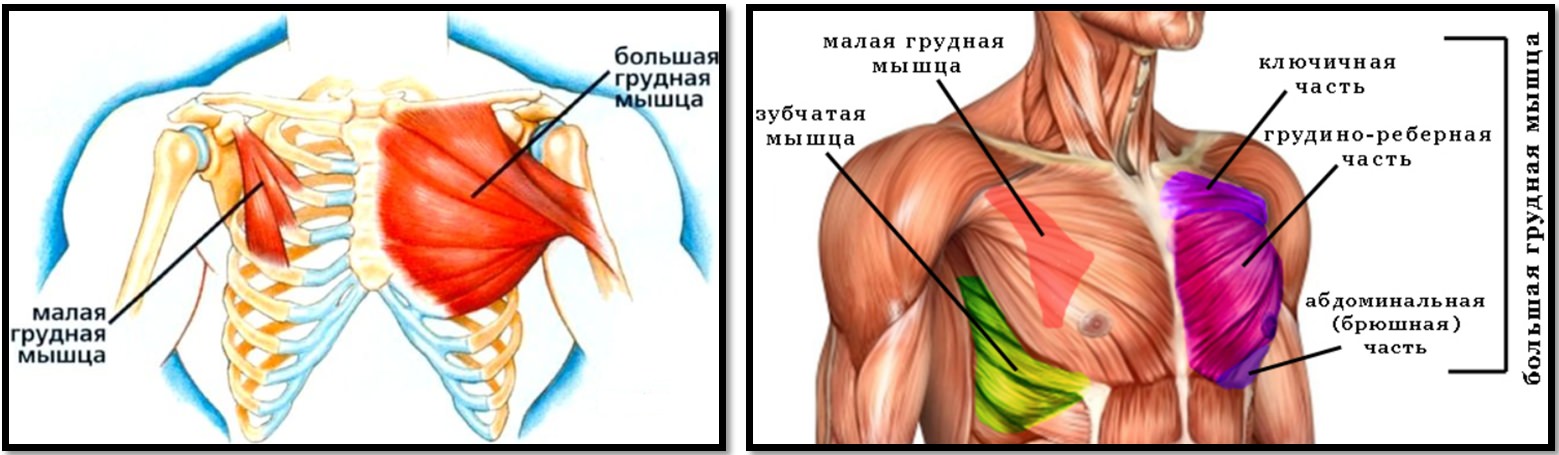 Лечение обычно консервативное с полным возвращением к активности после короткого периода отдыха в течение нескольких недель. Цель этой статьи — представить отчет о клиническом случае и обзор литературы по клинической оценке, визуализации и лечению изолированных разрывов малой грудной мышцы.
Лечение обычно консервативное с полным возвращением к активности после короткого периода отдыха в течение нескольких недель. Цель этой статьи — представить отчет о клиническом случае и обзор литературы по клинической оценке, визуализации и лечению изолированных разрывов малой грудной мышцы.
1. Введение
Изолированные разрывы малой грудной мышцы являются редкими ортопедическими травмами, о которых в литературе сообщается лишь в нескольких случаях. Скелетно-мышечная боль в плече, локализованная в передней части грудной клетки и плече, может представлять диагностическую дилемму. Дифференциальный диагноз включает ушиб от травмы, костохондрит, растяжение мышц, разрыв сухожилия большой грудной мышцы и внутренние нарушения плеча. Разрывы большой грудной мышцы возникают из-за травмы, вызванной принудительным отведением и внутренним вращением, часто у тяжелоатлетов или в контактных видах спорта [1]. Хотя и редко, изолированные малые грудные разрывы могут возникать из-за аномальных сил лопатки или усталости мышц, стабилизирующих лопатку, и должны быть включены в дифференциальный диагноз при оценке пациентов с болью в передней части плеча, особенно с болезненностью над клювовидным отростком или болью в боковой стенке грудной клетки около плеча.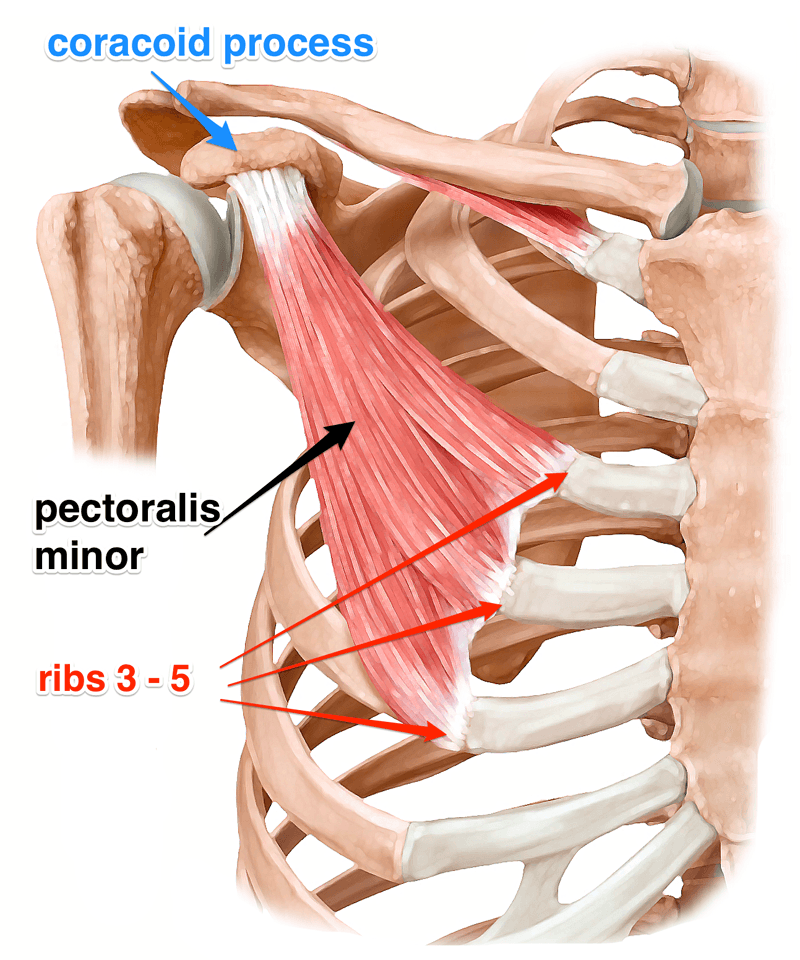 [2].
[2].
Предыдущие отчеты о случаях изолированных малых разрывов грудной мышцы описывали травмы, полученные во время контактных видов спорта, таких как американский футбол [2, 3] и хоккей с шайбой [4]. Напротив, в нашем отчете описывается изолированный разрыв сухожилия малой грудной мышцы, полученный у 24-летней женщины, когда она выполняла упражнение боковой планки, предположительно из-за потери выносливости и эксцентрической нагрузки на сухожилие малой грудной мышцы. Эти травмы часто ошибочно принимают за более распространенные пятна и разрывы большой грудной мышцы. Цель этой статьи — представить клиническую оценку, визуализацию и лечение изолированного разрыва малой грудной мышцы у молодого здорового человека, перенесшего бесконтактную травму.
2. История болезни
24-летняя женщина с доминирующей левой рукой, курившая в течение последних пяти лет без серьезных заболеваний, обратилась через день после травмы в тренажерном зале с болью в левом плече. Во время выполнения боковой планки она сообщает о маневре, при котором вес ее тела поддерживается рукой в положении, похожем на боковое отжимание; она почувствовала хлопок и щелчок в области переднего плеча и груди. В момент травмы весь вес тела пациентки приходился на полностью вытянутую левую руку. У нее была немедленная боль без какого-либо связанного онемения и покалывания. Боль не уменьшилась и начала иррадиировать в шею и вниз по передней поверхности груди и руке.
В момент травмы весь вес тела пациентки приходился на полностью вытянутую левую руку. У нее была немедленная боль без какого-либо связанного онемения и покалывания. Боль не уменьшилась и начала иррадиировать в шею и вниз по передней поверхности груди и руке.
Первичный физикальный осмотр выявил легкую асимметрию левой передней подмышечной впадины без грубой деформации или экхимоза. У нее была болезненность над левой бороздой бицепса и сухожилием большой грудной мышцы с болью при внутреннем вращении руки с сопротивлением. Плечевое сплетение и подмышечная впадина безболезненны. Активная протракция и ретракция лопатки были болезненными. Кончик клювовидного отростка был болезненным при пальпации. Остальная часть исследования плеча, включая диапазон движений и нейроваскулярное исследование, была ничем не примечательна.
3. Визуализация
Рентгенограммы ее плеча ничем не примечательны. Из-за аномальных результатов обследования и беспокойства по поводу сильного растяжения большой грудной мышцы было назначено исследование с помощью магнитно-резонансной томографии (МРТ). На МРТ выявлен миосухожильный разрыв малой грудной мышцы 3 степени с полным разрывом мышечных волокон и видимым разрывом тканей. Кроме того, визуализация продемонстрировала окружающую жидкость в мышечно-сухожильном соединении малой грудной мышцы с прилегающим мышечным отеком (рис. 1). Большой грудной мышечно-сухожильный комплекс и остальные окружающие мягкие ткани не были повреждены.
На МРТ выявлен миосухожильный разрыв малой грудной мышцы 3 степени с полным разрывом мышечных волокон и видимым разрывом тканей. Кроме того, визуализация продемонстрировала окружающую жидкость в мышечно-сухожильном соединении малой грудной мышцы с прилегающим мышечным отеком (рис. 1). Большой грудной мышечно-сухожильный комплекс и остальные окружающие мягкие ткани не были повреждены.
4. Лечение
Эта травма лечилась с помощью консервативного лечения, включая покой, обледенение, противовоспалительные средства и модификацию активности. Через 2 недели больная выздоровела на 90 процентов без жалоб. К 3 неделям пациентка возобновила легкие тренировки с аэробикой и танцами. При последующем наблюдении через 3 месяца пациент не сообщил об отсутствии остаточной инвалидности с полным возвращением ко всем видам спорта. При последующем наблюдении через шесть месяцев клиническое обследование продемонстрировало превосходный результат: физикальное обследование было симметрично неповрежденной руке и плечу. Субъективная оценка боли и плеча пациента была следующей: , , и . Оценки пациентов по шкале SF-36 после консервативного лечения были высокими по всем категориям (, , , , , , , общее состояние здоровья 86% и изменение состояния здоровья 75%). У пациента был полный безболезненный диапазон движений 175 ° подъема вперед, 65 ° внешней ротации (ER), внутренней ротации T5 (IR) и силы, которая составляла 5/5 и была симметрична контралатеральному плечу. У нее не было лопаточного крыла или слабости в лопаточной протракции и ретракции.
Субъективная оценка боли и плеча пациента была следующей: , , и . Оценки пациентов по шкале SF-36 после консервативного лечения были высокими по всем категориям (, , , , , , , общее состояние здоровья 86% и изменение состояния здоровья 75%). У пациента был полный безболезненный диапазон движений 175 ° подъема вперед, 65 ° внешней ротации (ER), внутренней ротации T5 (IR) и силы, которая составляла 5/5 и была симметрична контралатеральному плечу. У нее не было лопаточного крыла или слабости в лопаточной протракции и ретракции.
5. Обсуждение
Малые травмы грудной клетки встречаются редко и могут быть вызваны как контактными, так и бесконтактными травматическими событиями. Механизм травмы можно охарактеризовать как эксцентрическую нагрузку на утомленную малую грудную мышцу. Консервативное лечение было успешным в нескольких сообщениях о случаях этой уникальной травмы.
Сухожилие малой грудной мышцы начинается от наружной поверхности с третьего по пятое ребра. Его волокна проходят сверху и латерально и сходятся к плоскому сухожилию, которое прикрепляется к медиально-верхнему краю клювовидного отростка, рядом с соединенным сухожилием [2].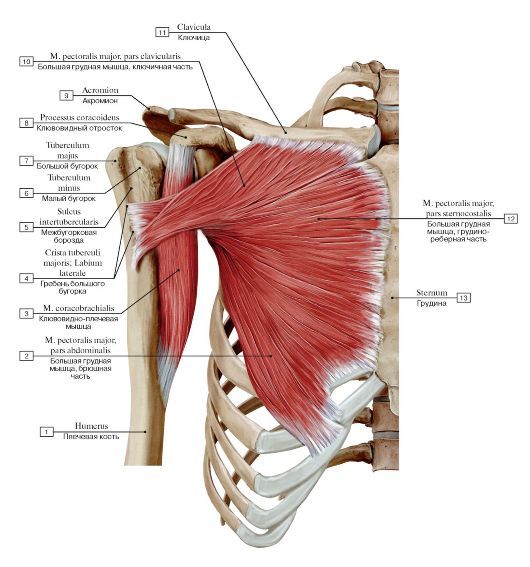 Основная роль сухожилия малой грудной мышцы состоит в том, чтобы стабилизировать лопатку, оттягивая ее вперед и вниз по грудной стенке [5].
Основная роль сухожилия малой грудной мышцы состоит в том, чтобы стабилизировать лопатку, оттягивая ее вперед и вниз по грудной стенке [5].
Точный механизм разрыва сухожилия малой грудной мышцы неизвестен. Различные факторы, такие как чрезмерное напряжение, ненормальная нагрузка и эксцентрические силы, действующие на мышцу, играют решающую роль. Повреждение малой грудной мышцы может произойти при прямой силе плеча или форсированной ЭР руки [3]. Скелетная мышца представляет собой непрерывную адаптирующуюся ткань, которая реагирует на стресс изменением своей физиологической функции и массы. Однако острые нагрузки, превышающие приспособляемость, приводят к травмам [6].
Повреждение сухожилия малой грудной мышцы может произойти в результате контактных повреждений у спортсменов либо прямыми ударами в переднюю часть плеча, либо принудительной ЭР руки при отведении. Мышечно-сухожильное соединение является наиболее распространенным видом повреждения среди современных экспериментальных моделей, демонстрирующих растяжение мышц [7]. Насколько нам известно, наш клинический случай является первым, в котором описана травма малой грудной мышцы без контакта, поскольку травма в этом случае была получена, когда пациент выполнял боковую планку в тренажерном зале. Механизм травмы, вероятно, был связан с утомлением передних стабилизаторов лопатки во время эксцентрической нагрузки на грудные мышцы, в результате чего лопатка эксцентрично втягивалась в ретракцию.
Насколько нам известно, наш клинический случай является первым, в котором описана травма малой грудной мышцы без контакта, поскольку травма в этом случае была получена, когда пациент выполнял боковую планку в тренажерном зале. Механизм травмы, вероятно, был связан с утомлением передних стабилизаторов лопатки во время эксцентрической нагрузки на грудные мышцы, в результате чего лопатка эксцентрично втягивалась в ретракцию.
Физикальное обследование имеет решающее значение, поскольку повреждения мягких тканей скелетно-мышечного происхождения обнаруживаются при пальпации активных триггерных точек и демонстрации боли или слабости с сопротивлением мышечной функции. Незначительные повреждения грудных мышц проявляются болью в передней части плеча и болезненностью при пальпации над клювовидным отростком [3]. Разгибание плеча и ЭР также вызывают боль [4]. Оценка плеча при 90° и 150° горизонтального отведения наиболее эффективно создает напряжение в малой грудной мышце [8].
Усовершенствованная визуализация рекомендуется, если есть подозрение на серьезное повреждение грудного комплекса, но явная деформация не обнаружена.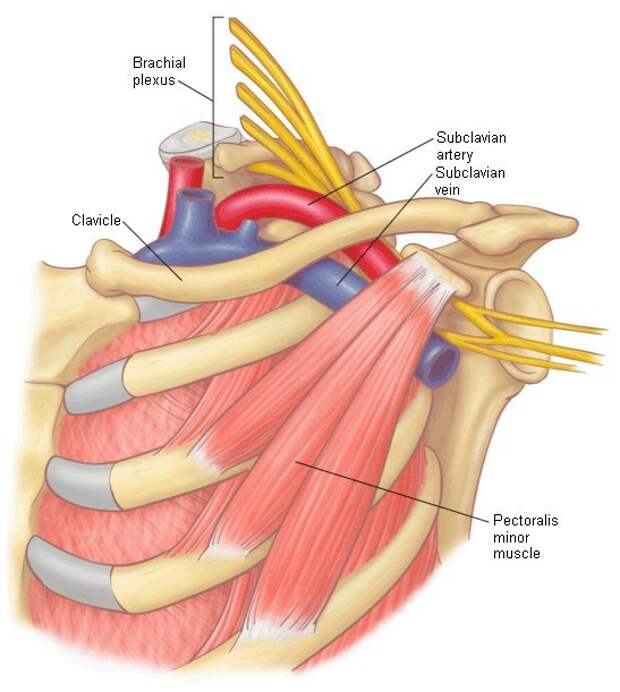 Деформация 1-й степени при визуализации определяется как наличие отека без слабости каких-либо волокон или разрывов в мышечно-сухожильном комплексе. Штаммы малой грудной клетки 1 степени в прошлом путали с симптомами стенокардии [9]. Окрашивание степени 2 демонстрирует рыхлость волокон, что указывает на значительную деформацию, но без зазоров в тканях. Миосухожильные разрывы 3 степени определяются как полный разрыв мышечных волокон с видимым дефектом ткани. Другие сообщения о разрывах малой грудной мышцы в литературе выявили разрывы сухожилия с отеком в мышечной массе [3], полное отсутствие прикрепления сухожилия малой грудной мышцы над клювовидным отростком и сигнал высокой интенсивности по всей мышце [4].
Деформация 1-й степени при визуализации определяется как наличие отека без слабости каких-либо волокон или разрывов в мышечно-сухожильном комплексе. Штаммы малой грудной клетки 1 степени в прошлом путали с симптомами стенокардии [9]. Окрашивание степени 2 демонстрирует рыхлость волокон, что указывает на значительную деформацию, но без зазоров в тканях. Миосухожильные разрывы 3 степени определяются как полный разрыв мышечных волокон с видимым дефектом ткани. Другие сообщения о разрывах малой грудной мышцы в литературе выявили разрывы сухожилия с отеком в мышечной массе [3], полное отсутствие прикрепления сухожилия малой грудной мышцы над клювовидным отростком и сигнал высокой интенсивности по всей мышце [4].
В литературе по спортивной медицине показано использование строп, упражнений с маятником и физиотерапии для посттравматической реабилитации. Детальное клиническое обследование для исключения каких-либо остаточных травм или инвалидности проводится до того, как спортсмены приступят к динамическим упражнениям, характерным для данного вида спорта [4].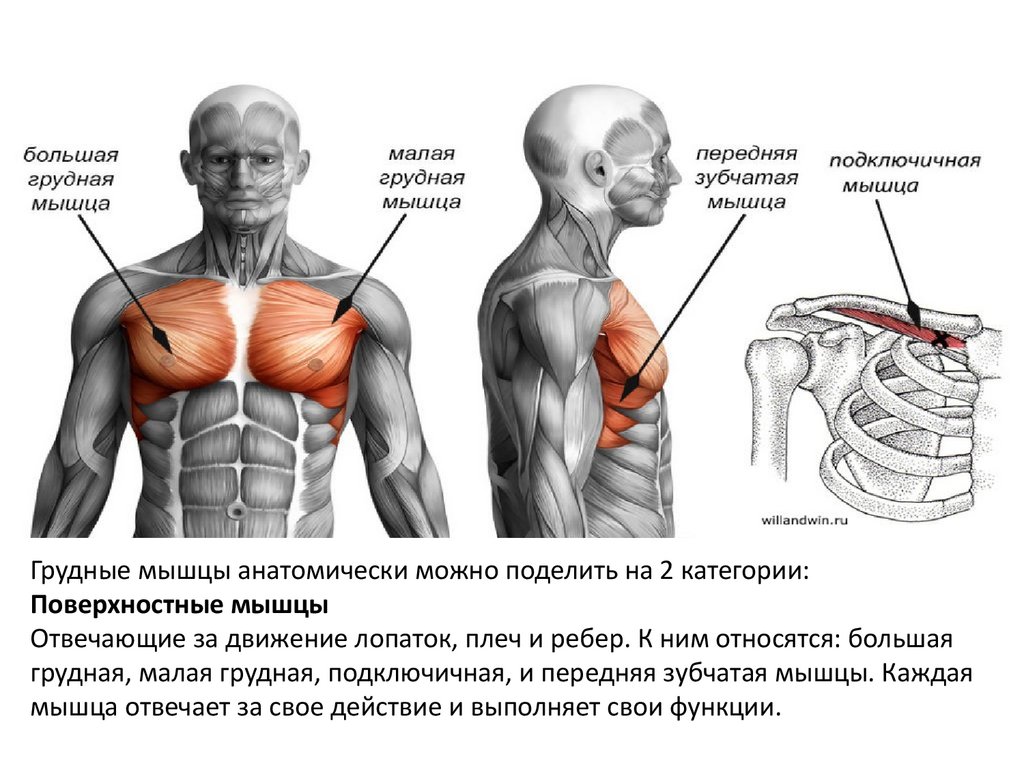 Консервативное лечение было успешным почти у каждого пациента с незначительной травмой грудной клетки. Сообщения о стойкой тендинопатии грудной мышцы успешно лечили инъекциями кортикостероидов [10]. Пациент в этом отчете полностью выздоровел с полностью нормальным плечом при консервативном лечении, которое включало отдых, лед, НПВП и модификацию активности в течение 2–4 недель.
Консервативное лечение было успешным почти у каждого пациента с незначительной травмой грудной клетки. Сообщения о стойкой тендинопатии грудной мышцы успешно лечили инъекциями кортикостероидов [10]. Пациент в этом отчете полностью выздоровел с полностью нормальным плечом при консервативном лечении, которое включало отдых, лед, НПВП и модификацию активности в течение 2–4 недель.
Повреждения сухожилий малой грудной мышцы встречаются редко. Когда они все же возникают, больные часто являются здоровыми активными людьми, в том числе профессиональными спортсменами и теми, кто занимается контактными видами спорта. Тем не менее, легкие травмы грудной клетки следует всегда учитывать, когда у пациента проявляются атипичные боли в передней части скелетно-мышечного плеча и грудной клетки, поскольку все же встречаются бесконтактные механизмы повреждения. Боль и болезненность вблизи клювовидного отростка, а также результаты физического осмотра болезненной резистентной протракции лопатки должны насторожить ортопеда в отношении возможного повреждения малой грудной мышцы.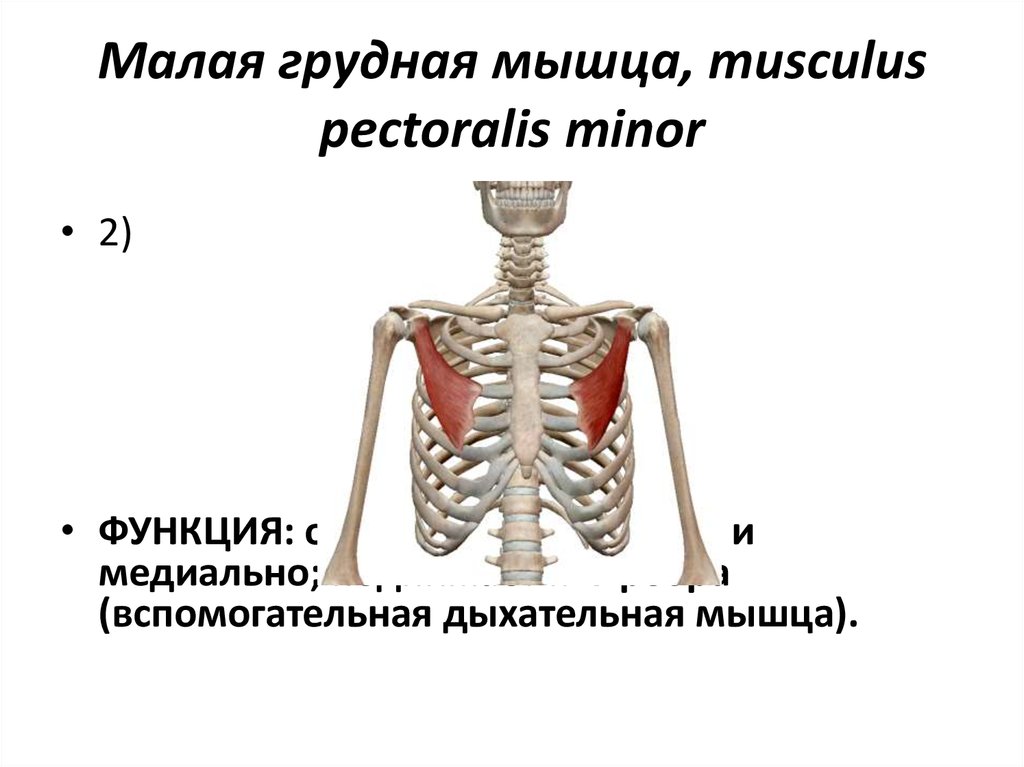 Усовершенствованная визуализация с помощью МРТ помогает определить анатомическую локализацию и степень повреждения. Лечение обычно консервативное с полным возвращением к активности после короткого периода отдыха в течение нескольких недель.
Усовершенствованная визуализация с помощью МРТ помогает определить анатомическую локализацию и степень повреждения. Лечение обычно консервативное с полным возвращением к активности после короткого периода отдыха в течение нескольких недель.
Раскрытие информации
Автор, Чарльз М. Джобин, имеет следующие раскрытия информации: Acumed, LLC: оплачиваемый консультант и оплачиваемый ведущий или спикер; Американские хирурги плеча и локтя: член правления или комитета; CFO LLC: платный консультант; DePuy, компания Johnson & Johnson: оплачиваемый консультант; Журнал Американской академии хирургов-ортопедов: редакционная или руководящая коллегия; Торнье: оплачиваемый ведущий или спикер; Wright Medical Technology Inc.: оплачиваемый консультант; и Циммер: платный консультант и платный ведущий или спикер.
Конфликт интересов
Авторы, Даника Д. Вэнс и Усама Кайюм, заявляют об отсутствии конфликта интересов в связи с публикацией этой статьи.
Ссылки
P.
 D. Metzger, J.R. Bailey, R.D. Filler, R.A. Waltz, M.T. Provencher, and C.B. Dewing, «Репарация разрыва большой грудной мышцы: техника с использованием однокортикальных кнопок», Arthroscopy Techniques , vol. 1, нет. 1, стр. e119–e125, 2012.
D. Metzger, J.R. Bailey, R.D. Filler, R.A. Waltz, M.T. Provencher, and C.B. Dewing, «Репарация разрыва большой грудной мышцы: техника с использованием однокортикальных кнопок», Arthroscopy Techniques , vol. 1, нет. 1, стр. e119–e125, 2012.Посмотреть по адресу:
Сайт издателя | Google Scholar
JE Zvijac, B. Zikria и A. Botto-van Bemden, «Изолированные разрывы малой грудной мышцы у профессиональных футболистов: серия случаев», Американский журнал ортопедии , том. 38, нет. 3, pp. 145–147, 2009.
Просмотр по адресу:
Google Scholar
X. Li, M. T. Gorman, J. S. Dines, O. Limpisvasti, «Изолированный разрыв сухожилия малой грудной мышцы в старшей школе». футболист», Ортопедия , том. 35, нет. 8, стр. e1272–e1275, 2012.
Посмотреть по адресу:
Сайт издателя | Google Scholar
К.
 Калра и Б. Нери, «Изолированный разрыв сухожилия малой грудной мышцы у профессионального хоккеиста — рентгенологические данные и презентация», Skeletal Radiology , vol. 39, нет. 12, стр. 1251–1253, 2010.
Калра и Б. Нери, «Изолированный разрыв сухожилия малой грудной мышцы у профессионального хоккеиста — рентгенологические данные и презентация», Skeletal Radiology , vol. 39, нет. 12, стр. 1251–1253, 2010.Посмотреть по адресу:
Сайт издателя | Google Scholar
CJ Mehallo, «Изолированный разрыв малой грудной мышцы», Клинический журнал спортивной медицины , том. 14, нет. 4, стр. 245-246, 2004 г., обсуждение 247.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Г. Тидболл, «Механизмы повреждения, восстановления и регенерации мышц», Комплексная физиология , том. 1, нет. 4, стр. 2029–2062, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Г. Тидболл, «Повреждение мышечно-сухожильного соединения в связи со структурой соединения и молекулярным составом», Обзоры наук об упражнениях и спорте , vol.
 19, pp. 419–445, 1991.
19, pp. 419–445, 1991.Просмотр по адресу:
Google Scholar
J. Umehara, M. Nakamura, K. Fujita et al., «Растяжка горизонтального отведения плеча эффективно увеличивает сдвиговой модуль упругости грудной мышцы. малая мышца», Journal of Shoulder and Elbow Surgery , vol. 26, нет. 7, стр. 1159–1165, 2017.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. Э. Лоусон, Л. Ю. Хунг, Г. Д. Ко и М. А. Лафрамбуаз, «Случай псевдостенокардии из малой грудной триггерной точки, вызванной беговыми лыжами», Журнал хиропрактики медицины , том. 10, нет. 3, стр. 173–178, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
D. N. Bhatia, J. F. de Beer, K. S. van Rooyen, F. Lam, and D. F. du Toit, «Плечо жима лежа»: чрезмерное использование инсерционной тендинопатии малой грудной мышцы», British Journal of Спортивная медицина , вып.

 И., Летягин В.П. Практическая маммология. М: Практическая медицина, 2007. С.6.
И., Летягин В.П. Практическая маммология. М: Практическая медицина, 2007. С.6.
 Самая крупная и сильная мышца…
Самая крупная и сильная мышца… D. Metzger, J.R. Bailey, R.D. Filler, R.A. Waltz, M.T. Provencher, and C.B. Dewing, «Репарация разрыва большой грудной мышцы: техника с использованием однокортикальных кнопок», Arthroscopy Techniques , vol. 1, нет. 1, стр. e119–e125, 2012.
D. Metzger, J.R. Bailey, R.D. Filler, R.A. Waltz, M.T. Provencher, and C.B. Dewing, «Репарация разрыва большой грудной мышцы: техника с использованием однокортикальных кнопок», Arthroscopy Techniques , vol. 1, нет. 1, стр. e119–e125, 2012. Калра и Б. Нери, «Изолированный разрыв сухожилия малой грудной мышцы у профессионального хоккеиста — рентгенологические данные и презентация», Skeletal Radiology , vol. 39, нет. 12, стр. 1251–1253, 2010.
Калра и Б. Нери, «Изолированный разрыв сухожилия малой грудной мышцы у профессионального хоккеиста — рентгенологические данные и презентация», Skeletal Radiology , vol. 39, нет. 12, стр. 1251–1253, 2010. 19, pp. 419–445, 1991.
19, pp. 419–445, 1991.