Содержание
Холестерин
Холестерин — это вещество, необходимое организму для строительства клеточных мембран, синтеза желчных кислот, выработки гормонов и витамина D. С химической точки зрения холестерин является жироподобным веществом — липидом (от греческого «lipid» — жир).
Холестерин в организме человека синтезируется главным образом в печени. Являясь жироподобным веществом, нерастворимым в воде, он переносится по кровеносным сосудам только в составе комплексов с белками – хиломикронов и липопротеидов. Главными переносчиками холестерина в организме являются липопротеиды. Липопротеиды (белково-липидные комплексы) различаются по размеру, плотности и содержанию липидов.
По плотности липопротеиды разделяются на следующие классы:
• липопротеиды очень низкой плотности (ЛПОНП)
• липопротеиды промежуточной плотности (ЛППП)
• липопротеиды низкой плотности (ЛПНП)
• липопротеиды высокой плотности (ЛПВП)
Соотношение жиров (липидов) и белков в липопротеидах различно. Минимальное количество белка содержится в хиломикронах. Возрастание плотности липопротеидов характеризуется увеличением содержания в них белкового компонента, как показано в таблице.
Минимальное количество белка содержится в хиломикронах. Возрастание плотности липопротеидов характеризуется увеличением содержания в них белкового компонента, как показано в таблице.
Процентный состав липопротеидов плазмы крови
(G.R. Thompson, 1991)
|
Тип |
Липиды |
Белки |
|
Хиломикроны |
98–99% |
1–2% |
|
ЛПОНП |
90% |
10% |
|
ЛППП |
82% |
18% |
|
ЛПНП |
75% |
25% |
Липопротеиды различаются по их роли в развитии атеросклероза. Так, липопротеиды низкой и очень низкой плотности считаются атерогенными (способствующими развитию атеросклероза), а содержащийся в них холестерин называют «плохим» холестерином. ЛПОНП и ЛПНП транспортируют холестерин из печени в клетки и ткани организма.
Так, липопротеиды низкой и очень низкой плотности считаются атерогенными (способствующими развитию атеросклероза), а содержащийся в них холестерин называют «плохим» холестерином. ЛПОНП и ЛПНП транспортируют холестерин из печени в клетки и ткани организма.
Липопротеиды высокой плотности (ЛПВП), напротив, считаются антиатерогенными (препятствующими развитию атеросклероза), а содержащийся в них холестерин называют «хорошим» холестерином. Липопротеиды высокой плотности (ЛПВП) за рубежом называют «полицейскими атеросклероза». Антиатерогенное действие ЛПВП проявляется благодаря их способности захватывать холестерин, выводить его из клеток, тканей, в том числе стенок артерий, и транспортировать обратно в печень.
В организме имеется три субстрата (или «пула»), где находится холестерин. Это плазма крови, печень, вернее — клетки печени (гепатоциты), и клетки других органов. Холестерин, находящийся в печени, находится в динамическом равновесии с холестерином плазмы крови. В зависимости от активности печеночных клеток количество (концентрация) холестерина плазмы крови может существенно меняться.
Содержание достаточного для организма количества холестерина поддерживается его постоянным синтезом
в клетках печени. Холестерин, образующийся в клетках печени, называют эндогенным холестерином. Холестерин также поступает в организм с пищей. Это так называемый экзогенный холестерин. Если экзогенного холестерина доставляется в печень много, то при нормальном обмене ограничивается синтез эндогенного холестерина.
Как уже отмечалось холестерин жироподобным веществом, нерастворимым в воде, он переносится по кровеносным сосудам только в составе комплексов с белками. Эти белково-липидные комплексы (ЛПОНП, ЛППП, ЛПНП и ЛПВП) также образуются в печени и затем поступают в кровоток.
Помимо перечисленных соединений в печени образуется еще один вид жиров, ассоциированных с риском развития атеросклероза. Это триглицериды. Они транспортируются к мышцам, накапливаются там, и при необходимости расщепляются, становясь источником энергии.
Обмен холестерина
Свободный холестерин подвергается окислению в печени и органах, синтезирующих стероидные гормоны (надпочечники, семенники, яичники, плацента). Это единственный процесс необратимого выведения холестерина из мембран и липопротеидных комплексов.
Это единственный процесс необратимого выведения холестерина из мембран и липопротеидных комплексов.
Ежедневно на синтез стероидных гормонов расходуется 2–4% от общего количества холестерина. В гепатоцитах 60–80% холестерина окисляется до желчных кислот, которые в составе желчи выделяются в просвет тонкой кишки и участвуют в пищеварении (эмульгирование жиров).
Вместе с желчными кислотами в тонкую кишку попадает небольшое количество свободного холестерина, который частично удаляется с каловыми массами, а оставшаяся часть его растворяется и вместе с желчными кислотами и фосфолипидами всасывается стенками тонкой кишки. Желчные кислоты обеспечивают разложение жиров на составные части (эмульгирование жиров). После выполнения этой функции 70–80% оставшихся желчных кислот всасывается в конечном отделе тонкой кишки (подвздошной кишке) и поступает по системе воротной вены в печень. Здесь стоит отметить, что желчные кислоты имеют еще одну функцию: они являются важнейшим стимулятором поддержания нормальной работы (моторики) кишечника.
Схематично обмен холестерина можно представить так. Печень нагружает жиром липопротеиды очень низкой плотности (ЛПОНП), которые потом путешествуют по кровеносным сосудам, разгружая жир. Частично «разгрузившиеся» ЛПОНП становятся липопротеидами низкой плотности (ЛПНП).
Липопротеиды низкой плотности (ЛПНП), главные переносчики холестерина при их движении по кровеносным сосудам, могут прилипать
к стенкам сосудов, сужая их внутренний просвет.
Липопротеиды высокой плотности (ЛПВП) освобождают прилипшие к стенке сосуда частицы ЛПНП с холестерином и несут их обратно в печень, где частицы ЛПНП снова нагружаются холестерином и превращаются в ЛПОНП, либо распадаются и выводятся из организма.
При активном потреблении жирной пищи и нарушениях жирового обмена печень вырабатывает избыточное количество липопротеидов очень низкой плотности (ЛПОНП) и низкой плотности (ЛПНП). При наличии повреждений эндотелия и отсутствии достаточного количества липопротеидов высокой плотности (ЛПВП), частицы липопротеидов низкой плотности (ЛПНП) с холестерином начинают «прилипать» к стенкам сосудов. Постепенно развивается сужение сосудов, т. е. атеросклероз, а следом все неприятности: стенокардия, инфаркт, инсульт и другие осложнения атеросклероза.
Постепенно развивается сужение сосудов, т. е. атеросклероз, а следом все неприятности: стенокардия, инфаркт, инсульт и другие осложнения атеросклероза.
Для чего определяют индекс атерогенности?
Для оценки выраженности атерогенных (способствующих развитию атеросклероза) свойств плазмы крови и степени риска развития клинических проявлений атеросклероза используются формулы, позволяющие рассчитать индекс атерогенности (ИА) по соотношению атерогенных и антиатерогенных фракций липопротеидов. Существует множество способов для вычисления индекса атерогенности.
Один из наиболее распространенных в мире – определение индекса атерогенности, как соотношения общего холестерина (ОХС) к холестерину ЛПВП (ОХС/ХС ЛПВП). Он свидетельствует об атерогенности липидного спектра крови при уровне > 5.
В России широко используют другое соотношение, называемое индексом атерогенности А. Н. Климова. Это отношение суммы холестерина атерогенных липопротеидов низкой плотности (ХС ЛПНП) и очень низкой плотности (ХС ЛПОНП) к холестерину антиатерогенных липопротеидов высокой плотности (ХС ЛПВП).
Индекс атерогенности (А.Н. Климова)= ХС ЛПНП + ХС ЛПОНП / ХС ЛПВП = ОХС – ХС ЛПВП / ХС ЛПВП
Обе формулы приведены потому, что они одинаковы. Дело в том, что общий холестерин (ОХС) состоит из ХС ЛПНП, ХС ЛПОНП и ХС ЛПВП.
Лабораториям в поликлинике или больнице для простоты вычисления индекса атерогенности достаточно определить в крови пациента уровни общего холестерина и холестерина ЛПВП. Если от уровня общего холестерина отнять показатель ХС ЛПВП, то получим сумму холестерина атерогенных липопротеидов – ЛПНП и ЛПОНП.
Нормальное значение индекса атерогенности А.Н. Климова — 3,0–4,0. Значение индекса атерогенности выше 4,0 указывает на высокий риск развития атеросклероза или возможность его прогрессирования вплоть до развития серьезных осложнений.
Высокий уровень холестерина – ключевой фактор риска атеросклероза
|
|
Еще в начале ХХ века петербургский ученый, основатель холестериновой теории атеросклероза Н. Н. Аничков говорил: «без высокого уровня холестерина в крови не бывает атеросклероза». С этим согласно большинство отечественных и зарубежных исследователей.
Н. Аничков говорил: «без высокого уровня холестерина в крови не бывает атеросклероза». С этим согласно большинство отечественных и зарубежных исследователей.
С начала прошлого века была установлена связь атеросклероза с повышенным содержанием в крови холестерина — химического соединения, необходимого для жизнедеятельности человеческого организма. В первую очередь, как уже отмечалось, он необходим как строительный материал для клеточных мембран. Кроме формирования каркаса клеток, организм использует холестерин для синтеза многих жизненно необходимых веществ, например, гормонов (кортикостероидов, андрогенов, эстрогенов и др.) и витаминов.
Таким образом, с одной стороны — жизнь без холестерина невозможна, с другой стороны — холестерин является едва ли не главной угрозой для современного человека. Это противоречие кажущееся, так как исследователями было установлено, что ответственным за возникновение и развитие атеросклероза является не сам холестерин, а повышенный уровень ряда его соединений с белками – ЛПОНП и ЛПНП в сочетании с пониженным уровнем ЛПВП.
|
|
К сожалению, люди, сами того не замечая, способствуют развитию атеросклероза. Как уже отмечалось ранее, еще в раннем детском возрасте на стенках сосудов могут образовываться жировые (или липидные) пятна. Если уровень холестерина в крови нормальный, то жировые пятна со временем исчезают и атеросклеротические бляшки не образуются. Но в условиях повышенного уровня холестерина, вернее холестерина ЛПОНП и ЛПНП, человек подвергается повышенному риску развития грозного по своему прогнозу заболевания. А если он еще и курит, имеет избыточный вес и повышенное артериальное давление, то риск развития атеросклероза возрастает в несколько раз. Все перечисленные факторы могут приводить к повреждению эндотелия (внутренней выстилки) сосудов, где начинается процесс образования атеросклеротических бляшек. Поэтому так важно знать пути профилактики и основы лечения «болезни века».
Риск развития осложнений атеросклероза особенно высок при тяжелых врожденных нарушениях липидного обмена, которые передаются по наследству и которыми, как правило, страдают все близкие родственники. Такие случаи принято относить к семейной гиперхолестеринемии, вызываемой наследственным дефектом рецепторов липопротеидов низкой плотности. Ген локализуется в 19-й хромосоме.
Различают гомозиготную и гетерозиготную семейную гиперхолестеринемию. При гетерозиготной гиперхолестеринемии общий холестерин бывает выше нормативных показателей в 2–3 раза, а при гомозиготной гиперхолестеринемии – в 4–6 и более раз. Оба эти состояния — предвестники раннего развития клинических проявлений атеросклероза в виде ишемической болезни сердца и даже — инфаркта миокарда.
Мы лечили семнадцатилетнюю (!) девушку, страдавшую тяжелой формой ишемической болезни сердца. У ее родителей также наблюдалось ранее развитие атеросклероза. Отец перенес инфаркт миокарда в 29 лет, мать была оперирована по поводу ишемической болезни сердца в 35 лет и в 40 лет — по поводу ишемической болезни головного мозга.
В предисловии к монографии, посвященной хирургической коррекции нарушений жирового обмена, изданной в 1987 г., академик А. Н. Климов пишет о девочке с гомозиготной семейной гиперхолестеринемией, которая в 6-летнем возрасте перенесла инфаркт миокарда, имея цифры холестерина плазмы крови в 10 раз превышающие нормальные.
|
|
При наследственной гиперхолестеринемии степень риска развития в молодом возрасте ишемической болезни сердца в 20 раз выше, чем у людей, имеющих нормальный липидный спектр крови.
Каким же образом нарушается липидный обмен при наследственной гиперхолестеринемии? В результате мутаций генов нарушается обмен липопротеидов низкой плотности – самых атерогенных липопротеидов. Этот механизм открыли во второй половине ХХ века американские ученые Браун и Гольдштейн, за что получили Нобелевскую премию. Как они выяснили, на поверхности большинства клеток организма имеются особые молекулы белка, называемые «рецепторами». Их задача — забирать из тока крови не все липопротеиды, а только липопротеиды низкой плотности (ЛПНП), богатые холестерином, и отправлять их внутрь клетки. Освободившись от холестерина, рецепторы возвращаются обратно на ее поверхность. Так как холестерина внутри клетки становится много, то угнетается его синтез самой клеткой и значит — уменьшается количество рецепторов к липопротеидам низкой плотности, находящихся на мембране. В течение суток эти рецепторы захватывают из плазмы крови до 1 г холестерина. Такой захват рецепторами липопротеидов низкой плотности обеспечивает нормальный уровень холестерина в крови, препятствуя развитию атеросклероза. Недостаток таких рецепторов находится в основе наследственной семейной гиперхолестеринемии.
Их задача — забирать из тока крови не все липопротеиды, а только липопротеиды низкой плотности (ЛПНП), богатые холестерином, и отправлять их внутрь клетки. Освободившись от холестерина, рецепторы возвращаются обратно на ее поверхность. Так как холестерина внутри клетки становится много, то угнетается его синтез самой клеткой и значит — уменьшается количество рецепторов к липопротеидам низкой плотности, находящихся на мембране. В течение суток эти рецепторы захватывают из плазмы крови до 1 г холестерина. Такой захват рецепторами липопротеидов низкой плотности обеспечивает нормальный уровень холестерина в крови, препятствуя развитию атеросклероза. Недостаток таких рецепторов находится в основе наследственной семейной гиперхолестеринемии.
Мы не будем останавливаться очень подробно на механизме различных видов семейной гиперхолестеринемии, но отметим, что существует 5 типов мутаций, при которых рецепторы к липопротеидам низкой плотности не работают.
|
|
Частота гетерозиготной семейной гиперхолестеринемии составляет 1:500, гомозиготной семейной гиперхолестеринемии — 1: 1 000 000 жителей нашей планеты, и люди, имеющие их, обязательно заболевают атеросклерозом, даже если соблюдают низкохолестериновую диету.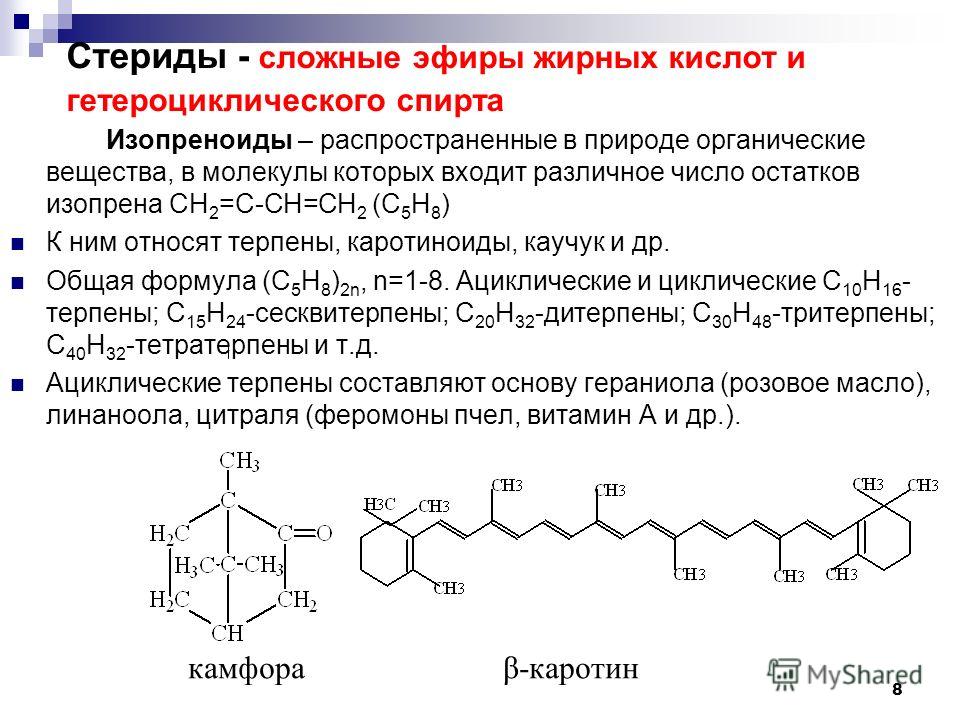 Чтобы в молодом возрасте не возникли тяжелейшие клинические проявления атеросклероза (например, инфаркт миокарда и другие), они обречены на пожизненный прием лекарственных препаратов, нормализующих липидный обмен.
Чтобы в молодом возрасте не возникли тяжелейшие клинические проявления атеросклероза (например, инфаркт миокарда и другие), они обречены на пожизненный прием лекарственных препаратов, нормализующих липидный обмен.
Таким образом, в основе развития атеросклероза лежат процессы, связанные с нарушением жирового (липидного) обмена. Они проявляются различным соотношением липидов и липопротеидов и называются дислипидемиями.
Наиболее часто встречаются дислипидемии, обусловленные нарушением синтеза и замедлением распада липидов, снижением активности мембранных транспортных систем, обеспечивающих перенос холестерина и триглицеридов из клетки.
Различают первичные и вторичные дислипидемии. Первичные дислипидемии — это самостоятельные нарушения процессов синтеза и распада липопротеидов, связанные как с особенностями образа жизни, так и с генетически обусловленными метаболическими дефектами. Вторичные дислипидемии возникают на фоне различных заболеваний, в том числе гормональных (гипотиреоз, беременность), метаболических (сахарный диабет, ожирение, подагра), почечных (нефротический синдром, хроническая почечная недостаточность), токсикозависимостей (алкоголь).
Какой уровень холестерина считается нормальным?
Первым шагом в соблюдении правил по снижению уровня холестерина является проверка его содержания в крови. Анализ на содержание холестерина в крови выполняется практически во всех поликлиниках и больницах бесплатно или за небольшую плату.
Анализ крови на содержание в ней холестерина обычно не требует предварительной подготовки, но выполняется это исследование натощак, через 10 часов после последнего приема пищи. Берется небольшое количество крови, которое исследуется сразу же экспресс-методом или посылается в лабораторию. Если исследование проводится экспересс-методом, то ответ выдается сразу же. Если выполняется развернутый анализ (липидограмма), кровь отсылается в лабораторию, и ответ может быть готов на следующий день или через день.
Запомните уровень своего холестерина и его компонентов.
Самый простой анализ – это определение уровня общего холестерина. Общий холестерин (ОХС) складывается из холестерина липопротеидов низкой плотности (ЛПНП), липопротеидов очень низкой плотности (ЛПОНП) и липопротеидов высокой плотности (ЛПВП):
Общий холестерин (ОХС) складывается из холестерина липопротеидов низкой плотности (ЛПНП), липопротеидов очень низкой плотности (ЛПОНП) и липопротеидов высокой плотности (ЛПВП):
ОХС = ХС ЛПНП + ХС ЛПОНП + ХС ЛПВП
Поговорим о нормативах липидного спектра крови. Количество холестерина и липопротеидов измеряется в миллимолях на литр (ммоль/л) или в миллиграмм на децилитр (мг/дл). Какой уровень показателей липидного спектра считается нормальным?
Нормативы разные для здоровых людей, имеющих низкий риск сердечно-сосудистых заболеваний, и больных сердечно-сосудистыми заболеваниями.
Итак, нормативы липидного спектра крови для здоровых людей:
Общий холестерин (ОХС) < 5,0 ммоль/л (< 190 мг/дл)
Холестерин ЛПНП (ХС ЛПНП) < 3,0 ммоль/л (< 115 мг/дл)
Холестерин ЛПВП (ХС ЛПВП) > 1,0 ммоль/л (> 40 мг/дл) у мужчин
Холестерин ЛПВП (ХС ЛПВП) > 1,2 ммоль/л (> 45 мг/дл) у женщин
Триглицериды (ТГ) < 1,7 ммоль/л (< 150 мг/дл)
Нормативы липидного спектра крови для больных ишемической болезнью сердца и больных диабетом:
Общий холестерин (ОХС) < 4,5 ммоль/л (< 175 мг/дл)
Холестерин ЛПНП (ХС ЛПНП) < 1,8 ммоль/л (< 70 мг/дл)
Холестерин ЛПВП (ХС ЛПВП) > 1,0 ммоль/л (> 40 мг/дл) у мужчин
Холестерин ЛПВП (ХС ЛПВП) > 1,2 ммоль/л (> 45 мг/дл) у женщин
Триглицериды (ТГ) < 1,7 ммоль/л (< 150 мг/дл)
|
|
Если у пациента выявлена гиперхолестеринемия, принято определять ее степень выраженности. Различают 3 степени гиперхолестеринемии:
Различают 3 степени гиперхолестеринемии:
• легкая гиперхолестеринемия при уровне общего холестерина (ОХС) крови 5,0 < ОХС < 6,5 ммоль/л (190 < ОХС < 250 мг/дл)
• умеренная гиперхолестеринемия при 6,5 < ОХС < 7,8 ммоль/л (250 < ОХС < 300 мг/дл)
• выраженная гиперхолестеринемия при уровне ОХС > 7,8 ммоль/л (ОХС > 300 мг/дл)
СТЕРОИДЫ. «БИОЛОГИЧЕСКАЯ ХИМИЯ», Березов Т.Т., Коровкин Б.Ф.
Все
рассмотренные липиды принято называть омыляемыми, поскольку при их щелочном
гидролизе образуются мыла. Однако имеются липиды, которые не гидролизуются с
освобождением жирных кислот. К таким липидам относятся стероиды. Стероиды – широко распространенные в
природе соединения. Они часто обнаруживаются в ассоциации с жирами. Их можно
отделить от жира путем омыления (они попадают в неомыляемую фракцию). Все
стероиды в своей структуре имеют ядро, образованное гидрированным фенантреном
(кольца А, В и С) и циклопентаном (кольцо D):
Рис. 6.2. Обобщенное
6.2. Обобщенное
стероидное ядро.
К стероидам
относятся, например, гормоны коркового вещества надпочечников, желчные кислоты,
витамины группы D, сердечные гликозиды и
другие соединения. В организме человека важное место среди стероидов занимают
стерины (стеролы), т.е. стероидные спирты. Главным представителем стеринов
является холестерин (холестерол).
Ввиду
сложного строения и асимметрии молекулы стероиды имеют много потенциальных
стереоизомеров. Каждое из шестиуглеродных колец (кольца А, В и С) стероидного
ядра может принимать две различные пространственные конформации – конформацию
«кресла» либо «лодки».
В природных
стероидах, в том числе и в холестерине, все кольца в форме «кресла» (рис. 6.2),
что является более устойчивой конформацией. В свою очередь по отношению друг к
другу кольца могут находиться в цис- или
транс-положениях.
Холестерин. Как
отмечалось, среди стероидов выделяется группа соединений, получивших название
стеринов (стеролов). Для стеринов характерно наличие гидроксильной группы в
Для стеринов характерно наличие гидроксильной группы в
положении 3, а также боковой цепи в положении 17. У важнейшего представителя
стеринов – холестерина – все кольца находятся в транс-положении; кроме того, он имеет двойную связь между
5-м и 6-м углеродными атомами. Следовательно, холестерин является ненасыщенным
спиртом:
Кольцевая
структура холестерина отличается значительной жесткостью, тогда как боковая
цепь – относительной подвижностью. Итак, холестерин содержит
спиртовую гидроксильную группу при С-3 и разветвленную алифатическую цепь из 8
атомов углерода при С-17. Химическое название холестерина
3-гидрокси-5,6-холестен. Гидроксильная группа при С-3 может быть этерифицирована
высшей жирной кислотой, при этом образуются эфиры холестерина (холестериды).
Каждая клетка
в организме млекопитающих содержит холестерин. Находясь в составе мембран
клеток, неэтерифицированный холестерин вместе с фосфолипидами и белками обеспечивает
избирательную проницаемость клеточной мембраны и оказывает регулирующее влияние
на состояние мембраны и на активность связанных с ней ферментов.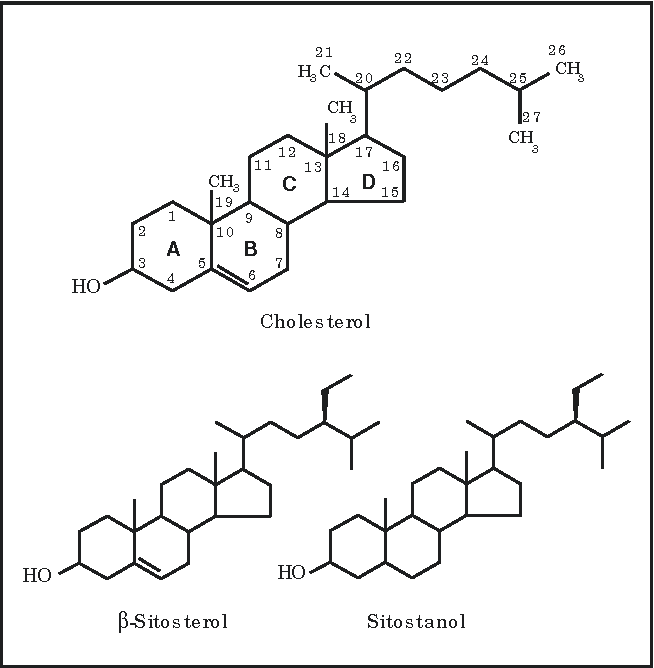 В цитоплазме
В цитоплазме
холестерин находится преимущественно в виде эфиров с жирными кислотами,
образующих мелкие капли – так называемые вакуоли. В плазме крови как
неэтерифицированный, так и этерифицированный холестерин транспортируется в
составе липопротеинов.
Холестерин –
источник образования в организме млекопитающих желчных кислот, а также
стероидных гормонов (половых и кортикоидных). Холестерин, а точнее продукт его
окисления – 7-дегидрохолестерин, под действием УФ-лучей в коже превращается в
витамин D3. Таким образом, физиологическая
функция холестерина многообразна.
Холестерин
находится в животных, но не в растительных жирах. В растениях и дрожжах
содержатся близкие по структуре к холестерину соединения, в том числе
эргостерин.
Эргостерин –
предшественник витамина D. После воздействия на
эрго-стерин УФ-лучами он приобретает свойство оказывать противорахитное действие
(при раскрытии кольца В).
Восстановление
двойной связи в молекуле холестерина приводит к образованию копростерина
(копростанола). Копростерин находится в составе фекалий и образуется в
результате восстановления бактериями кишечной микрофлоры двойной связи в
холестерине между атомами С5 и С6.
Указанные
стерины в отличие от холестерина очень плохо всасываются в кишечнике и потому
обнаруживаются в тканях человека в следовых количествах.
Предыдущая страница |
Следующая страница
СОДЕРЖАНИЕ
Еще по теме:
- СТЕРОИДЫ — химическая энциклопедия
- Стероид — биохимический справочник
холестерин
| химическое соединение | Британика
структурная формула холестерина
Смотреть все СМИ
- Ключевые люди:
- Роберт Бернс Вудворд
Майкл С. Браун
Джозеф Л. Гольдштейн
Конрад Э. Блох
Федор Линен
- Похожие темы:
- семейная гиперхолестеринемия
липопротеин
гиполипидемический препарат
желчный камень
статины
См. все связанные материалы →
все связанные материалы →
холестерин , воскообразное вещество, присутствующее в плазме крови и во всех тканях животных. Химически холестерин представляет собой органическое соединение, принадлежащее к семейству стероидов; его молекулярная формула C 27 H 46 O. В чистом виде это белое кристаллическое вещество без запаха и вкуса. Холестерин необходим для жизни; это основной компонент мембраны, окружающей каждую клетку, а также исходный материал или промежуточное соединение, из которого организм синтезирует желчные кислоты, стероидные гормоны и витамин D. Холестерин циркулирует в кровотоке и синтезируется печенью и ряд других органов. Люди также потребляют значительное количество холестерина в процессе нормального питания. Компенсаторная система регулирует количество холестерина, синтезируемого печенью, при этом повышенное потребление холестерина с пищей приводит к снижению синтеза этого соединения печенью.
Знайте о хорошем и плохом холестерине и о том, как умеренное употребление алкоголя может снизить риск сердечно-сосудистых заболеваний
Посмотреть все видео к этой статье
Высокий уровень холестерина в крови является чрезвычайно важной причиной атеросклероза. При этом заболевании отложения холестерина и других жирных веществ, циркулирующих в крови, накапливаются на внутренних стенках кровеносных сосудов. Эти жировые отложения накапливаются, утолщаются и кальцифицируются, в конечном итоге превращая стенки сосудов в рубцовую ткань. Отложения сужают каналы кровеносных сосудов и, таким образом, могут сужать кровоток, вызывая сердечные приступы и инсульты. Высокий уровень холестерина в крови (более 240 мг холестерина на 100 мл плазмы крови) ускоряет накопление холестериновых отложений в стенках сосудов; Таким образом, люди с высоким уровнем холестерина в конечном итоге становятся более восприимчивыми к ишемической болезни сердца.
При этом заболевании отложения холестерина и других жирных веществ, циркулирующих в крови, накапливаются на внутренних стенках кровеносных сосудов. Эти жировые отложения накапливаются, утолщаются и кальцифицируются, в конечном итоге превращая стенки сосудов в рубцовую ткань. Отложения сужают каналы кровеносных сосудов и, таким образом, могут сужать кровоток, вызывая сердечные приступы и инсульты. Высокий уровень холестерина в крови (более 240 мг холестерина на 100 мл плазмы крови) ускоряет накопление холестериновых отложений в стенках сосудов; Таким образом, люди с высоким уровнем холестерина в конечном итоге становятся более восприимчивыми к ишемической болезни сердца.
Дополнительная информация по этой теме
липиды: холестерин и его производные
Холестерин, возможно, является наиболее интенсивно изучаемой малой молекулой биологического происхождения. Мало того, что его сложный путь биосинтеза и…
Изучите соотношение холестерина ЛПВП и ЛПНП, чтобы определить, подвержен ли человек риску сердечного приступа или инсульта
Посмотреть все видео к этой статье
Холестерин нерастворим в крови; он должен быть присоединен к определенным белковым комплексам, называемым липопротеинами, чтобы транспортироваться через кровоток. Липопротеины низкой плотности (ЛПНП) транспортируют холестерин от места его синтеза в печени к различным тканям и клеткам организма, где он отделяется от липопротеина и используется клеткой. Липопротеины высокой плотности (ЛПВП) могут транспортировать избыточный или неиспользованный холестерин из тканей обратно в печень, где он расщепляется до желчных кислот и затем выводится из организма. Холестерин, связанный с ЛПНП, в первую очередь накапливается в атеросклеротических отложениях в кровеносных сосудах. С другой стороны, ЛПВП могут служить для замедления или уменьшения накопления атеросклероза.
Липопротеины низкой плотности (ЛПНП) транспортируют холестерин от места его синтеза в печени к различным тканям и клеткам организма, где он отделяется от липопротеина и используется клеткой. Липопротеины высокой плотности (ЛПВП) могут транспортировать избыточный или неиспользованный холестерин из тканей обратно в печень, где он расщепляется до желчных кислот и затем выводится из организма. Холестерин, связанный с ЛПНП, в первую очередь накапливается в атеросклеротических отложениях в кровеносных сосудах. С другой стороны, ЛПВП могут служить для замедления или уменьшения накопления атеросклероза.
Основным средством предотвращения высокого уровня холестерина в крови является снижение потребления холестерина с пищей. Поскольку холестерин присутствует в животных жирах (т. е. насыщенных или полинасыщенных жирах), но не в жирах, полученных из растительных источников (т. е. ненасыщенных или полиненасыщенных жирах), это можно сделать путем: (1) снижения общего потребления жиров, (2 ) частичная или полная замена потребления насыщенных жиров потреблением ненасыщенных жиров и (3) сокращение потребления продуктов, содержащих холестерин. Таким образом, следует избегать продуктов с высоким содержанием насыщенных жиров, таких как сало, масло, сыр, цельное молоко, красное мясо, конфеты и выпечку, содержащую шортенинг, а также таких продуктов, содержащих холестерин, как яичные желтки, креветки и мозги. другие органы животных. Ненасыщенные жиры, такие как рыбий жир и кукурузное, арахисовое, сафлоровое и соевое масла, будут заменены на животные жиры. Недавно было обнаружено, что рыбий жир, обнаруженный в лососе, тунце, скумбрии и некоторых других морских рыбах, повышает уровень ЛПВП и, таким образом, уменьшает или замедляет атеросклеротические процессы. Обширные исследования в настоящее время подтвердили причинно-следственную связь между диетой, богатой холестерином, высоким уровнем холестерина в крови и ишемической болезнью сердца, но ученые расходятся во мнениях относительно общей ценности долгосрочного снижения уровня холестерина для «нормального» человека. См. также липопротеин.
Таким образом, следует избегать продуктов с высоким содержанием насыщенных жиров, таких как сало, масло, сыр, цельное молоко, красное мясо, конфеты и выпечку, содержащую шортенинг, а также таких продуктов, содержащих холестерин, как яичные желтки, креветки и мозги. другие органы животных. Ненасыщенные жиры, такие как рыбий жир и кукурузное, арахисовое, сафлоровое и соевое масла, будут заменены на животные жиры. Недавно было обнаружено, что рыбий жир, обнаруженный в лососе, тунце, скумбрии и некоторых других морских рыбах, повышает уровень ЛПВП и, таким образом, уменьшает или замедляет атеросклеротические процессы. Обширные исследования в настоящее время подтвердили причинно-следственную связь между диетой, богатой холестерином, высоким уровнем холестерина в крови и ишемической болезнью сердца, но ученые расходятся во мнениях относительно общей ценности долгосрочного снижения уровня холестерина для «нормального» человека. См. также липопротеин.
Эта статья была недавно отредактирована и обновлена Микеле Метычем.
Формула холестерина – структура, свойства, применение и часто задаваемые вопросы
Холестерин представляет собой воскообразное жироподобное вещество, также известное как холестерин или холестериновый спирт. Это органическое соединение, принадлежащее к семейству стероидов и являющееся типом липидов. Он содержится в плазме крови и во всех тканях животных и может быть обнаружен в больших концентрациях в печени, спинном и головном мозге. Это белое или бледно-желтое кристаллическое твердое вещество почти без запаха, имеющее молекулярную формулу C9.0023 27 H 46 O. Это важная часть клеточной мембраны, а также компонент желчной соли. Для поддержания здоровья человека организму необходим холестерин в ограниченных количествах. Термин «холестерин» происходит от древнегреческих слов «холе» и «стереос», что означает «желчь» и «твердый» соответственно, и -ол для алкоголя. Около 80% холестерина, необходимого для организма, естественным образом вырабатывается печенью и кишечником, мы также можем потреблять его из различных продуктов, таких как птица, яйца, молочные продукты, рыба и мясо.
Типы холестерина
Холестерин подразделяется на два типа, а именно, липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП). Потребление слишком большого количества холестерина ЛПНП может привести к увеличению вероятности сердечных заболеваний, поэтому он считается «плохим» холестерином. С другой стороны, наличие большого количества холестерина ЛПВП полезно для организма, поэтому он считается «хорошим» холестерином.
Липопротеины высокой плотности (ЛПВП)
Уровень холестерина ЛПВП должен быть выше 40 мг/дл. ЛПВП снижает уровень холестерина в крови, транспортируя холестерин обратно в печень, что помогает предотвратить отложение холестерина в артериях. Таким образом, более высокий уровень холестерина ЛПВП снижает риск сердечного приступа и сердечных заболеваний.
Липопротеины низкой плотности (ЛПНП)
Большую часть холестерина в организме составляют ЛПНП. Увеличение количества ЛПНП в крови приводит к увеличению риска сердечного приступа или инсульта, поскольку ЛПНП накапливаются в стенках кровеносных сосудов, заставляя их сужаться и становиться жесткими, тем самым блокируя кровоток. Уровень холестерина ЛПНП должен быть менее 100 мг/дл.
Уровень холестерина ЛПНП должен быть менее 100 мг/дл.
Структура холестерина
Молекулярная формула холестерина C 27 H 46 O, т. е. состоит из 27 атомов углерода, 46 атомов водорода и одного атома кислорода. Это холестаноид с холестаном, который имеет двойную связь в положении 5,6, а также 3-бета-гидроксигруппу. Он имеет уникальную громоздкую стероидную структуру, состоящую из четырех связанных углеводородных колец, углеводородного хвоста и гидроксильной группы, где четыре углеводородных кольца соединены вместе в середине соединения с углеводородным хвостом, прикрепленным к одному концу, и гидроксильной группой. прикреплен к другому концу.
Cholesterol structure
Properties of Cholesterol
| Chemical formula | C 27 H 46 O |
|---|---|
| IUPAC name | Cholest-5-en-3β-ol |
| Molecular mass | 386,65 г/моль |
| Внешний вид | Белый кристаллический порошок |
| Запах | Почти без запаха |
| Melting point | 148 to 150 °C |
| Boiling point | 360 °C |
| Flash point | 209.3 ±12.4 °C |
| Solubility в воде | 0,095 мг/л (при 30 °C) |
| Растворимость | растворим в ацетоне, бензоле, хлороформе, этаноле, эфире, гексане, изопропилмиристате, метаноле |
| 1 | |
| Количество акцепторов водородных связей | 1 |
| Количество вращающихся связей | 5 |
Функции All Arlesters
Функции All Arlesters
. Это необходимо для создания и поддержания мембран. Он изменяет жидкость в мембране, что может влиять на внутреннюю среду клетки и необходимо для построения и поддержания мембран. Он также способствует транспортировке внутри клетки.

Часто задаваемые вопросы о формуле холестерина
Вопрос 1: Что подразумевается под холестерином и какова его молекулярная формула?
Ответ:
Холестерин – воскообразное жироподобное вещество, также известное как холестерин или холестериновый спирт. Это органическое соединение, принадлежащее к семейству стероидов и являющееся типом липидов. Это белое или бледно-желтое твердое вещество почти без запаха, имеющее молекулярную формулу C 27 H 46 9.
0024 O.
Вопрос 2: Какие существуют виды холестерина?
Ответ:
Холестерин подразделяется на два типа, а именно, липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП). Потребление слишком большого количества холестерина ЛПНП может привести к увеличению вероятности сердечных заболеваний, поэтому он считается «плохим» холестерином. С другой стороны, наличие большого количества холестерина ЛПВП полезно для организма, поэтому он считается «хорошим» холестерином.
Вопрос 3: Откуда берется холестерин?
Ответ:
Для поддержания здоровья человека организму необходим холестерин в ограниченных количествах. Около 80% холестерина, необходимого для организма, естественным образом вырабатывается печенью и кишечником, мы также можем потреблять его из различных продуктов, таких как птица, яйца, молочные продукты, рыба и мясо.
Вопрос 4: Назовите некоторые функции холестерина.
Ответ:
Холестерин является основным предшественником для синтеза различных стероидных гормонов, таких как кортизол и кортизон, витамин D, а также гормонов репродуктивной системы, таких как эстроген и тестостерон. Он также играет важную роль в работе иммунной системы и синапсов головного мозга.
Вопрос 5: Объясните строение холестерина.
Ответ:
Молекулярная формула холестерина C 27 H 46 O, т. е. состоит из 27 атомов углерода, 46 атомов водорода и одного атома кислорода. Это холестаноид с холестаном, который имеет двойную связь в положении 5,6, а также 3-бета-гидроксигруппу. Он имеет уникальную громоздкую стероидную структуру, состоящую из четырех связанных углеводородных колец, углеводородного хвоста и гидроксильной группы, где четыре углеводородных кольца соединены вместе в середине соединения с углеводородным хвостом, прикрепленным к одному концу, и гидроксильной группой.
 052 g/cm 3
052 g/cm 3  0024 O.
0024 O.