Содержание
Информация об операции по пересадке лимфатического узла при лимфедеме
Эта информация поможет вам подготовиться к операции по пересадке лимфатического узла для лечения лимфедемы. Здесь также приведена информация о том, как ухаживать за собой после трансплантации лимфоузла.
Операция по пересадке лимфатического узла может проводиться для лечения лимфедемы, образовавшейся в руке или ноге. Лимфедема — это отек, вызванный скоплением лимфатической жидкости. Ваша рука или нога, пораженная лимфедемой, называется пораженной конечностью.
Вернуться к началу страницы
Информация об операции по пересадке лимфатического узла
Цель операции по пересадке лимфоузла — создать новые пути оттока лимфатической жидкости из пораженной конечности.
Во время операции часть ткани с лимфоузлами, лимфатическими сосудами и мелкими кровеносными сосудами, которые насыщают ткань кровью, берут из одного участка на вашем теле и перемещают в другое место на вашем теле. Кусок такой ткани также называют лоскутом или донорской тканью.
Место, откуда берут ткань, называется донорской зоной. Участок, куда перемещают ткань, называется принимающей зоной. Пластический хирург будет использовать микроскоп, чтобы хорошо видеть и правильно соединить кровеносные сосуды в куске ткани в принимающей зоне.
После операции лимфатические сосуды из куска ткани должны прорасти в принимающую зону. Таким образом, лимфатическая жидкость сможет течь по новым лимфатическим сосудам в пересаженные лимфоузлы и выводиться из этого участка через кровеносные сосуды. Это уменьшит отек пораженной конечности.
Вы можете заметить первые изменения в пораженной конечности как через 6 недель, так и через 2 года после операции по пересадке лимфатического узла. Очень трудно предсказать, насколько сильными будут изменения. В пораженной конечности могут измениться ощущения, или вы можете заметить другие небольшие улучшения, например, обувь или ювелирные изделия могут меньше давить и казаться свободнее. Результаты у разных людей могут отличаться. Пластический хирург расскажет вам, что следует ожидать.
Пластический хирург расскажет вам, что следует ожидать.
Консультативный прием
Перед операцией вы придете на прием к пластическому хирургу. Во время этого визита пластический хирург побеседует с вами, осмотрит пораженную конечность и проведет ряд обследований, чтобы спланировать ваше дальнейшее лечение. Благодаря этому можно выяснить, может ли операция по пересадке лимфатического узла помочь вам в лечении лимфедемы.
Если операция по пересадке лимфатического узла подходит вам для лечения лимфедемы, пластический хирург вместе с вами выберет донорскую зону. Это может быть сальник (жировая ткань, которая находится над органами брюшной полости [живота]), паховая область или подмышечная впадина.
Вернуться к началу страницы
Подготовка к операции
Медсестра/медбрат расскажет вам, как подготовиться к операции. Обязательно следуйте всем полученным указаниям, а также инструкциям, приведенным в этом разделе. Если у вас возникли какие-либо вопросы, позвоните в офис своего пластического хирурга.
Прием лимфолога
Лимфолог — это физиотерапевт, который специализируется на лечении лимфедемы. Перед операцией по пересадке лимфатического узла вам необходимо регулярно посещать сертифицированного врача-лимфолога. Лимфолог будет наблюдать вас и помогать уменьшить отек пораженной конечности перед операцией. Уменьшение отека способствует прорастанию новых лимфатических сосудов в лимфоузлы, пересаженные во время операции.
При необходимости научитесь пользоваться ходунками
Если принимающая зона находится на одной из ваших ног, вы будете использовать ходунки в течение первых 2 недель после операции. Вам нужно научиться пользоваться ходунками до операции. Вы можете делать это под контролем лечащей команды MSK или физиотерапевта по месту жительства. Пластический хирург или медсестра/медбрат предоставит вам дополнительную информацию.
При необходимости подготовьте кишечник
Если донорская зона — ваш сальник, перед операцией вам нужно подготовить кишечник. Следует опорожнить кишечник перед операцией. Для подготовки кишечника соблюдайте нулевую диету в течение 2 дней перед операцией и примите цитрат магния в день перед операцией. Цитрат магния — это безрецептурное слабительное средство (лекарство, вызывающее ускорение работы кишечника). Вы можете купить его в вашей ближайшей аптеке без рецепта.
Следует опорожнить кишечник перед операцией. Для подготовки кишечника соблюдайте нулевую диету в течение 2 дней перед операцией и примите цитрат магния в день перед операцией. Цитрат магния — это безрецептурное слабительное средство (лекарство, вызывающее ускорение работы кишечника). Вы можете купить его в вашей ближайшей аптеке без рецепта.
Если ваша донорская зона находится не в сальнике, подготовка кишечника перед операцией не требуется. Перейдите сразу к приведенному ниже разделу «Что ожидать после операции».
При необходимости соблюдайте нулевую лечебную диету
Если донорская зона — ваш сальник, начните соблюдать нулевую лечебную диету за 2 дня до операции. Примеры того, что можно есть и пить во время этой диеты, приведены в таблице «Нулевая лечебная диета».
Во время диеты старайтесь выпивать не менее 1 стакана (объемом 8 унций [240 мл]) жидкости каждый час бодрствования. Употребляйте разнообразные напитки, а не только воду, кофе и чай. Вы можете пить жидкости любого цвета.
Если у вас диабет, обсудите с врачом, у которого вы наблюдаетесь по поводу этого заболевания, что вам следует делать при соблюдении нулевой лечебной диеты.
| Полная нулевая диета (рацион 0б) | ||
|---|---|---|
| Можно | Нельзя | |
| Супы |
|
|
| Молочные продукты |
|
|
| Злаковые |
|
|
| Пищевые добавки* |
|
|
| Другое |
|
|
* Вы можете купить пищевые добавки без рецепта в ближайшей аптеке.
При необходимости примите цитрат магния
Если донорская зона — ваш сальник, выпейте 1 флакон (объемом 10 унций [295 мл]) цитрата магния утром перед операцией. После того как вы выпьете цитрат магния:
- У вас начнутся частые позывы к опорожнению кишечника (вы будете часто ходить в туалет по-большому). Рекомендуем находиться недалеко от туалета.
- Наносите вазелин (Vaseline®) или мазь с витаминами A и D на кожу вокруг анального отверстия после каждого опорожнения кишечника. Это поможет предотвратить раздражение кожи вокруг анального отверстия.
Продолжайте пить жидкости в течение всего дня, пока не наступит время сна. Пейте жидкости как во время обычных приемов пищи, так и в промежутках между ними. Помните: никакой твердой пищи!
Вернуться к началу страницы
Чего ожидать после операции
Когда вы проснетесь после операции, вы будете находиться в послеоперационной палате.
Вы останетесь в послеоперационной палате на ночь, чтобы медсестры/медбратья могли убедиться в том, что кровь нормально циркулирует в тканях, пересаженных во время операции. Затем вас переведут в обычную больничную палату. Вероятно, вы останетесь в стационаре на 3 дня.
Затем вас переведут в обычную больничную палату. Вероятно, вы останетесь в стационаре на 3 дня.
Трубки, дренажи и медицинские устройства
После операции к вам подключат несколько различных трубок, дренажных устройств и медицинских приборов. Вам будет установлено следующее:
- Дренажную систему Jackson-Pratt® (JP) для дренирования участка операционного вмешательства. Ее маленькие трубки отводят жидкость, которая может скапливаться под кожей вокруг разрезов (хирургических швов). Жидкость будет собираться в небольших контейнерах, прикрепленных к вашей одежде. После выписки из стационара (когда вы сможете отправиться домой) вы будете продолжать носить дренажную систему JP. Ее снимут во время одного из последующих визитов, обычно через 1–2 недели после операции.
- Мочевой катетер (Foley®) для отвода мочи из мочевого пузыря. Эта тонкая гибкая трубка вводится через мочеиспускательный канал (отверстие, через которое урина [моча] выводится из вашего организма) в мочевой пузырь.
 Катетер введут в операционной во время проведения операции. Он выводит мочу из мочевого пузыря. Как правило, мочевой катетер удаляют на следующий день после операции, когда вы сможете вставать с кровати.
Катетер введут в операционной во время проведения операции. Он выводит мочу из мочевого пузыря. Как правило, мочевой катетер удаляют на следующий день после операции, когда вы сможете вставать с кровати. - Внутривенную (ВВ) капельницу в вену на руке. Это тонкая гибкая трубка, присоединенная к игле, которую ввели в вашу вену. Вам будут вводить жидкости и обезболивающее лекарство через ВВ капельницу. ВВ капельницу извлекут перед тем, как вас выпишут из стационара.
- Компрессионные ботинки. Эти ботинки плавно надуваются и сдуваются для улучшения тока крови в ногах и предотвращения образования сгустков крови. Если операцию проводили на одной из ваших ног, на эту ногу не будет надет ботинок.
Перед уходом из больницы медсестра/медбрат научит вас, как ухаживать за дренажными трубками, установленными на участке операционного вмешательства.
Вернуться к началу страницы
Ограничение физических нагрузок
Важно максимально ограничить нагрузку на прооперированную руку или ногу (руку или ногу, на которую были пересажены лимфатические узлы) до ее заживления. Пока вы находитесь в стационаре, медсестры/медбратья и физиотерапевт расскажут вам об определенных ограничениях движений, которые вы должны соблюдать. Следуйте этим указаниям при любой двигательной активности после выписки из стационара.
Пока вы находитесь в стационаре, медсестры/медбратья и физиотерапевт расскажут вам об определенных ограничениях движений, которые вы должны соблюдать. Следуйте этим указаниям при любой двигательной активности после выписки из стационара.
Ограничения для ног
Следуйте этим инструкциям, если ваша принимающая зона находится на ноге.
В течение первых 2 недель после операции:
- Не нагружайте прооперированную ногу. Это означает, что вы вообще не должны пользоваться этой ногой при ходьбе. Сотрудник вашей лечащей команды поможет вам встать с постели, не опираясь на прооперированную ногу. Он(-а) также научит вас делать это самостоятельно, чтобы вы могли справляться после выписки.
- Ходите с помощью ходунков. Медсестра/медбрат или физиотерапевт покажет вам перед операцией, как ими пользоваться.
- Не заматывайте место разреза эластичными бинтами для лимфедемы и не надевайте на этот участок бандаж. По указанию пластического хирурга можно наложить на разрез хирургическую лейкопластырную повязку.

- Не делайте мануальный лимфодренаж (МЛД) в месте разреза или рядом с ним.
- Соблюдайте ограничения при передвижении (так называемый диапазон ограниченности движений), описанные ниже. Если от своей лечащей команды вы получили более конкретные указания, также следуйте им.
- Если ваша принимающая зона находится под коленом, удерживайте ногу в положении «лягушачья лапка» как можно дольше (см. рисунок 1). Физиотерапевт научит вас, как правильно принимать такое положение.
- Если ваша принимающая зона находится в паху, не сгибайте бедро (поднимите ногу вверх, по направлению к туловищу) (см. рисунок 2). Медсестра/медбрат или физиотерапевт научит вас, как правильно это делать до и после операции.
Рисунок 1. Положение «лягушачья лапка»
Рисунок 2. Сгибание бедра
- Не нужно сразу идти на прием к лимфологу.
Через 2 недели после операции:
- Возобновите визиты к лимфологу. Полезно проводить терапию лимфедемы как можно чаще.

- Начните заматывать прооперированную ногу эластичными бинтами для лимфедемы или надевать на нее бандаж ниже места разреза. Не заматывайте участок кожи с разрезом.
- Если разрез находится в верхней части бедра, можно замотать эластичным бинтом нижнюю часть ноги или надеть на нее бандаж.
- Если разрез находится в нижней части ноги, вы можете при необходимости замотать пальцы ног.
- Постепенно начинайте переносить вес на прооперированную ногу. Вы можете использовать весы, чтобы контролировать нагрузку и ощущения.
Во время пребывания в стационаре физиотерапевт научит вас, как правильно их применять.- Переносите около ¼ массы тела на прооперированную ногу в течение первых 2 дней.
- Переносите около ½ массы тела на прооперированную ногу в течение следующих 2 дней.
- Переносите около ¾ массы тела на прооперированную ногу в течение еще следующих 2 дней.
- Наступайте на ногу полностью (начните передвигаться без ходунков).
Через 4 недели после операции:
- Начните делать мануальный лимфодренаж (МЛД) в районе разреза.

- Вы можете постепенно начинать делать легкие физические упражнения. Соблюдайте указания своего пластического хирурга.
- Вы можете начать наматывать компрессионный бинт или надевать бандаж на участок тела с разрезом. Проконсультируйтесь со своим пластическим хирургом перед тем, как начать это делать.
Через 6 недель после операции:
- Вы можете снова выполнять все свои привычные движения и действия без каких-либо ограничений.
Ограничения для рук
Следуйте этим инструкциям, если ваша принимающая зона находится на руке.
В течение первых 2 недель после операции:
- Не нагружайте прооперированную руку. Это значит, что вам нельзя ничего толкать, тянуть или поднимать.
- Соблюдайте ограничения при передвижении (так называемый диапазон ограниченности движений), описанные ниже. Если от своей лечащей команды вы получили более конкретные указания, также следуйте им.
- Не надавливайте на разрез, даже когда отдыхаете.

- Не заматывайте место разреза эластичными бинтами для лимфедемы и не надевайте на этот участок бандаж. По указанию пластического хирурга можно наложить на разрез хирургическую лейкопластырную повязку.
- Не делайте мануальный лимфодренаж (МЛД) в месте разреза.
- Не нужно сразу идти на прием к лимфологу.
Через 2 недели после операции:
- Возобновите визиты к лимфологу. Полезно проводить терапию лимфедемы как можно чаще.
- Начните заматывать прооперированную руку эластичными бинтами для лимфедемы или надевать на нее бандаж. Можно заматывать участок кожи с разрезом.
- Начните делать мануальный лимфодренаж (МЛД) прооперированной руки, но избегайте места разреза.
Через 4 недели после операции:
- Начните делать мануальный лимфодренаж (МЛД) в районе разреза.
- Вы можете постепенно начинать выполнять легкие физические упражнения. Соблюдайте указания своего пластического хирурга.
Через 6 недель после операции:
- Вы можете снова выполнять все свои привычные движения и действия.

Вернуться к началу страницы
Последующее наблюдение
Пластический хирург
Очень важно согласовать график визитов последующего наблюдения со своим пластическим хирургом и приходить к нему на осмотр каждую неделю в течение 2–4 недель после операции.
Лимфолог
Не нужно посещать лимфолога в течение первых 2 недель после операции. С начала третьей недели после операции старайтесь ходить на прием к лимфологу как можно чаще. Регулярная терапия лимфедемы поможет контролировать заболевание.
Если у лимфолога возникнут каких-либо вопросы о том, что разрешается или запрещается делать после операции, попросите его(ее) позвонить в офис вашего хирурга.
Вернуться к началу страницы
Самый популярный ИПП мира — израильская компрессионная повязка
Пожалуй, все знают, что такое ИПП (Индивидуальный Перевязочный Пакет). Сегодня мы расскажем об одной из его производных: ИПП в кубе, или же Израильской Компрессионной перевязочной повязке.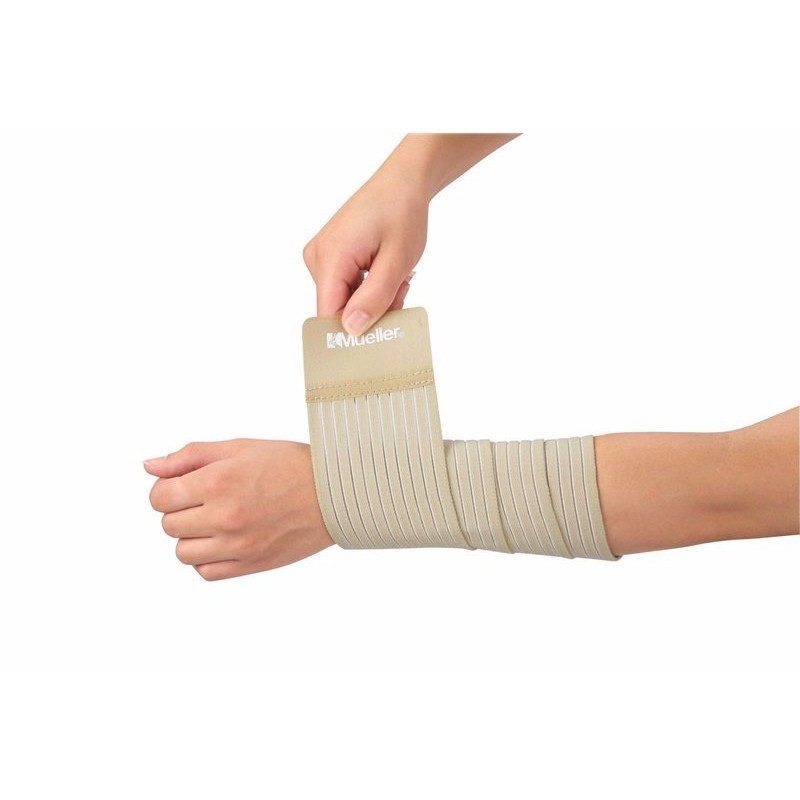 Изобрели ее аж в далеких 1990-х годах как универсальное средство для перевязки ран: она представляет собой гибрид между бинтом, жгутом-турникетом (средством для перетягивания конечности) и плотной давящей повязкой.
Изобрели ее аж в далеких 1990-х годах как универсальное средство для перевязки ран: она представляет собой гибрид между бинтом, жгутом-турникетом (средством для перетягивания конечности) и плотной давящей повязкой.
Впрочем, не будем забегать вперед. Для начала вспомним, что же такое ИПП и из чего он состоит. Индивидуальный перевязочный пакет — это стерильная повязка в защитной оболочке, предназначенная для оказания первой медицинской помощи — перевязке ран и ожогов. Изначально ИПП — это перевязочное средство армейских аптечек для огнестрельных ранений и МВТ (минно-взрывных травм) сопровождаемых обильным кровотечением, где обычный бинт попросту не подходит.
По сути, ИПП является более продвинутым бинтом — он толще, прочнее и более приспособлен для уличного использования. Состоит он из марлевого бинта, да ватно-марлевых подушечек, накладывающихся на рану; готовое изделие завернуто в пергаментную бумагу, в складку которой вложена безопасная булавка для скрепления концов; готовый продукт упакован в защитную упаковку.
Однако, что будет, если эту конструкцию усовершенствовать еще больше ? Именно эта идея в далеком 1993-м годы посетила одного израильского солдата, отбывающего срочную службу. Звали его Бернард Бар-Натан (Бернард Бер-Нэйтен) — это имя вошло в историю, как имя создателя самого популярного ИПП — израильской давящей повязки.
Каждому человеку что-то не нравится — Бернарду, например, не нравились повязки, которые требовали давления на рану. Бернард понимал, что класть поверх повязки что-то тяжелое или же с силой прижимать ее к ране — очень и очень неудобно. Он знал, что солдаты пользуются любыми подручными средствами, чтобы создать давление на пораженную область и тем самым остановить кровотечение. Служа в Армии обороны, Бернард видел, что в полевых условиях, в бою, для создания давления на рану его сослуживцы использовали все, до чего могли дотянуться — камни, рукоятку пистолета, магазин автомата и т.п.
Бернарда раздражало то, что на все эти нелепые попытки остановить кровотечение тратится слишком много драгоценных минут, дающих шанс спасти жизнь раненому в критической ситуации.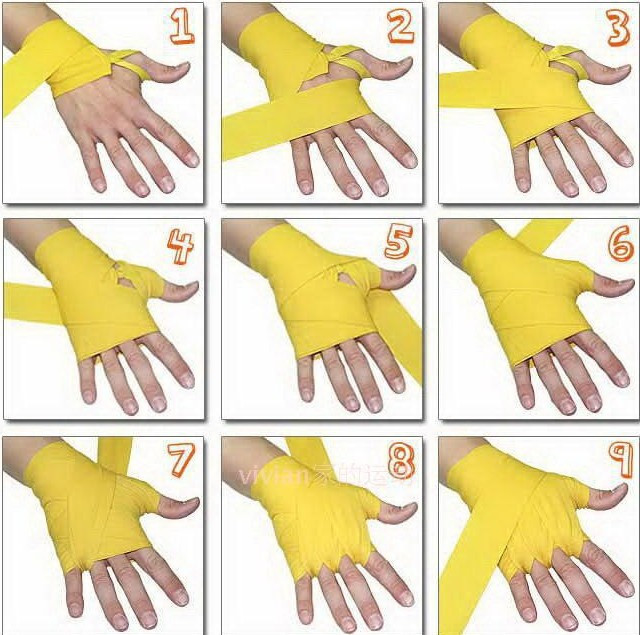 Не нравилось и то, что придумали перевязочные повязки давным-давно, да с тех пор ни разу не меняли и не совершенствовали. Его попросту угнетало, что по всему миру при ранениях использовались одни и те же виды повязок, конструкция и форма которых устарела уже на несколько десятилетий. Недолго думая, Бернард решил это исправить.
Не нравилось и то, что придумали перевязочные повязки давным-давно, да с тех пор ни разу не меняли и не совершенствовали. Его попросту угнетало, что по всему миру при ранениях использовались одни и те же виды повязок, конструкция и форма которых устарела уже на несколько десятилетий. Недолго думая, Бернард решил это исправить.
«Все гениальное — просто.» — рассудил Бернард и, недолго думая, совместил повязку с турникетом (средством для перетягивания конечности). Традиционная, привычная многим концепция ИПП изменилась: вместо простого перевязочного пакета родилось нечто большее, способное заменить сразу несколько перевязочных средств и аксессуаров. Получившееся нечто представляло собой гибрид бинта, давящей повязки, накладки на рану и жгута-перетяжки. Это был настоящий прорыв в области спасения жизней.
Израильская повязка немедленно получила название «Компрессионный бандаж-повязка» за счет сразу нескольких «инновационных» свойств: способности утягивания, оказания давления вне зависимости от прикладываемых медиком сил и возможности перевязки большой площади. Из основных «нововведений» (если сравнивать с традиционными ИПП), израильская повязка получила три основных улучшения:
Из основных «нововведений» (если сравнивать с традиционными ИПП), израильская повязка получила три основных улучшения:
1) Внешняя часть повязки стала эластичной, что сильно улучшило её закрепление на месте ранения;
2) Традиционная булавка, которой комплектовался ИПП, в повязке Бернарда сменилась более удобной пластиковой защелкой;
3) Появилась опора для обматывания в форме полумесяца — так называемый «аппликатор давления», с помощью которого можно было закреплять часть ткани при перемотке.
По сути, израильский компрессионный бандаж стал неким гибридом бинта, ИПП, медицинского турникета для перетягивания конечности и плотной давящей повзяки. Основных элементов было также три: сорбционная подушечка для наложения на рану, эластичное (тянущееся) перевязочное полотно и пластиковый зажим для утягивания.
Но для начала расскажем об упаковке, которая также не осталась без изменений.
Упаковка:
Упаковка была придумана с умом — она стала герметичной (из нее был полностью откачан весь воздух), что позволяло «ужать» размеры повязки и уменьшить ее габариты.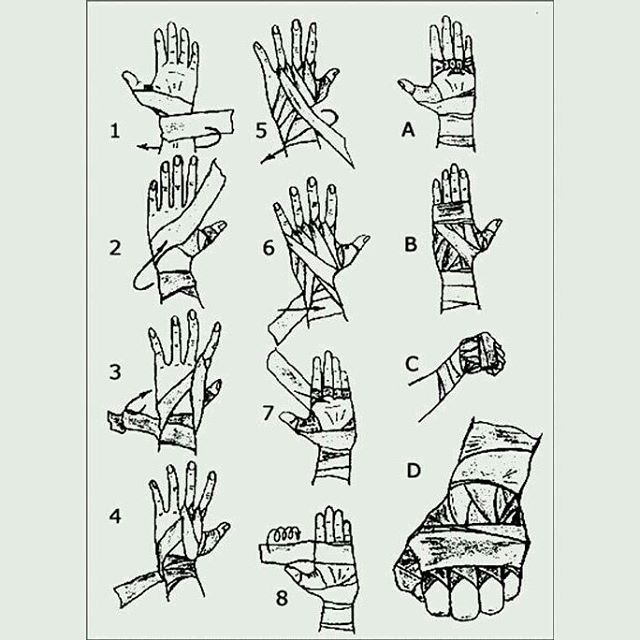 Благодаря этому, израильский бандаж не занимал много места и помещался даже в нагрудный карман.
Благодаря этому, израильский бандаж не занимал много места и помещался даже в нагрудный карман.
Упаковка состоит из двух слоев: первый — внешняя оболочка неброского серого цвета, второй — внутренняя прозрачная утягивающая пленка, обеспечивающая стерильность бандажа даже при повреждении внешнего слоя. Таким образом, повязка имеет два слоя защиты от грязи герметична даже в том случае, если внешняя упаковка повредилась или надорвана.
Благодаря гладкости внутренней стороны верхней упаковки, после вскрытия ее можно использовать в качестве окклюзионной повязки (перекрывающей доступ воздуха к ране, для герметизации). Это позволяет закрыть пулевое ранение или входящее проникающее отверстие при ранениях грудной клетки в экстренных ситуациях (например, при отсутствии герметика для пневмоторакса).
Из обоих слоев упаковки полностью откачан воздух, что позволяет отодвинуть срок годности на немыслимые пределы. Также, благодаря двойной вакуумной упаковке, в невскрытом состоянии повязка практически не занимает места и имеет почти втрое меньший размер, нежели в распакованном виде. Более того: она полностью герметична, что позволяет ей не бояться дождя и прочих «вредных» для перевязочных средств погодных условий.
Более того: она полностью герметична, что позволяет ей не бояться дождя и прочих «вредных» для перевязочных средств погодных условий.
Сама повязка, как уже говорилось выше, состоит из трех основных элементов — рассмотрим каждый подробнее.
Давящая подушечка:
Основной частью бандажа является сорбционная (впитывающая) давящая подушечка. Она состоит из нескольких слоев, напоминая «слоеный пирог»: одна часть слоев впитывает жидкость, другая — наоборот, немного задерживает. Это позволяет подушечке равномерно впитывать жидкость, распределяя впитывание по всей поверхности.
Подобный подход упрощает случаи обильного кровотечения, когда очаг кровотечения сосредоточен в небольшой области. Благодаря высокой сорбционной способности подушечка будет набухать равномерно, частично минимизируя возможность «протечь» в каком-то одном месте.
Снаружи подушечка покрыта тонким атравматическим слоем-прокладкой, что позволяет ей не прилипать к ране и не засыхать на раневой поверхности, а также безболезненно удаляться при перевязках.
Перевязочный материал:
Второй частью израильского бандажа является перевязочный материал: эластичная давящая повязка. Она используется в качестве вторичной стерильной обмотки для бинтования, а также как дополнительный сорбционный слой для впитывания излишков крови.
Благодаря специальному покрою и вертикальной прострочке, перевязочный материал эластичен лишь в длину, а не ширину. Это позволяет повязке плотно «сидеть» на конечности и не съезжать с раны.
В то же время, за счет возможности растягивания материала в длину есть возможность выбирать «степень намотки»: либо утянуть рану сильнее, либо покрыть бОльшую площадь конечности, либо намотать поплотнее на одном месте.
По центру перевязочный материал имеет специальную прострочку, которая фиксирует всю длину собранной в один плотный пучок. Вест рулон как бы «нанизан» на нить, при растягивании «отрываясь с нее». Это позволяет дозировать количество отмотанного, в то же время, держа неиспользованный материал стянутым, что значительно облегчает перевязку или обматывание вкруговую.
Это позволяет дозировать количество отмотанного, в то же время, держа неиспользованный материал стянутым, что значительно облегчает перевязку или обматывание вкруговую.
Благодаря подобной прострочке перевязочный материал не станет произвольно разматываться — даже если вы отбросите его неловким движением. В отличии от обычного бинта, рулон которого весело упрыгал бы вдаль, разматываясь и пачкаясь, перевязочный материал израильской компрессионной повязки останется висеть под рукой — можно намотать ровно столько, сколько нужно, оставив остаток неиспользованным.
На конце перевязочный материал имеет специальную планку-фиксатор, благодаря которой его можно закрепить и защитить от развязывания, «разбалтывания» и ослабления силы давления.
Аппликатор давления (фиксатор для планки):
Третьей и последней частью израильского компрессионного бандажа служит крепление для утягивания — специальный «лунный компрессионный зажим», в который вставляется упомянутая выше планка. Он представляет собой пластиковую опору для обматывания в форме полумесяца — так называемый «аппликатор давления», с помощью которого можно закреплять часть ткани при перемотке и фиксировать свободный конец перевязочного материала.
Он представляет собой пластиковую опору для обматывания в форме полумесяца — так называемый «аппликатор давления», с помощью которого можно закреплять часть ткани при перемотке и фиксировать свободный конец перевязочного материала.
С медицинской точки зрения фиксатор представляет собой аппликатор давления. Он изготовлен в виде скобы, из-за которой на рану постоянно действует утягивающая сила. Эта скоба создает напряжение, плотно придавливающее повязку к ране, что позволяет использовать израильский бандаж одновременно как перевязочный материал, так и как кровоостанавливающий жгут.
Фиксатор позволяет в считанные секунды создавать давление, эквивалентное наложению тяжести весом до 30 фунтов (около 14 кг). Это позволяет полностью придавливать закрывающую рану подушечку, не давая кровотечению ни единого шанса.
Прежде, при ранениях головы, обычно требовалось несколько повязок, чтобы удерживать подушечку на месте. Бедным медикам приходилось плотно заматывать голову раненого крест-накрест — лишь бы повязка держалась на месте.
Теперь же, достаточно всего одной Израильской давящей повязки. Стабильное, «не сползающее» давление подушечки на рану создается уже во время наложения повязки, что позволяет в считанные мгновения остановить кровотечение и этим сберечь спасающие жизнь секунды.
Более того — из-за плотного прилегания к телу (плотного прилегания к ране) Израильская повязка пригодна к применению на любой части тела — даже «сложных» частях тела (покатых и изогнутых, например шея, пах, ягодицы, подмышки и т.п.).
Благодаря аппликатору давления, израильская компрессионная повязка прочно фиксирует пострадавшую конечность, что позволяет использовать ее как бандаж или шейный платок. Более того — одним слоем можно обмотать рану, а вторым — обездвижить конечность, примотав ее к телу, сводя на нет риск потревожить сошедшиеся края ранения или корку запекшейся крови.
При всем этом, использовать Израильскую повязку до ужаса просто — с ней справится даже однорукий (в смысле, раненый в одну из рук) боец. Для тех, кто впервые сталкивается с подобными перевязочными средствами, на упаковке нарисована инструкция в картинках.
Для тех, кто впервые сталкивается с подобными перевязочными средствами, на упаковке нарисована инструкция в картинках.
Благодаря своей инновационности, Израильская Компрессионная повязка быстро снискала надлежащую славу. Буквально несколько месяцев с начала производства она уже вовсю начала использоваться в АОИ (Армия Обороны Израиля), Израильских спецслужбах, мвд и армии (Israeli Defense Ministry, Israeli Army (IDF) and the Israeli Police). Буквально 1 год спустя огромные запасы повязок начали продаваться на экспорт в разные страны. Основным импортером выступило США, закупая Израильские повязки в огромных количествах для своей армии.
Началась всемирная экспансия, которая, впрочем, довольно быстро закончилась. Сегодня Израильская давящая (или же израильская компрессионная) повязка, в просторечье — «израильтянка», является одним из самых популярных армейских перевязочных средств мира. Можно с уверенностью сказать, что Израильская повязка — это самый популярный ИПП в мире, ибо лишь 10% из производимой продукции идет в продажу в магазины, а 90% выкупается государством и армией и идет на экспорт.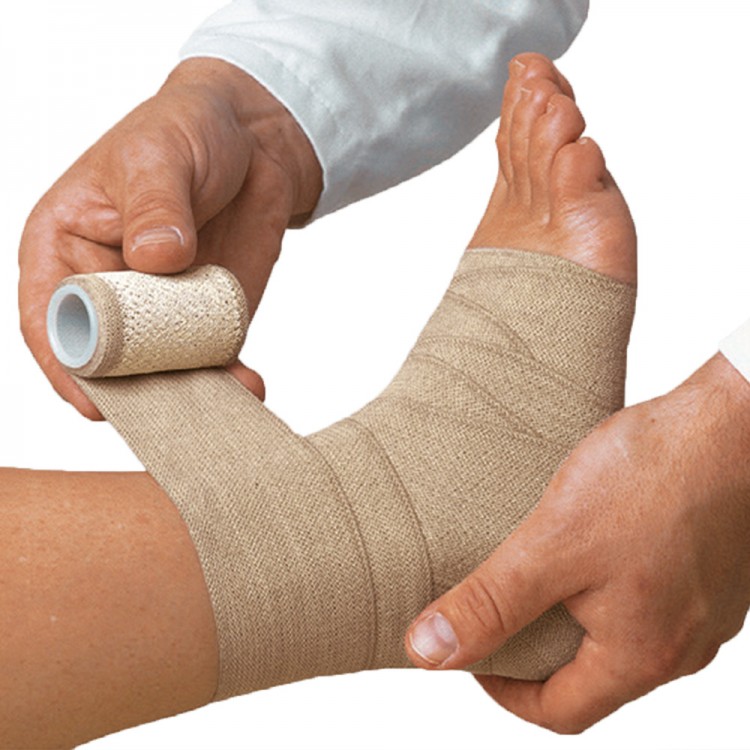
Еще больше популярности Израильской повязке добавила речь помощника Госсекретаря США по военно-политическим вопросам Эндрю Шапиро. Выступая в институте ближневосточной политики в Вашингтоне, он заявил, что Израиль и США постоянно проводят массовые и значимые военные учения, во время которых активно используются израильские военные технологии.
Более того, подчеркнул Шапиро, эти технологии пользуются успехом и популярностью у американских солдат. Так, в частности, «израильские повязки» хорошо себя зарекомендовали в военных операциях в Афганистане и Ираке. Шапиро уточнил, что сегодня Израильская компрессионная повязка входит в обязательный состав ИФАК (IFAK, Individual First Aid Kit, Индивидуальная Аптечка первой помощи солдата Армии США) и каждый военный знает, как с ней обращаться.
Существует три основных вида Израильских Перевязочных Повязок (Индивидуальных Перевязочных Пакетов Израильской Армии): малая, средняя и большая (или же узкая, стандартная и широкая).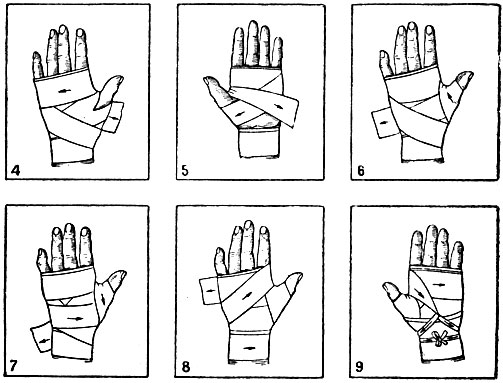 Первые две называются компрессионными, третья — абдоминальной. Разница между ними заключается в размере давящей подушечки и областях применения.
Первые две называются компрессионными, третья — абдоминальной. Разница между ними заключается в размере давящей подушечки и областях применения.
Израильские компрессионные повязки-бандажи выпускается в двух форматах: Повязка 4″ (FCP-01) (четыре дюйма шириной, или же ~10 см) и Повязка 6″ (FCP-02) (шесть дюймов шириной, или же ~15 см). Израильская абдоминальная повязка (FCP-09) превосходит их аж в два раза: она имеет ширину 12″ (двенадцать дюймов, или же ~30 см).
Компрессионные в основном используют для конечностей — рук, ног, головы или небольших повреждений тела (туловища). Абдоминальную используют для крупных ранений груди, живота, боков и спины.
На этом пока все.
Источник: http://www.surv24.ru/blogs/2013/10/01/израильская-компрессионная-повязка
Обзор Российских перевязочных пакетов с углеродом и нано-серебром (ППИ-АУВ4 и ППИ-АВ3-Нано)
http://www. youtube.com/watch?v=B0LI7dzTGDQ
youtube.com/watch?v=B0LI7dzTGDQ
первая помощьмедицинаИППкомпрессионная повязка
Покрывает ли Medicare стоимость эластичных бинтов?
Медицинские принадлежности, такие как эластичные бинты, используются для лечения острых или хронических заболеваний. Они могут включать поддержку при растяжениях мышц, отеках, травмах или уходе за ранами. Эластичные бинты используются в различных обстоятельствах, и в зависимости от ваших конкретных потребностей льготы Medicare могут помочь покрыть расходы.
Клиническое определение эластичных бинтов
Эластичные бинты, которые также можно назвать компрессионными бинтами, изготовлены из эластичного материала, который может быть самоклеящимся или удерживаться застежками. В зависимости от марки они могут быть изготовлены из комбинации эластичной резины, хлопка или полиэстера.
Поскольку они обычно используются для бинтования таких суставов, как запястье, плечо, локоть или колено, эти бинты доступны в различной ширине, чтобы удовлетворить потребность в гибкости и комфорте. Их можно приобрести нужной стандартной длины или настроить, обрезав до нужного размера.
Некоторые эластичные бинты подходят только для одноразового применения, в то время как другие можно стирать и использовать повторно. Ваши конкретные потребности будут определять, какой тип повязки лучше всего подходит для вас. Поскольку некоторые эластичные бинты могут содержать латекс, получатели Medicare с аллергией на латекс должны искать или запрашивать бинты без латекса.
Когда использовать эластичные бинты
Незначительные травмы, такие как растяжения мышц и суставов, требуют компрессии и поддержки для правильного заживления. Эластичные бинты выполняют основную функцию при лечении этих состояний.
При определенных хирургических процедурах или при уходе за раной требуется наложение повязки для предотвращения инфекции или защиты абсорбирующих материалов под повязкой. Если перевязочный материал не был предварительно обработан противомикробным или антибактериальным раствором, в этой ситуации может потребоваться более частая его замена, чтобы предотвратить накопление или появление запаха.
Если перевязочный материал не был предварительно обработан противомикробным или антибактериальным раствором, в этой ситуации может потребоваться более частая его замена, чтобы предотвратить накопление или появление запаха.
При хронических состояниях, сопровождающихся отеком или требующих регулярной поддержки, также применяют эластичные бинты как часть их лечения. В этих ситуациях следует оценить стиль повязки с точки зрения соответствующей прочности, гибкости и закрытия. Ваш врач может порекомендовать определенный стиль, разработанный для удовлетворения ваших потребностей.
Стоимость эластичных бинтов
Цена на эластичные бинты, отпускаемые без рецепта, зависит от марки, материала, ширины и длины. Выбор непатентованных альтернатив известным брендам может дать возможность для значительной экономии.
Перевязочные материалы, предоставляемые во время хирургического или клинического визита, могут использоваться для специальных целей и поэтому стоят дороже, чем купленные в магазине варианты. Поговорите со своим врачом о наиболее подходящем типе повязки и о наличии доступных альтернатив.
Поговорите со своим врачом о наиболее подходящем типе повязки и о наличии доступных альтернатив.
Покрытие Medicare для эластичных бинтов
Получатели Medicare могут покрыть расходы на свои эластичные бинты через Medicare, если они предоставляются во время хирургических процедур или процедур по уходу за ранами в больнице или амбулаторном учреждении. Некоторые диагнозы, требующие специальных повязок, такие как язва венозного застоя, также могут претендовать на покрытие. Любые доплаты или вычеты, которые относятся к общей стоимости любых услуг или процедур, будут по-прежнему применяться.
Как правило, бинты, необходимые дома для оказания первой помощи или лечения легких травм, не покрываются программой Medicare. Если у вас есть план Medicare Advantage, который предлагает безрецептурное пособие, включающее предметы первой помощи, возможно, вы сможете покрыть стоимость эластичных бинтов за счет этих льгот Medicare. Обратитесь к своему поставщику услуг плана Medicare Advantage, чтобы он помог вам выбрать точные варианты покрытия.
Статьи по теме:
Что такое Medicare?
Новое в Medicare
Перевязка вашего кота: инструкция
Вы и ваш питомец далеки от помощи (возможно, в отпуске) и случайно получили травму. Не знаете ли вы, как их стабилизировать, пока не доберетесь до ветеринара?
В этой статье приведены некоторые рекомендации на случай такой чрезвычайной ситуации, но она не заменяет навыков и опыта вашего ветеринара. Если есть возможность, лучше доверить лечение вашего питомца обученному специалисту, чем делать это самостоятельно.
Повязка на голову
Наиболее распространенная причина, по которой накладывают повязку на голову, — это остановка кровотечения из ушей.
- Используйте длинные полоски марли или рваные куски простыни.
- Полностью оберните голову, прижав уши к голове.
- Будьте очень осторожны, не затягивайте слишком туго – вы можете перерезать дыхательные пути.
- Не закрывайте глаза животного головной повязкой.
 Это может усилить страх и тревогу у питомца.
Это может усилить страх и тревогу у питомца. - Когда повязка наложена, наклейте ленту на передние края повязки. Убедитесь, что волосы включены в ленту. Это поможет сохранить повязку на месте и снизит риск соскальзывания.
- Когда повязка наложена, проверьте натяжение: попробуйте просунуть под повязку два пальца. Если вы можете это сделать, повязка не слишком тугая.
После наложения повязки часто проверяйте животное на отек лица или затрудненное дыхание. При обнаружении любого из них немедленно снимите повязку.
Бинты для ног
Бинты для ног обычно накладываются для временной стабилизации перелома или уменьшения кровотечения из раны.
- Если есть рана, попробуйте прикрыть ее марлей или подушечкой Telfa.
- Начните обматывать ногу несколькими слоями хлопка (рулонного хлопка). Если повязка используется для стабилизации перелома, суставы выше и ниже перелома должны быть включены в повязку. Если перелом находится в плечевой или бедренной кости, перевязка бесполезна и может усугубить перелом.

- После нанесения нескольких слоев ваты наложите несколько слоев эластичной марли поверх рулона ваты. Это должно быть уютно и сжимать хлопок. Наличие плотной повязки имеет решающее значение для стабилизации и уменьшения боли. Будьте осторожны, чтобы не сделать повязку настолько тугой, что нарушится кровообращение.
- Завершите повязку, наложив эластичный бинт, такой как Vet Rap, бинт Ace или клейкую ленту.
- Прикрепите верхнюю часть бинта к животному, наклеив один слой липкой ленты. Убедитесь, что шерсть животного и повязка включены в ленту. Это предотвратит соскальзывание повязки.
После наложения повязки часто проверяйте пальцы ног на предмет отека или холода. Если они обнаружены, снимите повязку.
Шина
Шины используются для дополнительной поддержки при переломах костей ниже локтя. Будьте очень осторожны, если накладываете шину на заднюю ногу. Из-за естественного положения задних конечностей бинтование этих костей в прямом направлении может быть вредным. Шины лучше всего использовать только на передних ногах.
Шины лучше всего использовать только на передних ногах.
- Следуйте инструкциям по перевязке ног.
- После наложения хлопка и эластичной марли поместите плоскую палочку или прямой кусок металла с обеих сторон ноги и зафиксируйте их скотчем.
- Если нет палочек или металла, можно использовать свернутые газеты или журнал. Поместите рядом с поврежденной ногой и закрепите скотчем.
- Накройте повязку и шину эластичной повязкой, такой как повязка Vet Rap или Ace.
- Прикрепите верхнюю часть бинта к животному, наклеив один слой липкой ленты. Убедитесь, что шерсть животного и повязка включены в ленту. Это предотвратит соскальзывание повязки.
Бинты и шины не помогают при переломах плечевой кости (плечевая кость) или бедренной кости (бедренная кость). Они могут даже причинить больше вреда. Если вы подозреваете, что у вашего питомца сломана бедренная кость или плечевая кость, не используйте повязку или шину. Постарайтесь, чтобы ваш питомец был как можно тише и замкнутее, и обратитесь к ветеринару.
 Катетер введут в операционной во время проведения операции. Он выводит мочу из мочевого пузыря. Как правило, мочевой катетер удаляют на следующий день после операции, когда вы сможете вставать с кровати.
Катетер введут в операционной во время проведения операции. Он выводит мочу из мочевого пузыря. Как правило, мочевой катетер удаляют на следующий день после операции, когда вы сможете вставать с кровати.



 Это может усилить страх и тревогу у питомца.
Это может усилить страх и тревогу у питомца.