Содержание
Болезнь двигательного нейрона (БДН) | Ставропольская краевая клиническая больница
Болезнь двигательного нейрона (БДН) — это прогрессирующее нейродегенеративное заболевание, которое поражает двигательные нейроны в головном и спинном мозге. Постепенная гибель клеток нервной системы приводит к неуклонно нарастающей мышечной слабости, охватывающей все группы мышц.
Нейроны головного мозга, которые отвечают за движения (верхние двигательные нейроны), находятся в коре полушарий. Их отростки (аксоны) спускаются в спинной мозг, где происходит контакт с нейроном спинного мозга. Этот контакт называется синапс. В области синапса нейрон головного мозга выделяет из своего отростка химическое вещество (медиатор), которое передает сигнал нейрону спинного мозга.
Нейроны спинного мозга (нижние двигательные нейроны) располагаются в нижних отделах головного мозга (бульбарный отдел), а также шейном, грудном или поясничном отделах спинного мозга в зависимости от того, к каким мышцам они направляют свои сигналы. Эти сигналы по отросткам нейронов спинного мозга (аксонам) доходят до мышц и управляют их сокращениями. Нейроны бульбарного отдела отвечают за сокращение мышц, связанных с речью, жеванием и глотанием; шейного отдела — за сокращение диафрагмы, движения рук; грудного отдела — за движения туловища; поясничного отдела — за движения ног.
Эти сигналы по отросткам нейронов спинного мозга (аксонам) доходят до мышц и управляют их сокращениями. Нейроны бульбарного отдела отвечают за сокращение мышц, связанных с речью, жеванием и глотанием; шейного отдела — за сокращение диафрагмы, движения рук; грудного отдела — за движения туловища; поясничного отдела — за движения ног.
Проявления поражения двигательных нейронов
При поражении нейронов спинного мозга нарастает мышечная слабость, мышцы худеют (атрофия), в них появляются непроизвольные подергивания (фасцикуляции). Фасцикуляции не просто ощущаются как подергивания, их также можно увидеть. Это похоже на подкожное трепетание мышц.
Если затронуты нейроны головного мозга, мышцы становятся слабыми, но при этом появляется скованность (спастичность), то есть повышается тонус мышц, их становится трудно расслабить.
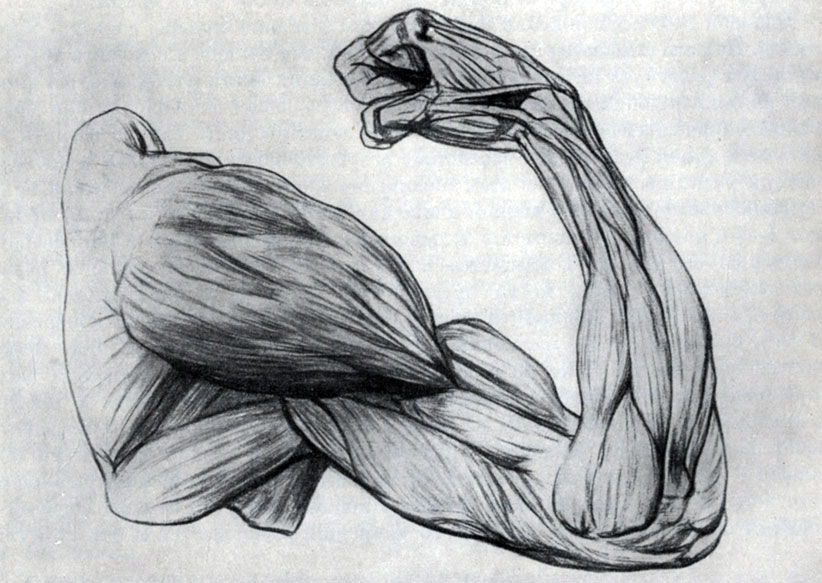
При поражении одновременно нейронов головного и спинного мозга эти признаки могут встречаться в разных сочетаниях. То есть мышечная слабость может сопровождаться как фасцикуляциями и похудением мышц, так и скованностью.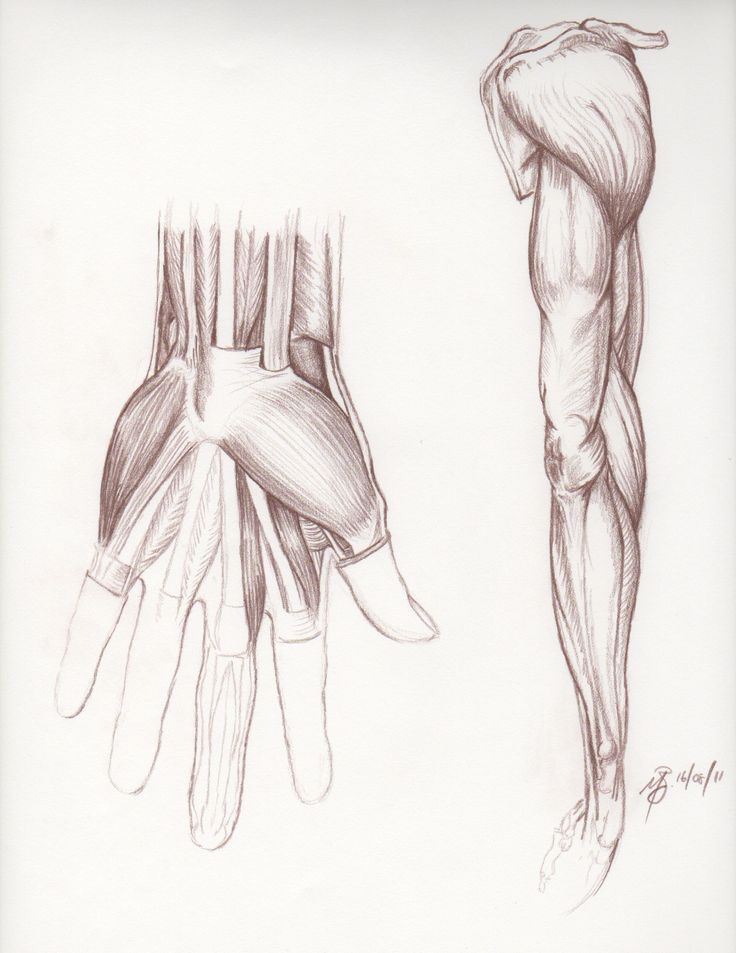
Смотря какие отделы головного и спинного мозга оказываются пораженными, данные признаки могут появляться в мышцах, ответственных за движения рук, ног, дыхание или глотание.
Разные виды болезни двигательного нейрона БАС
Это самая распространенная форма заболевания, когда в патологический процесс вовлечены двигательные нейроны и головного, и спинного мозга.
БАС характеризуется слабостью и чувством сильной усталости в конечностях. Некоторые люди отмечают слабость в ногах при ходьбе и настолько сильную слабость в руках, что не могут удержать вещи и роняют их.
Подергивания мышц (фасцикуляции)
Что происходит? Подергивания и ощущения сокращений мышц под кожей (фасцикуляции) часто являются первыми и самыми раздражающими из симптомов БАС. У некоторых людей они локализованы в отдельных мышцах, однако со временем могут распространяться.
Что можно сделать? По вопросам медикаментозного облегчения данных симптомов нужно обращаться к лечащему врачу.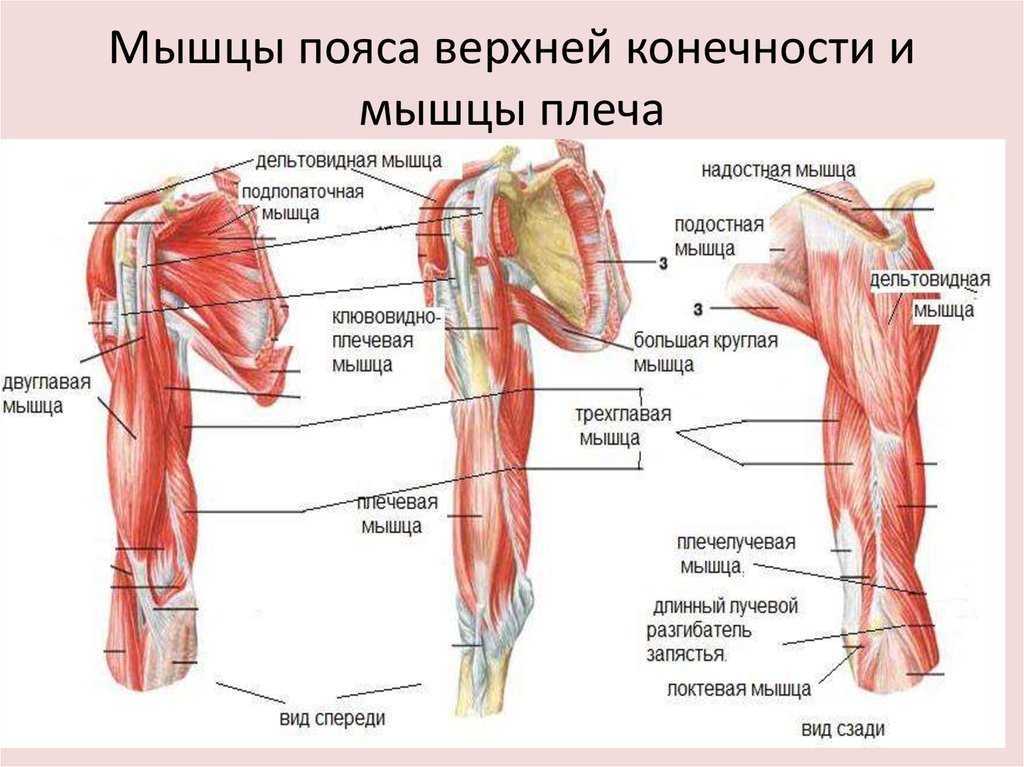 Во многих случаях подергивания со временем исчезают сами по себе.
Во многих случаях подергивания со временем исчезают сами по себе.
Мышечная слабость и скованность в суставах
Что происходит? Когда количество сигналов от двигательных нейронов к мышцам снижается, последние используются все меньше и со временем теряют массу. Это приводит к ощущению слабости и может стать причиной нарушения равновесия и походки, что увеличивает риск падения.
Что можно сделать? Снижение мышечной массы невозможно остановить физическими упражнениями, т. к. заболевание прогрессирует необратимо. Однако упражнения позволяют сохранить гибкость и подвижность суставов, что способствует поддержанию функции мышц, чувства равновесия и положения тела. Чтобы составить подходящую программу упражнений, необходимо обратиться к лечащему врачу. Также помочь может диетолог, который проконсультирует, как правильно питаться для поддержания массы тела и дальнейшего замедления темпов снижения мышечной массы.
Мышечные судороги и спазмы
Что происходит? Из-за ухудшения проведения сигнала от двигательных нейронов развивается мышечное напряжение или спазмы. Это приводит к нарушению двигательной активности и координации движений, а также повышению риска падений. Внезапные мышечные спазмы могут быть крайне болезненны.
Это приводит к нарушению двигательной активности и координации движений, а также повышению риска падений. Внезапные мышечные спазмы могут быть крайне болезненны.
Что можно сделать? Чтобы устранить данный симптом, как правило, достаточно изменить положение тела во время отдыха в кровати или кресле. Частично проблему решают физические упражнения. Кроме того, лечащий врач может выписать лекарственные препараты для расслабления.
Утомляемость
Что происходит? Снижение физической функциональности мышц требует больших энергетических затрат на поддержание ежедневной активности. К другим причинам утомляемости относят проблемы с дыханием, одышку, уменьшение поступления пищи и обезвоживание.
Что можно сделать? Составляйте план выполнения дел на день. Это поможет поддерживать баланс между активностью и адекватным отдыхом. Важно также проконсультироваться с диетологом по поводу увеличения калорийности пищи и объемов потребляемой жидкости.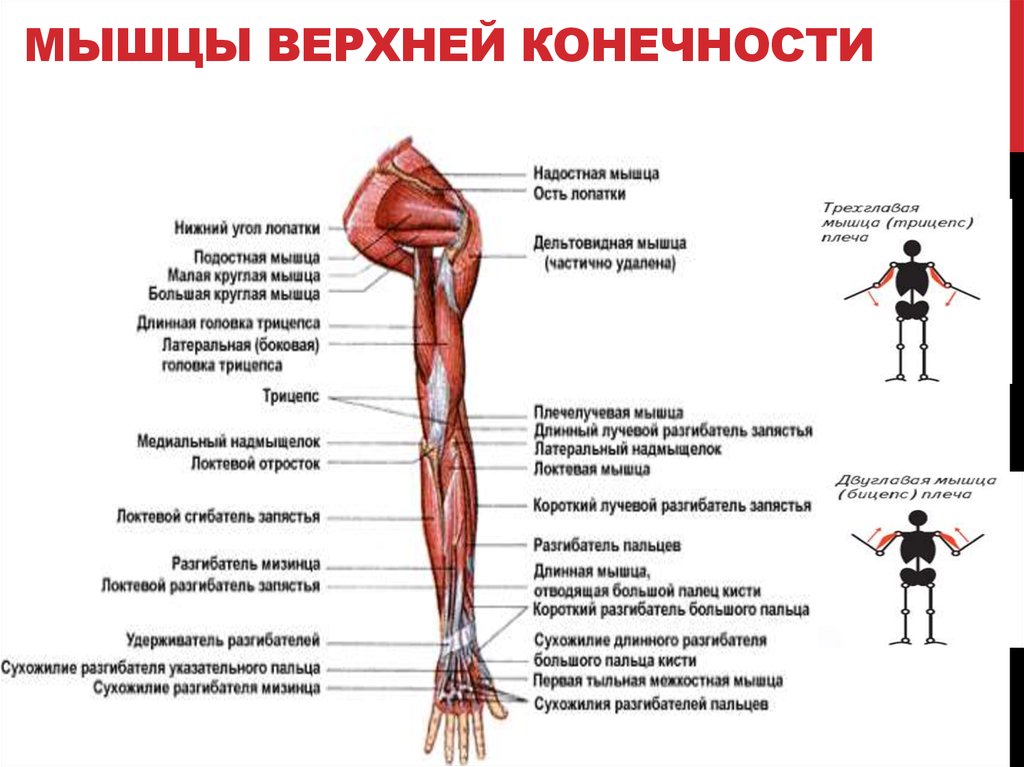
Боль
Что происходит? Непосредственно БАС не вызывает боль и дискомфорт. Но они могут быть следствием ряда других причин. Например, боль появляется в результате спазмов мышц, общей спастичности, напряжения мышц, сдавливания кожи или запора. Поэтому важно выяснить причину симптома.
Что можно сделать? Существуют рекомендации по принятию оптимальных положений тела, поддержке, профилактике локального сдавливания и лекарственной терапии. В случае продолжительной боли необходимо обратиться в лечебное учреждение. Врач может подобрать подходящее обезболивающее.
Проблемы с глотанием
Что происходит? При поражении мышц лица, ротовой полости и гортани происходит затруднение глотания. Нарушение нормального процесса приема пищи и глотания называется дисфагия. В результате человек получает меньше питательных веществ и жидкости, что может привести к снижению массы тела.
Что можно сделать? Необходимо обратиться к логопеду и диетологу, которые проведут оценку степени нарушения глотания и изменения массы тела, а также расскажут о возможных решениях проблемы.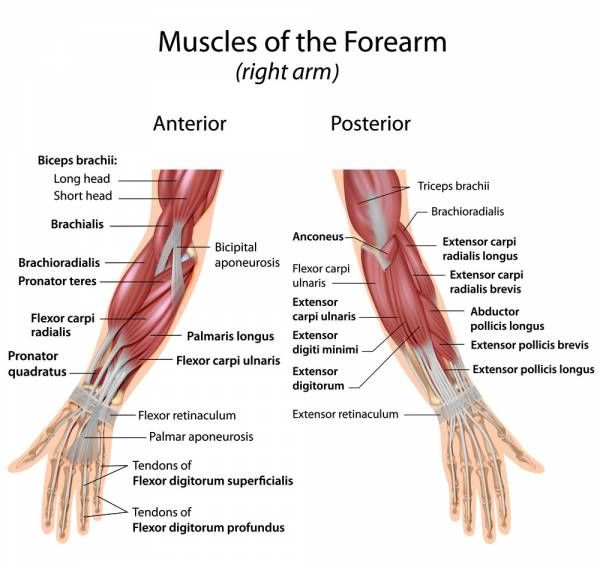 В том числе, чтобы повысить поступление с пищей белков и углеводов, нужно скорректировать диету. Существуют также альтернативные методы, которые могут служить поддержкой или полной заменой питания.
В том числе, чтобы повысить поступление с пищей белков и углеводов, нужно скорректировать диету. Существуют также альтернативные методы, которые могут служить поддержкой или полной заменой питания.
Слюна и мокрота
Что происходит? При нарушении глотания в ротовой полости скапливается избыточное количество слюны, что приводит к слюнотечению и связанному с ним ощущению дискомфорта. Консистенция секрета может быть как водянистой, так и густой. Повышенная вязкость связана с уменьшением количества жидкости, поступающей в организм. В этом случае слюна удаляется с большим трудом. Также из-за приема лекарств, обезвоживания, дыхания через рот или кандидоза слизистой оболочки может развиться сухость во рту.
Что можно сделать? Среди вариантов решения данной проблемы — корректировка питания, лекарственная терапия и использование аспирационных аппаратов для очистки полости рта (отсосов).
Кашель и чувство удушья
Что происходит? Эти явления могут возникнуть в результате попадания еды или слюны в дыхательные пути.
Что можно сделать? В настоящий момент есть действенные приемы, которые помогают бороться с данными проблемами. Об это расскажет лечащий врач.
Проблемы с дыханием
Что происходит? При БАС рано или поздно поражаются дыхательные мышцы. По мере прогрессирования заболевания — особенно на последних стадиях —развиваются проблемы с дыханием. Когда это произойдет, больному понадобятся дыхательные приспособления и консультация специалиста.
Что можно сделать? Если человек испытывает одышку, слабость, нарушения сна, утренние головные боли или сонливость в течение дня, лечащий врач может направить его к пульмонологу. Методы коррекции проблемы могут включать дыхательные и физические упражнения, рекомендации по созданию удобного положения тела, техники эффективного кашля, лекарственную терапию и специальное оборудование для вентиляции легких.
Проблемы с речью и общением
Что происходит? По мере ослабления мышц лица и гортани, а также дальнейшего снижения вентиляции легких человеку становится все сложнее говорить. Такое затруднение речи называется дизартрия.
Такое затруднение речи называется дизартрия.
Что можно сделать? Оценить проблему и подобрать техники ее решения поможет лечащий врач. Также рекомендуем проконсультироваться с физиотерапевтом, который посоветует оборудование или вспомогательные средства, в зависимости от того, на какие манипуляции способен человек с БАС. Средства для речи и общения (их еще называют «средствами альтернативной и вспомогательной коммуникации») включают как простые методики (жестикуляция, письмо, алфавитные таблицы и пр.), так и технически более сложные (с использованием компьютера).
Эмоциональная лабильность (псевдобульбарный эффект)
Что происходит? У некоторых людей, страдающих БАС, бывают приступы неконтролируемого смеха и/или плача, которые трудно сдержать. Данные реакции бывают не у всех болеющих, и они непроизвольны.
Что можно сделать? Для облегчения симптомов можно обратиться к лекарственной терапии. Подобные реакции могут вызывать некоторое беспокойство у окружающих, однако если они будут знать, что данные проявления являются частью симптоматики БАС, им будет легче с этим справиться.
Эмоциональные реакции
Что происходит? Часть больных БАС переживают целый спектр эмоциональных состояний, включая беспокойство, страх, гнев, печаль, депрессию и отрицание. Эти реакции нормальны.
Что можно сделать? Осознание своих эмоциональных состояний является первым шагом к решению проблем, связанных с переживаниями. Если данные состояния слишком ярко выражены и сохраняются достаточно долго, настоятельно рекомендуем обратиться за помощью к врачу. В отдельных случаях эффективна лекарственная терапия и/или психотерапия.
Нарушение высших психических функций
Что делать? Проблемы с памятью, обучением, подбором слов или снижением концентрации внимания известны как нарушение высших психических функций. По некоторым данным, эти состояния встречаются у 35% пациентов с БАС, но протекают довольно незаметно. Лишь у единиц они крайне выражены. В этом случае говорят о лобно-височной деменции, которая сопровождается выраженным нарушением когнитивных функций.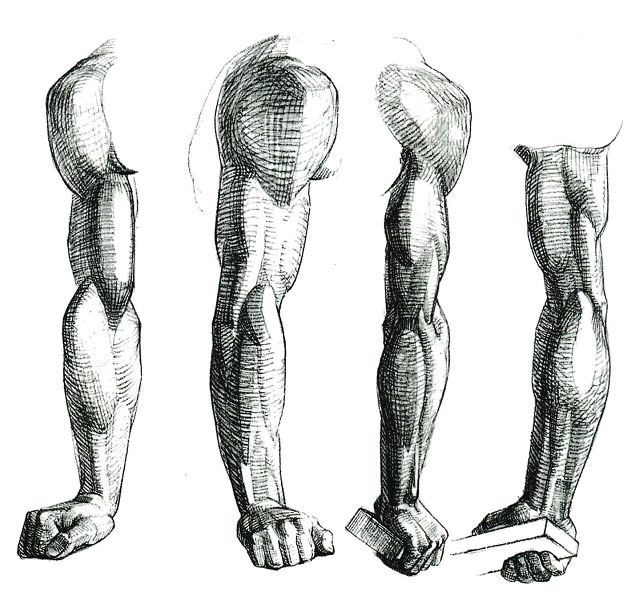
Что можно сделать? Необходимо участие многопрофильной команды специалистов, в том числе психологов и психиатров.
Что не затрагивает БАС?
Вкус, зрение, осязание, тактильные ощущения и слух.
Как правило, при БАС не происходит заметных изменений в перечисленных системах и органах чувств. Однако течение болезни у каждого человека индивидуальны. При наличии подозрений обязательно проконсультируйтесь со своим лечащим врачом.
В большинстве случаев упомянутые органы чувств не страдают при БАС, тем не менее, у некоторых болеющих встречаются изменения вкуса, гиперчувствительность кожи или проблемы с терморегуляцией.
Нарушений функций кишечника и недержание
Нарушения функций кишечника и мочевого пузыря обычно не встречаются при БАС, однако нарушения двигательной активности способствуют созданию дополнительных сложностей в пользовании туалетом. На фоне изменений питания, обезвоживания, беспокойства, лекарственной терапии или снижения подвижности может появиться запор.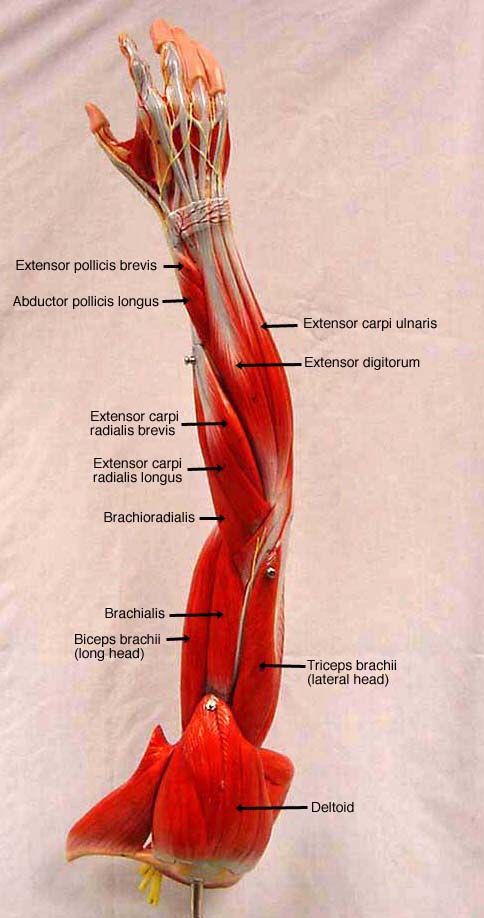 Стойкий запор может смениться диареей. Любые изменения функций мочевого пузыря и кишечника следует проверить, поскольку они могут быть симптомами других заболеваний.
Стойкий запор может смениться диареей. Любые изменения функций мочевого пузыря и кишечника следует проверить, поскольку они могут быть симптомами других заболеваний.
Сексуальная функция
БАС, как правило, не влияет на сексуальную функцию, однако у больного может измениться восприятие собственной сексуальности. Физические изменения могут наложить отпечаток на все этапы интимного процесса. Открытое обсуждение возникающих проблем с партнером и врачами поможет поддержанию интимных отношений.
Мышцы глаз
Движения глазных яблок у большинства людей с БАС сохранены. При поражении мышц шеи поможет использование соответствующей поддержки.
Сердечная мышца
БАС не затрагивает сердце напрямую.
Лечение БАС
На сегодняшний день не разработано способов победить само заболевание. Поэтому существующее лечение решает две задачи: продление жизни и улучшение ее качества. К первому направлению относятся применение препарата рилузол, дыхательная поддержка и обеспечение питания.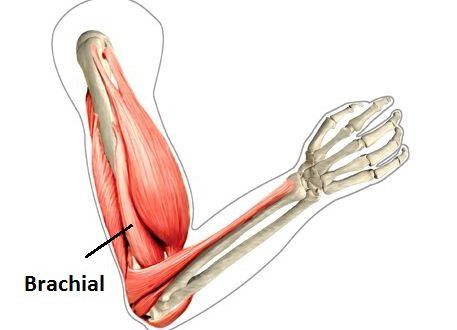 Второе сфокусировано на минимизации избыточного слюнотечения, судорог и спастичности мышц, эмоциональной нестабильности, боли.
Второе сфокусировано на минимизации избыточного слюнотечения, судорог и спастичности мышц, эмоциональной нестабильности, боли.
Рилузол
Рилузол — это единственное зарегистрированное в США и Европе лекарственное средство для замедления течения БАС. В Российской Федерации препарат не зарегистрирован и поэтому официально недоступен больным БАС.
Рилузол помогает понизить количество глутамата (химического медиатора в центральной нервной системе), который высвобождается при передаче нервного импульса. Избыток глутамата, как показывают наблюдения, способен повредить нейроны головного и спинного мозга. Результаты клинических испытаний говорят, что у тех, кто принимал рилузол, длительность жизни увеличилась на два-три месяца по сравнению с теми, кто принимал плацебо.
Данные об эффективности препарата получены во время исследований, которые длились 18 месяцев. Достоверной информации об эффективности препарата на более отдаленных сроках болезни, к сожалению, нет. Кроме того, нужно помнить, что у препарата есть противопоказания к применению и ряд побочных эффектов.
Рилузол выпускается в виде таблеток и принимается дважды в день.
Маситиниб (масивет) при БАС
Информация о маситинибе, доступная в интернете, дает надежду на излечение многим людям с БАС. Поскольку препарат доступен в России, некоторые уже принимают его по собственному решению и под свою личную ответственность. Однако маситиниб в настоящее время не одобрен к применению у пациентов с БАС. Он применяется для лечения онкологических заболеваний у животных и именно для этих целей доступен в продаже.
Терапия нарушений дыхания
Для болеющих с проблемами дыхания существует ряд методов терапии и лекарственных препаратов. За рекомендациями по этому поводу следует обратиться к пульмонологу.
Как правило, существует два варианта действий:
- неинвазивная вентиляция легких (НИВЛ), при которой специальный аппарат нагнетает воздух в лицевую маску, которая помогает больному дышать самостоятельно;
- инвазивная вентиляция легких (трахеостомия, ИВЛ), при которой производится установка воздуховода через трахеостомическую канюлю.

Гастростомия
Питание через гастростому является самым предпочтительным методом для больных БАС. Это единственный способ кормить людей сколько угодно долго по времени, в нужном количестве и без дискомфорта для самого человека.
При проведении гастростомии в желудок через переднюю брюшную стенку вводят трубку для питания. Трубка компактная, толщиной с шариковую ручку и очень гибкая. Ее не видно под одеждой.
Есть два способа наложения гастростомической трубки: чрескожная эндоскопическая гастростомия (ЧЭГ) и рентгенологическая гастростомия (РГ). В нашей стране накоплен опыт установки гастростом методом ЧЭГ.
Комплементарная терапия
Методы комплементарной терапии облегчают симптомы и снижают уровень стресса у некоторых людей с БАС. Но следует помнить, что данные методы не являются лечением заболевания.
Комплементарная терапия не входит в понятие традиционной медицины, однако способствует повышению эффективности стандартного лечения.
К методам комплементарной терапии при БАС относятся массаж, иглоукалывание, ароматерапия и рефлексотерапия.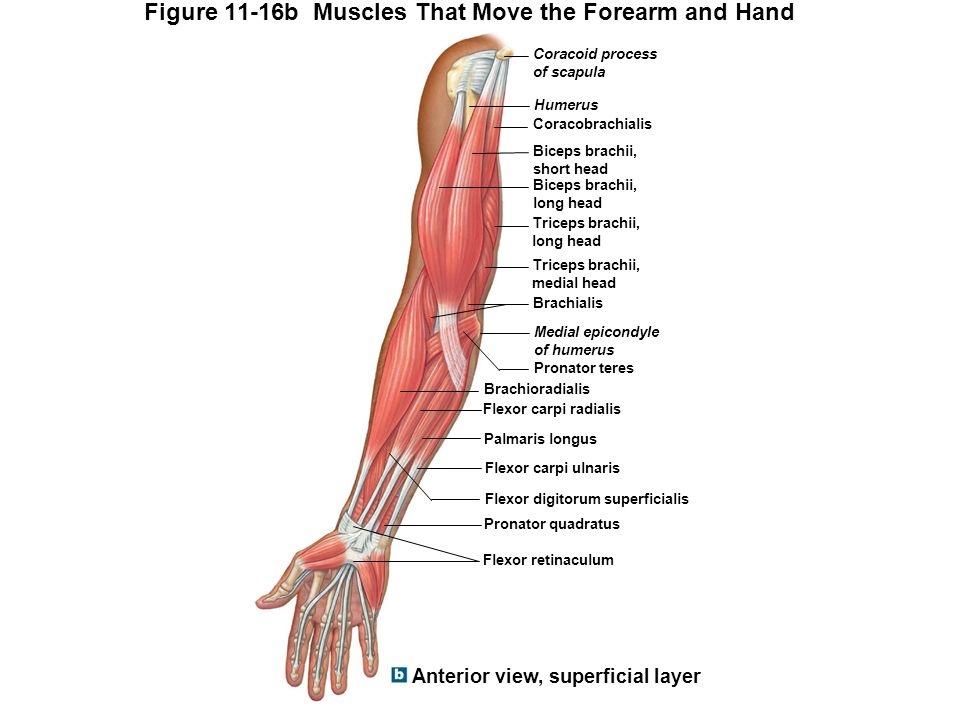
Нутриционная поддержка (обеспечение полноценного питания)
По мере развития заболевания мышцы человека, отвечающие за жевание и глотание, становятся медлительными, вялыми и слабыми. В результате процесс приема пищи может сильно растягиваться, человек начинает поперхиваться. Если глотание затруднено, то для уменьшения собственного дискомфорта больной часто начинает сокращать рацион. В свою очередь недостаток воды и пищи приводит к обезвоживанию, потере веса, снижению иммунитета.
Специальное лечебное питание способно восполнить недостаток калорий. В России можно купить питание трех основных производителей — Nutricia, Nestle и Fresenius. При уменьшении количества потребляемой пищи в результате снижения аппетита или нарушений глотания очень желательно ежедневно добавлять в рацион такие продукты. При определенных видах БАС могут быть ограничения на ту или иную форму питания, поэтому необходимо проконсультироваться с врачом-неврологом.
Своевременное обеспечение доступа пищи в организм путем установки назогастрального зонда или гастростомы позволяет кормить и поить человека, теряющего способность самостоятельно глотать по мере развития заболевания.
Антиоксиданты
Антиоксиданты — это класс питательных веществ, которые помогают организму предотвращать повреждения клеток свободными радикалами.
Считается, что люди, страдающие БАС, могут быть более восприимчивы к вредоносным эффектам свободных радикалов, и в настоящее время ведутся исследования, направленные на выявление полезного воздействия на организм добавок, богатых антиоксидантами.
Некоторые средства, содержащие антиоксиданты, которые уже прошли клинические испытания в целях выявления влияния на БАС, не доказали своей эффективности.
Альтернативное лечение
В настоящее время единственные средства, которые замедляют прогрессирование БАС, — это рилузол и эдаравон. Эффективность дорогостоящих препаратов невысокая, поэтому понятно, почему люди с БАС хотят попробовать другие способы терапии.
Что такое стволовые клетки?
Стволовые клетки — это клетки, которые еще не сформировались для того, чтобы выполнять конкретные функции. Они могут самообновляться и давать начало различным типам клеток таким, как, например, клетки крови, мышечные и нервные клетки.
Внимание СМИ и общий интерес к стволовым клеткам связаны с тем, что в будущем их, вероятно, можно будет использовать для восстановления или замены нормальных клеток, погибших в связи с каким-то заболеванием.
Стволовые клетки стали ценным инструментом для исследователей. Ученые интересуются ими в связи с возможностью получения мотонейронов в лабораторных условиях, что позволит изучить скрытые механизмы развития БАС.
Реабилитация при атрофии мышц | Artromed
Атрофия мышц — процесс, при котором происходит прогрессирующее снижение объема мышечной массы. Из-за обездвиживания человека вследствие травмы или по причине различных заболеваний мышечные волокна со временем становятся тоньше, и уменьшается их количество. Длительное отсутствие двигательной активности, а значит, и мышечных сокращений, приводит к тому, что в тканях ухудшается кровоток и питание, это и вызывает отмирание мускулатуры.
Как показывает статистика, без движения человеческий организм ежедневно теряет 3% своей мышечной массы. Но дистрофия мышц и их перерождение в соединительную ткань – это длительный процесс, развивающийся годами. Лишь в тяжелой степени заболевания происходит полное исчезновение мышечных волокон, что приводит к обездвиживанию пораженной части тела. Заболевание более характерно для людей преклонного возраста, имеющих хронические болезни и ведущих пассивный образ жизни. Хотя возникнуть мышечная атрофия может в любом возрасте вследствие стечения соответствующих обстоятельств.
Но дистрофия мышц и их перерождение в соединительную ткань – это длительный процесс, развивающийся годами. Лишь в тяжелой степени заболевания происходит полное исчезновение мышечных волокон, что приводит к обездвиживанию пораженной части тела. Заболевание более характерно для людей преклонного возраста, имеющих хронические болезни и ведущих пассивный образ жизни. Хотя возникнуть мышечная атрофия может в любом возрасте вследствие стечения соответствующих обстоятельств.
Типы мышечных атрофий
Первичная (простая) – возникает из-за поражения самой мышцы в следствии травмы, однообразных напряжений определенных мышечных групп, инфекций, длительной обездвиженности конечности, длительным ношением гипса, соматические нарушения, заболевании суставов или расстройства метаболизма. При данном типе атрофии сохраняется механическая возбудимость, а также функции конечности.
Вторичная – возникает при поражении двигательного нейрона или поражении периферических нервов. Последствия вторичного типа атрофии более выражены, чем при первичной. Пациент чувствует нарушение чувствительности конечности, боли, мышцы становятся более слабыми и вялыми, присутствуют фибриллярные подергивания. Вторичная форма является следствием перенесенных инфекционных заболеваний, очень редко вызывается травмами. При такой форме сначала устраняют причину недуга, а затем занимаются ее лечением, укреплением и восстановлением мышечных волокон.
Пациент чувствует нарушение чувствительности конечности, боли, мышцы становятся более слабыми и вялыми, присутствуют фибриллярные подергивания. Вторичная форма является следствием перенесенных инфекционных заболеваний, очень редко вызывается травмами. При такой форме сначала устраняют причину недуга, а затем занимаются ее лечением, укреплением и восстановлением мышечных волокон.
Различают 3 формы вторичной атрофии:
- Прогрессирующая. Это наследственное заболевание, ярким примером является спинальная мышечная атрофия, при которой ослабление мышцы вызвано мутацией гена в хромосоме 5q, отвечающего за синтез белка SMN. Такие заболевания сложно поддаются лечению.
- Невральная. При такой патологии сначала начинается атрофия мышц ног, изменяется походка человека, затем болезнь распространяется на всю мускулатуру.
- Мышечная дистрофия Арана-Дюшена. Эта форма начинается с кистей рук, после их деформации недуг прогрессирует на всю мускулатуру.

Также существует нейрогенная атрофия, которую вызывают аутоиммунные заболевания (синдром Гийена-Барре, рассеянный склероз), полиомиелит и другие вирусные заболевания.
Нередко возникает посттравматическая атрофия, например, после перелома конечностей или позвоночника, когда человек длительное время обездвижен. На восстановление после таких изменений в мышечной ткани придется потратить немало сил и времени.
Причины атрофии мышц
В зависимости от формы заболевания отличаются и причины его вызывающие. Первичная чаще всего переходит по наследству, например, ребенок рождается с нарушенным метаболизмом, что ведет к снижению ферментов, способствующих работе мускулатуры. Вызвать отмирание мышечных волокон могут:
- Запредельная физическая или моральная нагрузка,
- Травмы нервных стволов,
- Полиомиелит или полиомиелитоподобные инфекционные заболевания,
- Злокачественные опухоли,
- Чрезмерные диеты или голодание,
- Длительное нахождение без движения
- Возрастное замедление метаболизма у пожилых людей;
Как проявляется мышечная атрофия?
Чтобы вовремя устранить проблему, важно не пропустить уже первые проявления заболевания, к ним относятся:
- мышечная слабость, снижение объема мускулатуры;
- кожа вокруг пораженных мышц будет дряблой и обвисшей;
- человеку тяжело поднимать предметы, двигать пораженными частями тела, делать упражнения, которые раньше не вызывали затруднений;
- болит пораженный участок;
- возникают боли в спине, и затрудняется ходьба;
- поврежденная область кажется более жесткой и твердой наощупь.

Нейрогенную атрофию определить сложнее, больные с данной формой могут производить ограниченные движения шеей, у них малоподвижный позвоночник и характерная сутулость.
Диагностика, лечение и реабилитация при атрофии в Артромед.
Атрофию мышц считают не столько заболеванием, сколько симптомом, последствием заболевания, которое привело к атрофии. В первую очередь задачей врача является определить и вылечить это заболевание, чтобы мышцы не поражались дальше. Затем приступают к лечению самой атрофии. Для постановки диагноза врач делает первичный осмотр пациента и назначают следующие исследования:
- Биохимический и клинический анализ крови,
- Гормональный анализ,
- УЗИ щитовидной железы,
- Биопсия мышечной ткани,
- Тест нервной проводимости
- МРТ и КТ
- Электромиография
Лечение атрофии достаточно сложный и трудоемкий процесс, который состоит из целого комплекса мероприятий.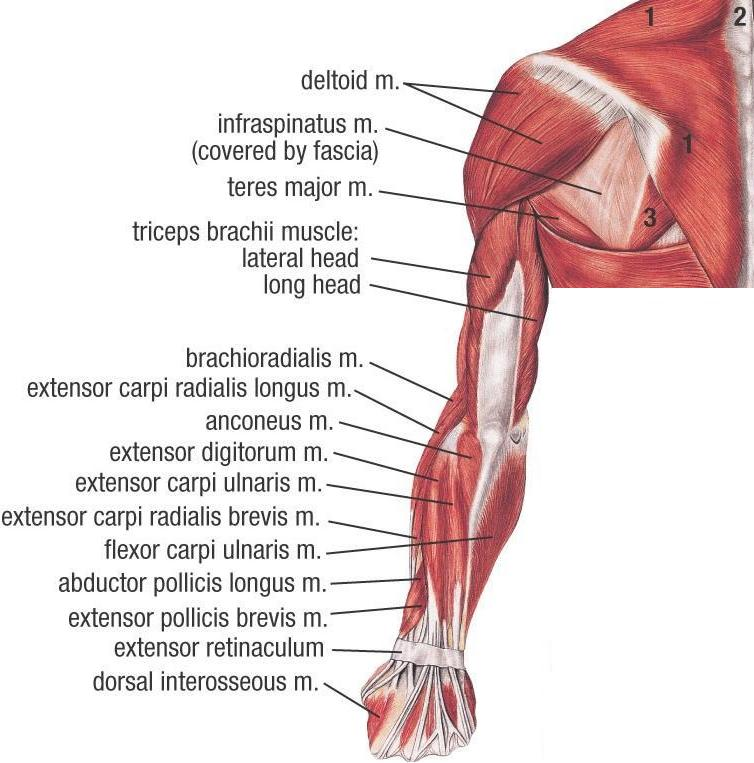 Необходимо учитывать тот факт, что одинакового лечения для каждого пациента нет, у каждого своя история болезни, разные причины возникновения и формы. У каждого из них методика лечения будет отличаться. Не доверяйте сомнительным методам самолечения из интернета, в лучшем случае это не приведет ни к какому результату, а в худшем – вы только навредите себе.
Необходимо учитывать тот факт, что одинакового лечения для каждого пациента нет, у каждого своя история болезни, разные причины возникновения и формы. У каждого из них методика лечения будет отличаться. Не доверяйте сомнительным методам самолечения из интернета, в лучшем случае это не приведет ни к какому результату, а в худшем – вы только навредите себе.
В г. Одесса реабилитацию при атрофии мышц предлагает Медицинский центр спортивной реабилитации Artromed. Лечение проводится комплексно и подразумевает не только применение лекарственных препаратов и соблюдение диеты, но и широкий спектр физиотерапевтических процедур по доступной стоимости.
Для составления пациенту эффективной восстановительной программы, врач центра Артромед учитывает следующие факторы:
- Состояние пациента (возраст, вес, наличие врожденных заболеваний).
- Причина атрофии.
- Форма атрофии.
- Состояние мышц, которые находятся в состоянии атрофии.
Комплекс реабилитационных мероприятий направленный на лечение атрофии в Артромед включает:
- Лечебная гимнастика.

- Физиотерапия.
- Лечебный массаж.
- Разработка диеты для пациента, корректировка питания.
- Медикаментозная терапия.
Для достижения наилучшего результата мы прописываем для пациента комплекс простых физических упражнений, которые необходимо выполнять дома, во время и после лечения.
Такой комплекс мер помогает добиться:
- Восстановление мышечной активности.
- Укрепление и рост мышц.
- Снятие болей.
- Придание мышцам и телу силы и тонуса.
Преимущества лечения в нашей клинике:
- Высококвалифицированный персонал.
- Индивидуальный подход к каждому пациенту.
- Современное оборудование, использование безопасных тренажеров медицинского назначения.
- Применение эффективных, современных методик лечения атрофии.
- Отсутствие групповых занятий, занятия с пациентом проходят индивидуально в присутствии и под руководством врача.

После прохождения лечения атрофии мышц в клинике Артромед мы настоятельно рекомендуем своим пациентам не прекращать занятия спортом. Это может быть аэробика, занятия в тренажерном зале, плаванье, бег, поддерживайте своё тело здоровым и сильным. Ваше здоровье в Ваших руках, не ленитесь, раз в год посещайте своего лечащего врача, чтобы не допустить повторного возникновения болезни. Заботьтесь о своем теле и будьте здоровы!
Для записи на консультацию звоните нам по номеру на сайте.
передней крестообразной связки
Мышечная боль в плече – передняя – самолечение
Мышечная боль в плече часто вызвана напряжением и триггерными точками, которые обычно можно лечить самостоятельно, с отличными результатами.
На этой странице вы узнаете, какие мышцы чаще всего вызывают боль в руке и как избавиться от этой боли.
Примечание: Эта страница содержит много подробной информации. Если у вас мало времени, вы можете перечитать эту статью в моей электронной книге .
Видео I
- Trigger Fairy доставка по всему миру
- Trigger Fairy на Amazon (только для Великобритании)
- Пробковый шар, доставка по всему миру
- Пробковый шар на Amazon (только для Великобритании)
Часть II
Самомассаж часто является лучшим, самым быстрым и дешевым способом справиться с болью в плече.
Почему? Мышечное напряжение и 9Триггерные точки 0007 не исчезают сами по себе, их можно «массировать» из мышцы.
И в большинстве случаев вам не нужна посторонняя помощь.
Самомассаж очень эффективен, потому что вы «общаетесь» напрямую с центром управления, управляющим вашим мышечным тонусом, а именно с вашей нервной системой.
Напряжение в мышцах может быть уменьшено вашей нервной системой при достаточном давлении на мышцы.
На что следует обратить внимание во время массажа?
Важно сосредоточиться на болезненных или чувствительных к давлению тканях.
Здоровые мышцы не реагируют на давление болью. Боль часто является сигналом тревоги и указывает на то, что что-то не так в рассматриваемой области.
Прислушайтесь к этим сигналам и сосредоточьте свой массаж на напряженных или болезненных участках мышц.
Как часто нужно делать себе массаж?
В большинстве случаев ежедневный массаж (несколько раз в день) помогает облегчить мышечную боль в плече в течение нескольких дней или недель и может даже устранить ее.
После этого они помогают поддерживать напряжение на нормальном уровне и предотвращают повторное обострение боли.
Это, конечно, прежде всего мой опыт.
Более того, массаж работает только в том случае, если он проводится регулярно. Раз в неделю мало!
Раз в неделю мало!
Самомассаж определенных мышц и частей тела описан ниже.
Они должны помочь вам справиться с болью.
Возможно, вам не понадобится массировать все описанные области.
Тем не менее, я рекомендую внимательно прочитать все описания хотя бы один раз и проверить все показанные мышцы.
Затем внесите в свой «список массажа» только те, которые вызывают напряжение или боль.
Это может занять некоторое время, но оно окупится. Обещаю!
2.1 Мышечная боль в плече: самомассаж плеч
Мышцы: двуглавая мышца плеча, плечевая мышца, трехглавая мышца плеча
Начните с массажа двуглавой мышцы плеча, большой мышцы на передней поверхности плеча.
Для массажа используйте технику «Нажми и двигай» или «Большой указательный палец».
Первый описан на этой странице.
- Сформируйте руку в виде лопаты и обхватите ею бицепс.
- Кончиками пальцев надавите на центр мышцы, а большим пальцем поддержите руку на тыльной стороне плеча.

- Несколько раз согните и вытяните локоть, увеличивая давление пальцев.
- Попробуйте разные положения пальцев и найдите болезненные точки — обычно они расположены в центральной части бицепса.
- Как только вы найдете его, сконцентрируйте давление на этой области, затем согните и вытяните локоть примерно 10–15 раз.
- Используйте эту процедуру с каждой чувствительной к давлению точкой бицепса.
Продолжаем брахиалис.
Эта мышца расположена рядом с бицепсом или под ним, но ее легко обнаружить и промассировать.
- Поместите большой палец чуть выше локтя, на внешний край бицепса.
- Слегка надавите на расположенную там мышечную ткань и проведите большим пальцем слева направо несколько раз.
- Вы можете почувствовать, как небольшая мышца под большим пальцем «прыгает» вперед и назад. Это ваш брахиалис.
- Вы можете прощупать эту мышцу от сгиба локтя примерно до середины плеча.

- Массируйте плечевую мышцу, используя технику большого пальца.
- Найдите болезненные участки и помассируйте их примерно 15 очень медленными массажными движениями.
- Массируйте только область непосредственно перед и после чувствительной точки!
И, наконец, мы добрались до трехглавой мышцы плеча.
Это большая мышца на тыльной стороне плеча.
Вы можете почувствовать это, когда сгибаете руку или сжимаете мышцу, как плоскогубцами.
В вашем трицепсе есть только одна точка, которая может вызвать мышечную боль в верхней части руки.
Эта точка расположена на внутренней стороне плеча, на несколько сантиметров выше локтя.
Его довольно сложно найти, но я уверен, что вы это сделаете, следуя приведенным ниже инструкциям.
Пошаговое руководство
1
Сядьте на стул или стол.
Направьте кончик локтя к животу.
2
Возьмитесь за локоть и положите большой палец на сухожилие трицепса.
3
Слегка сдвиньте большой палец внутрь, затем согните руку.
4
Сгибая руку, вы должны чувствовать трицепс под большим пальцем.
От этой точки продвиньтесь вверх примерно на 4-5 см.
5
Снова расслабьте мышцы, переместите большой палец на 1-2 сантиметра вверх и внутрь и надавите на мышцу в этом месте.
Теперь вы находитесь в области, которая может вызвать боль в плече, когда слишком туго.
Техника массажа, которую я рекомендую здесь, это техника большого пальца.
Осмотрите область, где расположен большой палец, и помассируйте каждую болезненную точку максимум 15 медленными массажными движениями.
Сделайте это, кратковременно надавливая на область непосредственно рядом с точкой в мышце, а затем медленно перемещаясь по ней. Отпустите давление, вернитесь в исходную точку и повторите.
В качестве альтернативы вы можете массировать трицепс твердым массажным мячом .
- Поместите мяч на мышцу.

- Согните колени и прислонитесь к стене.
- Надавите мячом на мышцу.
- Поиск болезненных участков с помощью небольших и медленных движений туда-сюда.
- Массируйте каждую из этих точек, медленно перекатываясь по ним.
- Конечно, ваше основное внимание здесь должно быть сосредоточено на внутренней части трицепса.
2.2 Мышечная боль в плече: самомассаж внутренней и верхней части грудной клетки
Мышцы: подключичная, грудинная
Начните с массажа области чуть ниже ключицы.
Здесь находится подключичная мышца, которая очень часто вызывает мышечную боль в верхней части руки.
Эту область лучше всего массировать, используя технику Пальца или Фея Триггера .
Я рекомендую Trigger Fairy, так вы сэкономите свои руки.
- Пропальпируйте ключицу.
- Нажмите пальцами или Феей на «мягкое» место прямо под ней.
- Если вы делаете массаж рукой, поддерживайте ее другой рукой, чтобы не касаться пальцев, и ищите болезненные области под ключицей.

- Большинство из них расположены непосредственно под «внутренним концом» ключицы, непосредственно перед ее слиянием с грудиной.
- Массируйте каждую болезненную точку максимум 15 медленными массажными движениями. Лучше всего массировать по направлению волокон мышцы. В данном случае горизонтально.
Самомассаж подключичной кости пальцами и Trigger Fairy
1
Самомассаж пальцев.
2
Самомассаж с помощью Trigger Fairy.
Мы можем перейти к массажу внутренней части груди вдоль грудины.
Здесь находится грудная мышца.
Однако это не распространено у всех людей. Просто используйте массажный мяч на всей области, прилегающей к груди, чтобы найти чувствительные участки.
Если вы обнаружите какие-либо чувствительные участки, прокатите мяч по ним не более 15 раз.
2.3 Мышечная боль в верхней части руки: Самомассаж плеча
Мышцы: Дельта, надостная, подостная
Следующие области значительно легче массировать и найти, чем предыдущие, поэтому все пойдет немного быстрее .
Во-первых, внимание должно быть сосредоточено на области переднего плеча и передней части дельтовидной мышцы, которая там находится.
Чтобы почувствовать эту мышцу, положите руку на противоположное плечо и поднимите руку примерно на 90°.
Подняв руку, вы сможете почувствовать переднюю часть дельтовидной мышцы.
Снова опустите руку, удерживая пальцы на мышце.
Нажмите на эту область и найдите болезненные места.
Конечно, вы можете поднять и опустить руку, чтобы почувствовать мышцу и убедиться, что вы все еще находитесь в нужном месте.
Массируйте каждую напряженную/болезненную область не более 15 раз, используя технику пальцев или массажный мяч.
Далее идет область лопатки.
Расположенные здесь мышцы могут раздражать вашу нервную систему и вызывать боль в плече при чрезмерном напряжении или в триггерных точках.
Мы начнем с надостной мышцы, используя технику нажатия и движения.
Здесь тоже можно использовать палец или Trigger Fairy .
Нажмите на область непосредственно над позвоночником лопатки.
Это костлявая горизонтальная линия, которую вы можете почувствовать на своей лопатке.
Несколько раз поднимите и опустите руку и пальцами найдите напряженные участки — под пальцами вы сможете почувствовать надостную мышцу.
Как только вы найдете напряженную зону, оставайтесь там. Теперь приложите дополнительное усилие и медленно двигайте рукой вперед и назад примерно 10–15 раз.
Самомассаж надостной мышцы пальцами и Trigger Fairy
1
Здесь мои руки находятся прямо над ости лопатки.
2
Во время массажа держите руку твердой, но не слишком напряженной.
3
Фея расположена на надостной мышце.
4
Болезненные области обычно находятся немного правее.
Если вы дошли до этого места, поздравьте себя!
Очень немногие люди прилагают усилия, чтобы узнать что-то новое.
Оставайтесь с ним, и вы пожнете плоды.
Вы должны поздравить себя!
Сейчас мы проработаем область под позвоночником лопатки и расположенную там подостную мышцу.
Для этой области я рекомендую использовать массажный мяч .
Поместите мяч на лопатку чуть ниже позвоночника.
Прислонитесь к стене и найдите болезненные участки лопатки, катая по ним мяч.
Массируйте каждую из этих точек не более чем 15 короткими массажными движениями.
Для успешного лечения боли в плече важно всегда проверять эффективность массажа.
- Где это больше всего помогло облегчить боль?
- Как ваше тело отреагировало на массаж?
- Над какими участками вашего тела не нужно воздействовать, если они не болят?
- Прислушивайтесь к реакциям своего тела
- Поэкспериментируйте с различными массажными позициями и узнайте, как добиться наилучших результатов.
Спасибо, что прочитали.
Теперь у вас есть невероятно мощный инструмент для облегчения боли.
Уход за руками после инсульта
Что такое уход за руками после инсульта?
У многих людей, перенесших инсульт, остаются проблемы с одной из рук. Правильный уход за руками после инсульта может помочь в решении этих проблем. Это также может помочь предотвратить новые проблемы. Уход за руками после инсульта включает такие приемы, как правильное положение.
Инсульт случается, когда часть мозга лишена кислорода. Это может произойти при закупорке кровеносного сосуда головного мозга (ишемический инсульт) или при кровоизлиянии в мозг (геморрагический инсульт). Это приводит к тому, что некоторые клетки вашего мозга умирают.
Инсульт часто вызывает паралич или слабость одной или нескольких мышц руки или плеча. Мышцы могут ощущаться напряженными, а не слабыми (спастичность). В целом инсульт может повышать или понижать мышечный тонус в этих мышцах. У вас также может быть онемение или ограничение чувствительности в руке.
Плечо — ключевая проблемная зона после инсульта. Лопатка и плечевая кость соединяются, образуя плечевой сустав. Этот сустав имеет форму шара и гнезда. Проблемы с плечевыми мышцами могут привести к частичному вывиху этого сустава из-за веса руки. Это частичное разделение заставляет ваше плечо опускаться.
Лопатка и плечевая кость соединяются, образуя плечевой сустав. Этот сустав имеет форму шара и гнезда. Проблемы с плечевыми мышцами могут привести к частичному вывиху этого сустава из-за веса руки. Это частичное разделение заставляет ваше плечо опускаться.
Частичное разделение может вызвать боль при движении и ощущение, что плечо вышло из сустава. Мышцы, сухожилия и связки могут перенапрягаться. Эти проблемы с мышцами могут привести и к другим проблемам с плечом, например, к уменьшению диапазона движений. Некоторые мышцы также могут быть укорочены навсегда. Это называется контрактурой.
Правильный уход за рукой после инсульта помогает предотвратить и лечить эти проблемы. Уход за руками может включать:
- Установка рук в правильное положение
- Использование таких приспособлений, как повязка или бандаж
- Предотвращение дальнейших травм
Почему мне может понадобиться уход за рукой после инсульта?
Если у вас был инсульт, вам может потребоваться уход за рукой, пока вы восстанавливаете функцию. Некоторым людям, перенесшим инсульт, требуется лечение проблем с мышцами руки или плеча, и боль в плече является обычным явлением. Это лечение часто начинается сразу после инсульта. Даже если вы получили лишь незначительный вред от инсульта, правильный уход за руками может помочь предотвратить будущие проблемы.
Некоторым людям, перенесшим инсульт, требуется лечение проблем с мышцами руки или плеча, и боль в плече является обычным явлением. Это лечение часто начинается сразу после инсульта. Даже если вы получили лишь незначительный вред от инсульта, правильный уход за руками может помочь предотвратить будущие проблемы.
Например, важно правильно расположить руку, потому что у вас может быть неправильное ощущение в руке и плече. Легко повредить руку, даже не подозревая об этом, если вы не держите руку в правильном положении. Некоторые люди продолжают испытывать боль в плече и проблемы с руками спустя месяцы после инсульта. Это может потребовать специальной реабилитации и лечения.
Каковы риски ухода за руками после инсульта?
Если ваша рука парализована, у вас может быть повышенный риск перелома кости.
Как подготовиться к уходу за рукой после инсульта?
Узнайте все, что сможете, о своем плане лечения. Ваша медицинская команда будет работать с вами, чтобы разработать план лечения, соответствующий вашим потребностям. Вы можете работать с физиотерапевтом. Это врач, специализирующийся на реабилитационной медицине. Скорее всего, вы будете работать с физиотерапевтом. Это терапевт, который может научить вас безопасным упражнениям для улучшения силы, выносливости и диапазона движений в руке, плече и кисти. Эрготерапевт может помочь вам научиться восстанавливать навыки, необходимые в повседневной жизни, с помощью руки. Это может включать использование вспомогательных устройств, таких как скобы или поручни.
Вы можете работать с физиотерапевтом. Это врач, специализирующийся на реабилитационной медицине. Скорее всего, вы будете работать с физиотерапевтом. Это терапевт, который может научить вас безопасным упражнениям для улучшения силы, выносливости и диапазона движений в руке, плече и кисти. Эрготерапевт может помочь вам научиться восстанавливать навыки, необходимые в повседневной жизни, с помощью руки. Это может включать использование вспомогательных устройств, таких как скобы или поручни.
Ожидайте, что ваш план лечения изменится по мере вашего выздоровления. Поговорите с членами вашей медицинской бригады о том, как идут дела. Если упражнение вызывает боль, прекратите упражнение и немедленно сообщите об этом кому-нибудь.
Что происходит при уходе за рукой после инсульта?
Предотвращение частичного отрыва или подвывиха является одной из важнейших задач ухода за рукой после инсульта. Чтобы предотвратить эту проблему, вы должны защитить руку в плечевом суставе.
Вам нужно будет контролировать плечевой сустав во время движения.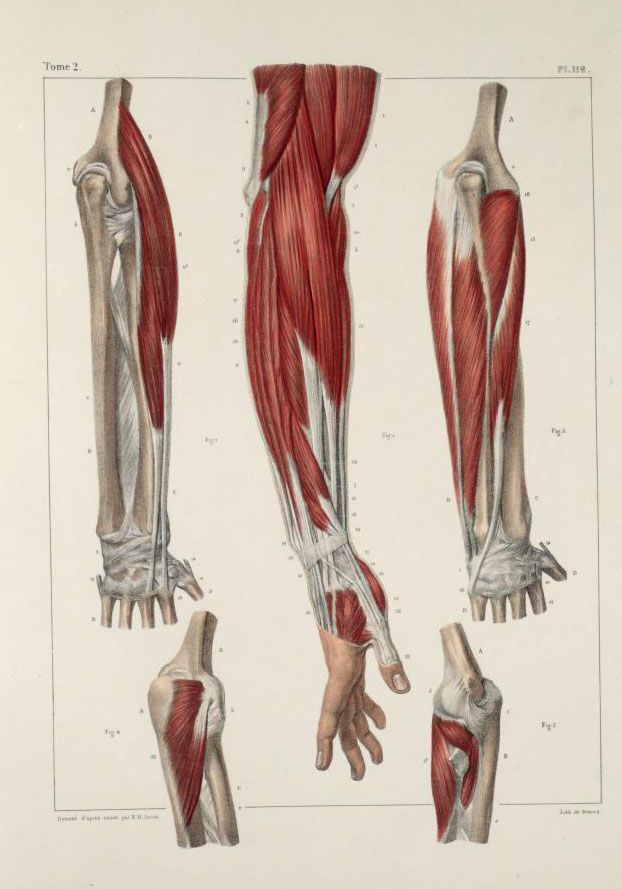 Важно, чтобы все лица, ухаживающие за вами, знали, как правильно вам помочь. Никто не должен тянуть вас за руку. Повреждение может быть результатом поддержки подмышек, чтобы стоять или ходить. Вместо этого поддержите пораженную руку и используйте сильную руку, чтобы помочь себе подняться.
Важно, чтобы все лица, ухаживающие за вами, знали, как правильно вам помочь. Никто не должен тянуть вас за руку. Повреждение может быть результатом поддержки подмышек, чтобы стоять или ходить. Вместо этого поддержите пораженную руку и используйте сильную руку, чтобы помочь себе подняться.
Вспомогательные устройства также могут быть частью вашего лечения. После инсульта вам может понадобиться перевязать руку или обвязку. Это поддержит вашу руку и поможет предотвратить дальнейшее повреждение. Если вы в инвалидной коляске, вам также может помочь подлокотник кресла. Другие устройства включают в себя специальные подносы или подушки для коленей. Возможно, вам придется использовать их в течение нескольких недель или дольше.
Другие типы правильного положения после инсульта включают:
- Лежа на здоровом боку, используйте 1 или 2 подушки для головы. Пораженное плечо должно быть выдвинуто вперед, а рука должна опираться на подушку.
- Лежа на больном боку, используйте 1 или 2 подушки для головы.
 Пораженное плечо должно быть удобно расположено.
Пораженное плечо должно быть удобно расположено. - Когда вы садитесь, полностью откиньтесь на спинку стула. Положите руки вперед на 2 подушки на столе. Ваши ноги должны стоять на полу.
- Лежа на спине, положите 3 подушки на плечи и голову. Положите больную руку на подушку.
- Сидя в постели, сидите прямо, опираясь на подушки. Положите обе руки на подушки. Это часто рекомендуется только в течение ограниченного периода времени.
Ваш физиотерапевт предложит другие позы, которые являются безопасными и удобными для вас. Он или она может также начать с вами физиотерапевтические упражнения. Это поможет вам восстановить силу и гибкость пораженных мышц. Это может включать растяжку мышц, укрепляющие упражнения и упражнения на диапазон движений.
Что происходит после ухода за рукой после инсульта?
Некоторые люди полностью восстанавливают свою руку через несколько недель после инсульта. У многих других все еще есть слабость, боль или другие проблемы с рукой.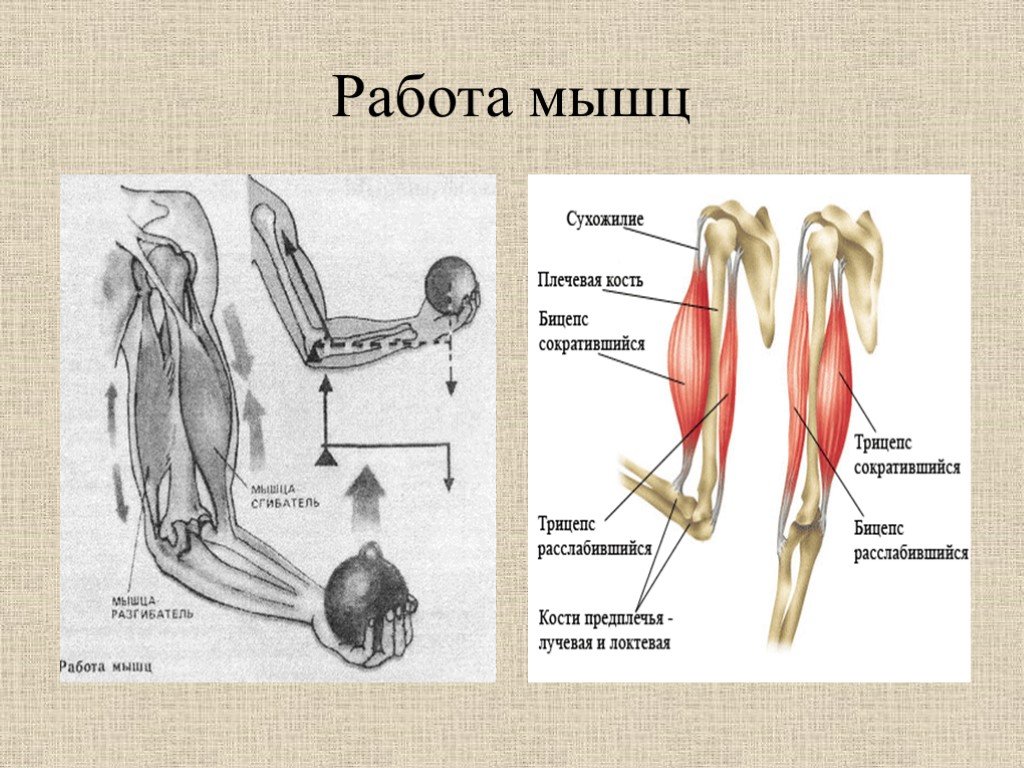 Вы можете продолжать получать пользу от терапии руками. Ваша медицинская бригада может адаптировать план лечения к вашим потребностям.
Вы можете продолжать получать пользу от терапии руками. Ваша медицинская бригада может адаптировать план лечения к вашим потребностям.
Если у вас по-прежнему возникают проблемы с руками, ваша медицинская бригада может попробовать другие методы лечения, такие как:
- Двигательная терапия, вызванная ограничениями. Это включает в себя частое использование пораженной руки и отказ от здоровой руки. В этом вам может помочь психотерапевт. Или это могут быть роботы.
- Инъекции ботулотоксина. Это может помочь уменьшить напряжение в мышцах рук.
- Электростимуляция мышц. Слабые мышцы руки или плеча можно лечить электричеством. Это может помочь укрепить вашу слабую руку.
- Электростимуляция головного мозга. Это может быть сделано во время реабилитационных упражнений и может помочь увеличить подвижность.
- Моторные образы. Этот метод может помочь улучшить работу рук.







 Пораженное плечо должно быть удобно расположено.
Пораженное плечо должно быть удобно расположено.