Боли в мышцах — лечение, симптомы, причины, диагностика
Мышечная боль (миалгия) представляет собой тянущие, иногда мучительные или спастические боли в мышцах: термин миалгия состоит из греческих слов Myos мышца и Algos боль. Мышечные боли могут локализоваться как в определенном участке тела, так и иррадиировать или быть диффузными. В принципе боль может возникнуть в любой из более чем 600 мышц в организме.
Мышечные боли (миалгии) встречаются, чаще всего, в области плеч и шеи в спине. Около 75 процентов взрослых в Европе страдают от болей в спине, так или иначе имеющей мышечный генез. Мышцы подразделяются на скелетные и гладкие. Скелетные мышцы включают мышцы, которые обеспечивают движения человека и связывают костные структуры. Довольно часто боль бывает обусловлена не скелетной мускулатурой, а гладкими мышцами (например, проблемы в гладкой мышце сердца могут быть источником болей в грудной клетке). Гладкие мышцы располагаются в стенках полых органов организма, таких как желудок, мочевой пузырь и кровеносные сосуды и играют большую роль в нормальной функции органов. Сердечная мышца, которая образует сердце, отвечает за перекачивание крови по всему телу.
Сердечная мышца, которая образует сердце, отвечает за перекачивание крови по всему телу.
Мышцы реагируют на команды из мозга и нервной системы или других стимулов, например, рефлекторно, когда проводится неврологическое обследование с помощью молоточка. Мышцы сокращаются при стимуляции и расслабляются после сокращения. Мышцы могут стать источником болей из-за различных заболеваний и состояний, в том числе инфекций, травм, аутоиммунных заболеваний, неврологических и мышечных заболеваний, злокачественных опухолей (рака) и даже после приема некоторых лекарств. Мышечные боли могут также задействовать связки, сухожилия и фасции, которые являются мягкими тканями, которые соединяют мышцы, кости и органы.
Человек может почувствовать мышечную боль в определенных мышцах тела, таких как мышцы спины или мышцы ног или боль может быть диффузной во всех мышцах, например при гриппе. У пациента во время приступа стенокардии загрудинная боль обусловлена проблемами в миокарде. Менструальные боли представляют собой боли, обусловленные гладкомышечной мускулатурой матки.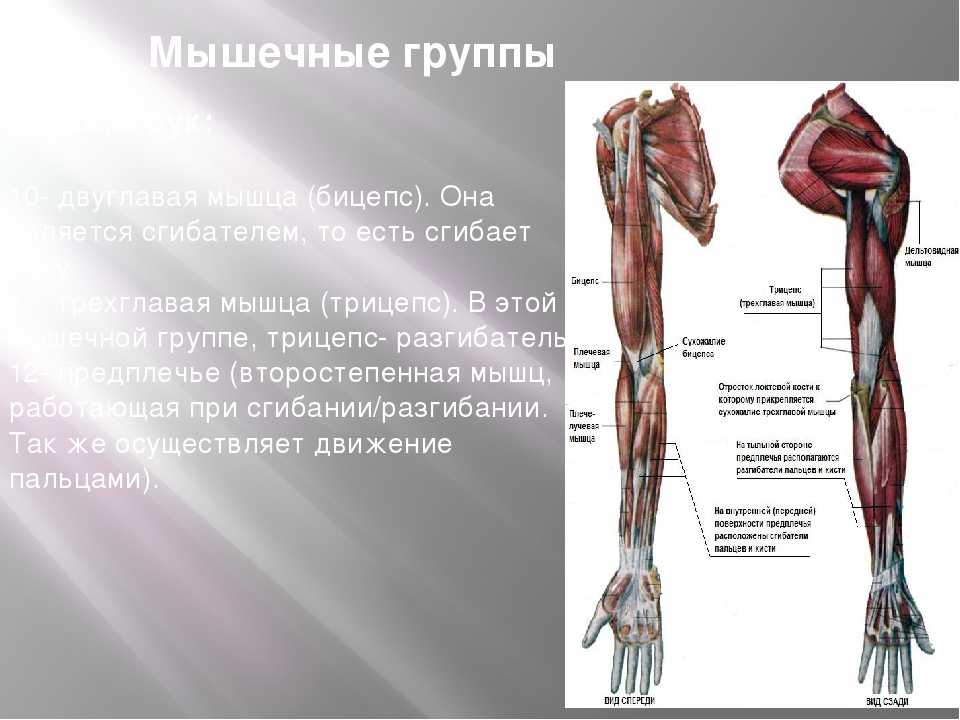 Временные скелетные мышечные боли часто появляются вследствие напряжения мышц из-за неловкого движения или чрезмерных нагрузок. Такой тип болей часто затрагивает одну или несколько мышц и, как правило, боль бывает острой и интенсивной. Воздержание от деятельности, вызвавшей боль, отдых, холод местно и противовоспалительные препараты обычно помогают снизить боли, связанные с чрезмерной нагрузкой на мышцы. Мышечные боли могут быть вызваны серьезными заболеваниями, такими как фибромиалгия, инфекции или дерматомиозит.
Временные скелетные мышечные боли часто появляются вследствие напряжения мышц из-за неловкого движения или чрезмерных нагрузок. Такой тип болей часто затрагивает одну или несколько мышц и, как правило, боль бывает острой и интенсивной. Воздержание от деятельности, вызвавшей боль, отдых, холод местно и противовоспалительные препараты обычно помогают снизить боли, связанные с чрезмерной нагрузкой на мышцы. Мышечные боли могут быть вызваны серьезными заболеваниями, такими как фибромиалгия, инфекции или дерматомиозит.
Мышечные боли могут быть симптомом серьезного заболевания, такого как разрыв мышцы или инфекции. Поэтому, необходимо немедленно обратиться за медицинской помощью, если мышечная боль носит постоянный характер или нарастает.
Не только боль в мышцах, но и любая боль является важным сигналом для организма. Различные стимулы могут вызвать боль, например, нагревание или охлаждение, давление или удар, а также электрическая стимуляция и химические вещества.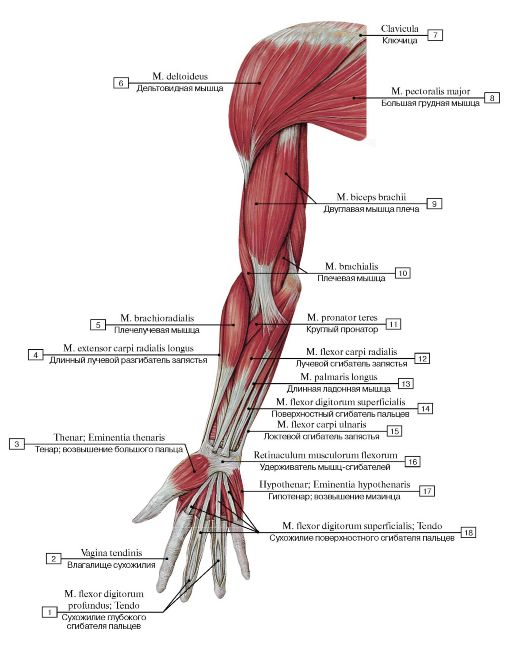 Так называемые болевые рецепторы отвечают за передачу этих стимулирующих ощущений. Болевые рецепторы -это свободные нервные окончания, которые располагаются как на поверхности в коже, так и в глубине — в мышцах, сухожилиях и связках, а также в различных органах. При стимуляции болевых рецепторов сигнал от них уходит в центральную нервную систему, где проходит анализ сигнала, и возникает ответная защитная реакция, которая направлена на предотвращения дальнейшего повреждения.
Так называемые болевые рецепторы отвечают за передачу этих стимулирующих ощущений. Болевые рецепторы -это свободные нервные окончания, которые располагаются как на поверхности в коже, так и в глубине — в мышцах, сухожилиях и связках, а также в различных органах. При стимуляции болевых рецепторов сигнал от них уходит в центральную нервную систему, где проходит анализ сигнала, и возникает ответная защитная реакция, которая направлена на предотвращения дальнейшего повреждения.
Симптомы
Боли в мышцах могут возникнуть наряду с другими симптомами, которые варьируют в зависимости от основного заболевания. Например, мышечные боли, которые обусловлены травмой, могут сопровождаться синяками и отеками в области травмы. Дополнительные симптомы, которые могут сопровождать мышечную боль включают в себя:
- Депрессию
- Понос
- Симптомы острого респираторного заболевания (лихорадка, озноб, боль в горле, усталость, головная боль, кашель)
- Нарушение концентрации внимания
- Потеря аппетита
- Мышечные судороги
- Онемение, покалывание или жжение (так называемые парестезии)
- Проблемы при ходьбе
- Нарушения сна
- Припухлость в месте повреждения
- Резкая потеря веса
- Рвота
Серьезные симптомы, которые могут указывать на опасное для жизни состояние
В некоторых случаях, мышечная боль может возникать в ассоциации с другими симптомами, которые могут указывать на серьезные или опасные для жизни состояния, такие как сердечный приступ (инфаркт) или менингит. Необходимо срочно обратиться к врачу, если, есть какие-либо из этих симптомов:
Необходимо срочно обратиться к врачу, если, есть какие-либо из этих симптомов:
- Изменения сознания или внимания, такие как потеря сознания или резкое нарушение памяти
- Изменения в психическом состоянии, например нарушение восприятия окружающего
- Боль в груди с иррадиацией в руку, плечо, шею или челюсть
- Затрудненное дыхание, одышка
- Неспособность двигаться в любой части тела
- Нарушение (потеря) зрения
- Отсутствие мочи
- Прогрессирующая слабость и онемение
- Судорожный припадок
- Ригидность затылочных мышц с высокой температурой
Причина болей
Скелетная мышечная боль, чаще всего, вызвана прямой травмой или травмой в результате растяжения мышц или надрыва мышц. Мышечное напряжение возникает в том случае, когда происходит повреждение нескольких мышечных волокон, в то время как при разрыве мышцы, происходит разрыв большого количества мышечных волокон.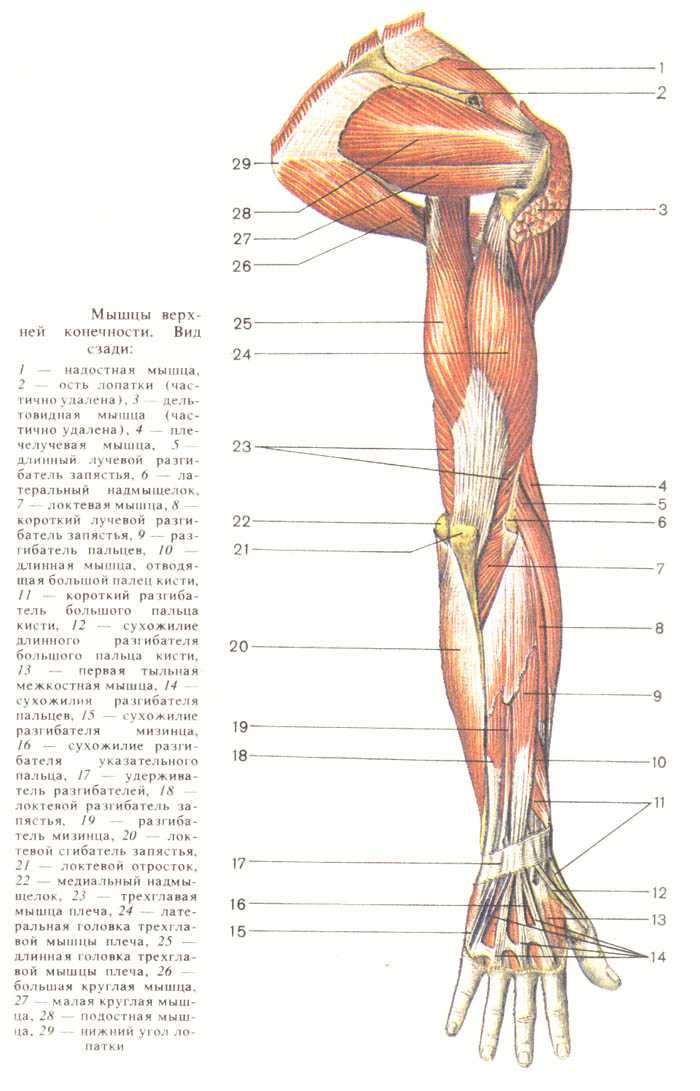 Разрыв (надрыв) сухожилия также может привести к появлению болей в мышцах. Мышцы и сухожилия имеют способность к регенерации, но при сильном разрыве мышцы или сухожилия требуется уже оперативное восстановление целостности поврежденных структур. Мышечные боли могут быть вызваны судорогами, возникающими вследствие перегрузок или ненормальной нервной импульсации, которая приводит к избыточному сокращению мышц. В некоторых случаях мышечные боли могут быть симптомом серьезных или угрожающих жизни состояний, таких как инфаркт, менингит, или рак.
Разрыв (надрыв) сухожилия также может привести к появлению болей в мышцах. Мышцы и сухожилия имеют способность к регенерации, но при сильном разрыве мышцы или сухожилия требуется уже оперативное восстановление целостности поврежденных структур. Мышечные боли могут быть вызваны судорогами, возникающими вследствие перегрузок или ненормальной нервной импульсации, которая приводит к избыточному сокращению мышц. В некоторых случаях мышечные боли могут быть симптомом серьезных или угрожающих жизни состояний, таких как инфаркт, менингит, или рак.
Травматические причины боли в мышцах
Мышечные боли могут быть связаны с любой травмой, включая:
- Удар тупым предметом
- Растяжение мышц или разрыв
- Чрезмерные или повторяющиеся движения
- Компрессия нерва (вследствие грыжи диска, спинального стеноза)
Нервно-мышечные заболевания и состояния
- Боковой амиотрофический склероз (БАС, болезнь Шарко) — тяжелое нервно-мышечное заболевание, которое вызывает мышечную слабость и приводит к инвалидности
- Травма головного или спинного мозга
- Дерматомиозит (состояние, характеризующееся воспалением мышц и кожной сыпью)
- Болезнь Лайма (воспалительное бактериальное заболевание, передающееся клещами)
- Рассеянный склероз (заболевание, поражающее головной и спинной мозг и вызывающее слабость, нарушение координации, равновесия и другие проблемы)
- Разрушение мышц (рабдомиолиз)
- Мышечные инфекции, такие как абсцесс
- Болезнь Паркинсона (заболевание головного мозга, приводящее к ухудшению движений и нарушению координации)
- Ревматическая полимиалгия (заболевание, характеризующееся мышечной болью и скованностью)
- Полимиозит (воспаление и слабость мышц)
- Инсульт
Другие возможные причины боли в мышцах
Мышечная боль может быть вызвана множеством других заболеваний и состояний, в том числе:
- Рак
- Депрессия
- Фибромиалгия
- Стенокардия или инфаркт миокарда
- Гипотиреоз
- Грипп или другие респираторные заболевания
- Почечная недостаточность
- Электролитные нарушения (нарушения уровня калия или кальция в крови).

- Беременность
- Системная красная волчанка
- Дефицит Витамин В12 или витамина D
Лекарства и вещества, которые могут вызывать боль в мышцах, включают в себя:
- Ингибиторы АПФ (применяются для снижения кровяного давления)
- Кокаин
- Статины (препараты для снижения уровня холестерина)
Вопросы, которые помогают выяснить причину болей в мышцах, включают:
- Есть ли другие симптомы, такие как боль в горле или лихорадка?
- Вы чувствуете боль в одной конкретной области или во всем теле?
- Как долго длится это состояние?
- В каких частях тела локализуются боли?
- Что уменьшает боль или увеличивает боль?
- Какие лекарства принимаются сейчас или принимались недавно
Потенциальные осложнения мышечных болей
Осложнения, связанные с мышечной болью, зависят от основного заболевания или состояния.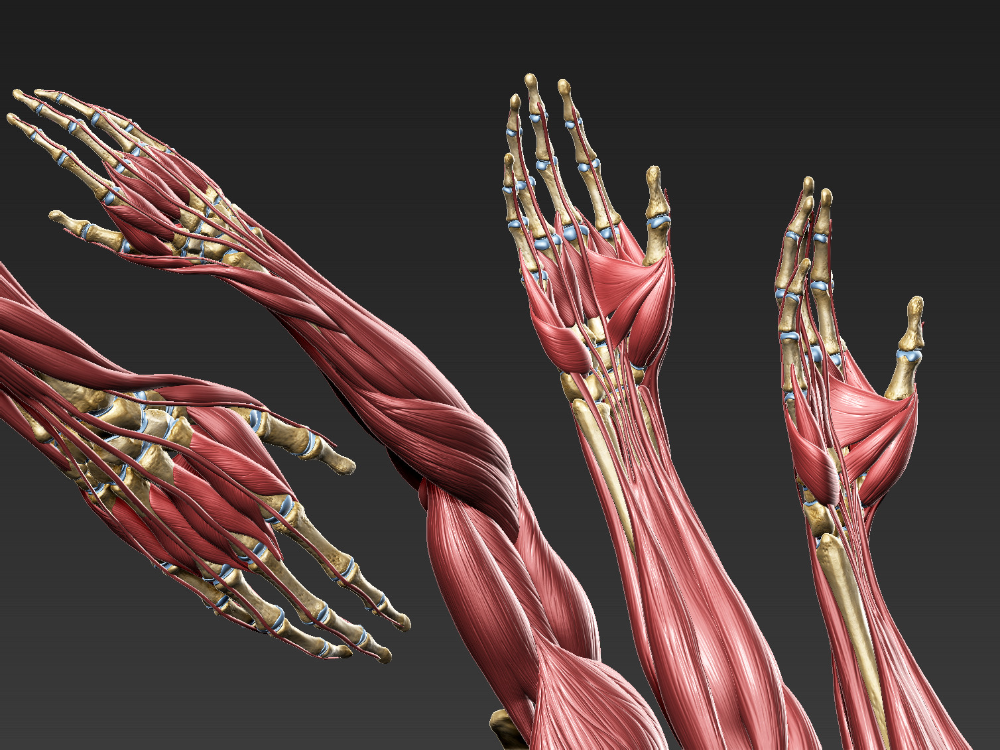 Например, мышечная боль, связанная с фибромиалгией или дегенеративным заболеванием, может привести к снижению двигательной активности и связанных с этим осложнений. Многие скелетные мышечные боли, тем не менее, хорошо поддаются лечению. Однако если боль в мышцах длительная и связана с системным заболеванием, то это может привести к следующим осложнениям, включая такие как:
Например, мышечная боль, связанная с фибромиалгией или дегенеративным заболеванием, может привести к снижению двигательной активности и связанных с этим осложнений. Многие скелетные мышечные боли, тем не менее, хорошо поддаются лечению. Однако если боль в мышцах длительная и связана с системным заболеванием, то это может привести к следующим осложнениям, включая такие как:
- Хроническая боль
- Неподвижность и связанные с ним осложнения (такие как пролежни и тромбообразование)
- Стойкая боль, резистентная к лечению
- Атрофия мышц
- Контрактура мышц
- Стойкое повреждение мышц или нервов (чаще всего из-за компрессии нерва), включая паралич.
- Снижение качества жизни
Диагностика
Диагностика мышечной боли (миалгии), прежде всего, основана на истории заболевания и симптоматике. Большинство болей мышц связаны с напряжением мышц (например, вследствие неправильной позы или малоподвижного образа жизни) или травмами (например, растяжения, ушибы или болезненность мышц при занятиях спортом).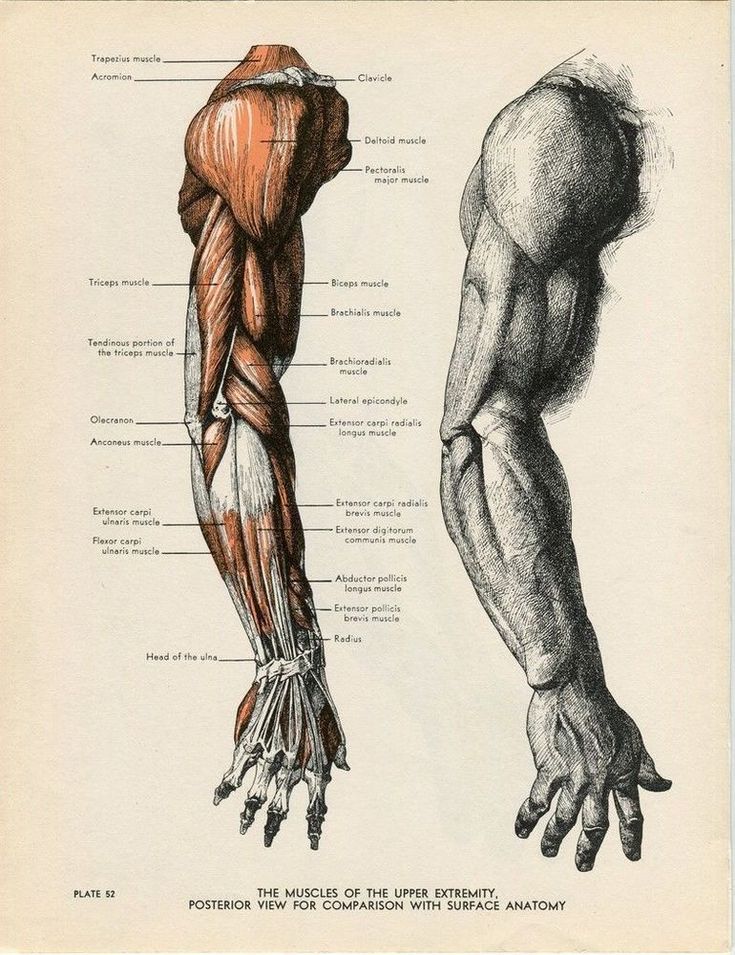 Инструментальные методы исследования, такие как УЗИ или рентген, КТ, МРТ, помогают подтвердить, или дифференцировать причину болей в мышцах.
Инструментальные методы исследования, такие как УЗИ или рентген, КТ, МРТ, помогают подтвердить, или дифференцировать причину болей в мышцах.
История болезни (анамнез).
Врача будет интересовать тип болей, локализация болей и интенсивность мышечных болей. Эта информация может быть ключевой для выяснения причин болей в ногах. Очень важна информация о наличии травм мышц, наличие синяков, факторов, которые приводят к усилению или снижению болей в мышцах или же боли носят стойкий характер, например при грыже диска, время появление болей (днем или ночью).
Осмотр. Осмотр врача позволяет определить наличие болевых участков, наличие участков изменения цвета кожи, объем движений в мышцах или суставах, мышечную силу, наличие локальной болезненности в области сухожилий или определение триггерных точек (например, при фибромиалгии). Кроме того, важное значение имеет рефлекторная активность, чувствительность и другие неврологические тесты, что позволяет обнаружить наличие неврологических нарушений.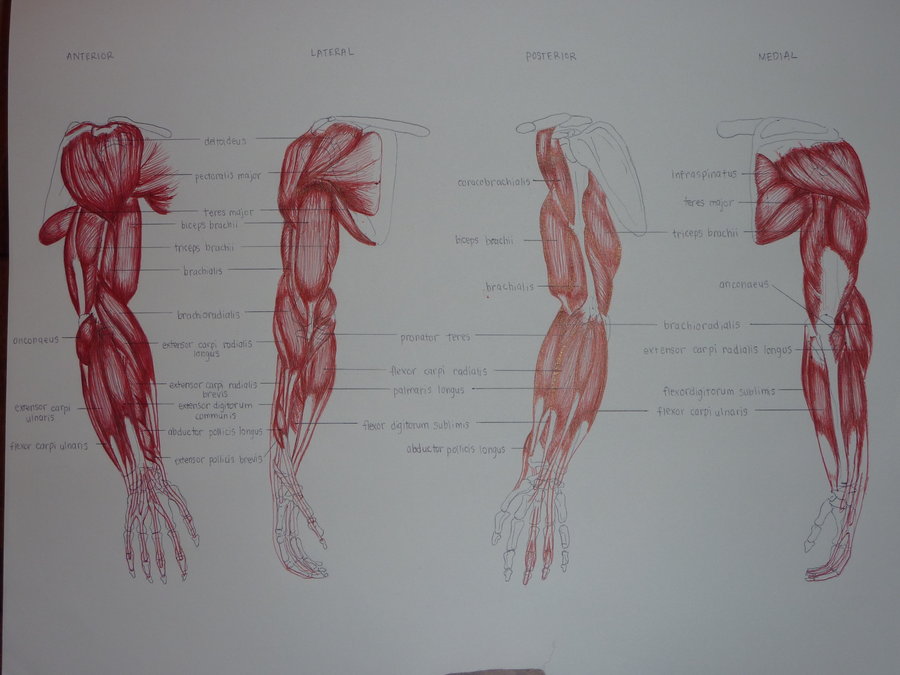 Время появления болей в мышцах также актуально, как, например, при остеопорозе или болезни Бехтерева. Злоупотребление алкоголем или наркотиками может быть возможной причиной болей в мышцах и информация об этом имеет значение для выяснения причин болей в мышцах. Некоторые медикаменты также могут иметь побочное действие боли в мышцах.
Время появления болей в мышцах также актуально, как, например, при остеопорозе или болезни Бехтерева. Злоупотребление алкоголем или наркотиками может быть возможной причиной болей в мышцах и информация об этом имеет значение для выяснения причин болей в мышцах. Некоторые медикаменты также могут иметь побочное действие боли в мышцах.
Лабораторные методы исследования.
Анализы крови позволяют определить наличие воспалительного процесса или инфекций, аутоиммунных процессов; биохимические анализы позволяют определить нарушения функций внутренних органов (например, печени или почек).
Ультразвуковое исследование (УЗИ). Этот метод исследования позволяет визуализировать наличие воспаления мышц (миозит), разрывы мышц, сухожилий.
Такие методы исследования, как КТ или МРТ необходимы для визуализации проблем в глубоких мышцах, где УЗИ исследование малоинформативно или же при необходимости визуализации неврологических состояний или травматических повреждений. Электрофизиологические методы исследования (ЭМГ или ЭНМГ) позволяют определить наличие воспалительных или дегенеративных заболеваний мышц или нарушение проводимости по нервам вследствие компрессии нервных корешков или других неврологических заболеваний.
Биопсия мышц, как правило, применяется в качестве последнего шага для диагностики мышечных заболеваний, и только в том случае, если есть четкие признаки таких заболеваний.
Лечение
Лечение мышечной боли зависит от причины появления этого симптома. Поэтому, самым важным фактором, определяющим тактику лечения, является постановка точного диагноза. Например, если боли в мышцах обусловлены приемом определенных препаратов, то в таких случаях бывает достаточно прекратить прием этих лекарств или заменить их на другие медикаменты. Медикаментозное лечение при болях в мышцах может включать как препараты НПВС или анальгетики, так и даже опиаты.
Острая боль в мышцах
При острых мышечных болях, возникших после травмы, необходимо обеспечение покоя и разгрузка, в некоторых случаях иммобилизация. Кроме того, хороший эффект в таких случаях дает местное охлаждение с помощью льда, обернутого в полотенце, что позволяет уменьшить отек, воспаление, боль. Кроме того, необходимо прекратить нагрузки, которые привели к мышечной боли. Для лечения мышечных травм требуется достаточно много времени, так как раннее восстановление обычных нагрузок может привести к хронизации болевого синдрома и избыточному рубцеванию мышечной ткани, а в тяжелых случаях к развитию оссифицирующего миозита.
Для лечения мышечных травм требуется достаточно много времени, так как раннее восстановление обычных нагрузок может привести к хронизации болевого синдрома и избыточному рубцеванию мышечной ткани, а в тяжелых случаях к развитию оссифицирующего миозита.
Хронические боли в мышцах
Лечение хронических болей может включать в себя применение тепловых процедур, а также других методов лечения, таких как:
- Иглоукалывание и точечный массаж
- Электротерапия (терапия через электричество)
- Электромиостимуляция
- Физиотерапия
- ЛФК
- Мануальная терапия
Систематические упражнения (ЛФК) особенно актуальны, когда причиной хронических болей являются дегенеративные заболевания позвоночника, такие как остеохондроз, спондилез, грыжа диска.
Хирургические методы лечения применяются при тяжелых травматических повреждениях мышц или при наличии компрессии нервных корешков.
Профилактика мышечных болей заключается в следующих правилах: ведение здорового образа жизни, достаточная физическая нагрузка, сбалансированное питание, правильная эргономика рабочего места, исключение злоупотребления алкоголем, курения.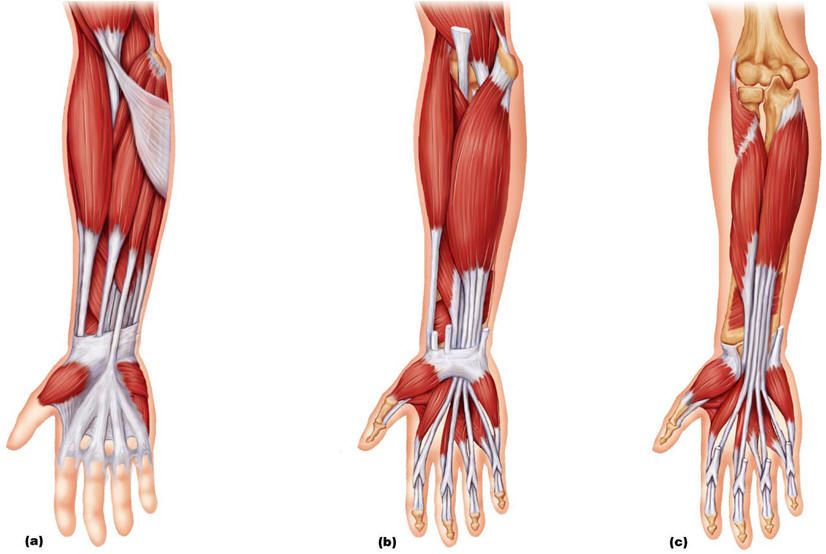
Разрыв (повреждение) вращательной манжеты плечевого сустава
Большие нагрузки на плечо могут стать причиной различных повреждений и дегенеративных изменений. При неоднократных нагрузках на сустав плеча теряется его стабильность, и возникают проблемы с работоспособностью. Более серьезной проблемой является частичный или полный разрыв вращательной манжеты сустава. Такая травма требует срочного врачебного вмешательства и, зачастую, оперативного лечения.
Плечевой сустав – один из наиболее подвижных суставов в теле человека. Строение данного сустава дает возможность осуществлять в большом диапазоне различные движения верхними конечностями: вращательные, сгибательные, отводящие, разгибательные и приводящие действия.
Описание заболевания
Вращательная манжета плеча – передняя наружная часть капсулы плечевого сустава. Она объединяет в себе сухожилия надостной, подостной, малой круглой мышц. Несмотря на различие выполняемых ими функций, такое анатомически близкое место фиксации мышц позволило травматологам идентифицировать их в общую группу (вращательную манжету плеча).
Повреждением вращательной манжеты можно считать разрыв одного или группы сухожилий, входящих в ее состав. Чаще всего это вызвано травмой, вывихом или предшествовавшим хроническим воспалительным процессом.
Что вызывает повреждение вращательной манжеты плечевого сустава?
Как уже было сказано выше, самой частой причиной повреждения вращательной манжеты является травма. Чаще всего разрывы возникают у лиц преклонного возраста, однако у молодых людей разрыв тоже может произойти вследствие серьезных повреждений, таких, как перелом части плечевой кости или вывихи.
-
Довольно распространенная причина повреждения вращательной манжеты – постоянная травматизация сухожилий, имеющая хронический характер. В основном, это относится к людям, профессиональная деятельность которых связана с тяжелым физическим трудом. Напряжение и сильная нагрузка на суставы, сопровождающиеся многократными двигательными операциями, приводит к хроническому воспалению и боли.
-
Самопроизвольному разрыву или повреждению сухожилий, как правило, предшествует период дегенеративно-дистрофических изменений. Недостаток кровоснабжения – основная причина дегенерации тканей или тендопатии. К другой возможной причине развития дегенерации многие врачи относят и генетическую предрасположенность. -
Еще одной причиной может являться индивидуальная анатомия. Иногда недостаточное пространство между головкой плечевой кости и кончиком лопаточной кости приводит к постоянному трению и травмированию сухожилий вращательной манжеты. Помимо этого, анатомически обусловленным является крючкообразная форма акромиального отростка и наличие на кончике лопаточной кости добавочной кости, повреждающей сухожилия.
Симптомы разрыва вращательной манжеты
Разрыв всегда сопровождается резким приступом боли, локализованной в области плечевого сустава и вокруг него. Боль нередко иррадиирует в кисть, шею и предплечья. Характерным симптомом является усиление боли при попытке совершить определенное движение рукой, например, поднять ее или отвести в бок. В некоторых случаях пациенты и вовсе лишены возможностью двигать рукой. Индивидуальность симптомов и степень их выраженности зависит от того, полным или частичным был разрыв вращательной манжеты. Пациенты также очень часто жалуются на невозможность спать на стороне, где поврежден сустав.
Боль нередко иррадиирует в кисть, шею и предплечья. Характерным симптомом является усиление боли при попытке совершить определенное движение рукой, например, поднять ее или отвести в бок. В некоторых случаях пациенты и вовсе лишены возможностью двигать рукой. Индивидуальность симптомов и степень их выраженности зависит от того, полным или частичным был разрыв вращательной манжеты. Пациенты также очень часто жалуются на невозможность спать на стороне, где поврежден сустав.
Место, где локализован центр боли, напрямую зависит от места нахождения поврежденного сухожилия. Самым частым в клинической практике является разрыв сухожилия надостной мышцы. Диагностировать такой случай можно, попросив пациента отвести руку в бок. Если мы имеем дело именно с таким повреждением, больной не сможет выполнить данное задание. Если же, отведение руки возможно, но ощущается ярко-выраженная боль, вероятнее всего, что сухожилие порвано не полностью, а лишь сильно повреждено.
Диагностика повреждений вращательной манжеты ключевого сустава
Для того, чтобы поставить верный диагноз врач проводит комплекс мер по установлению клинической картины.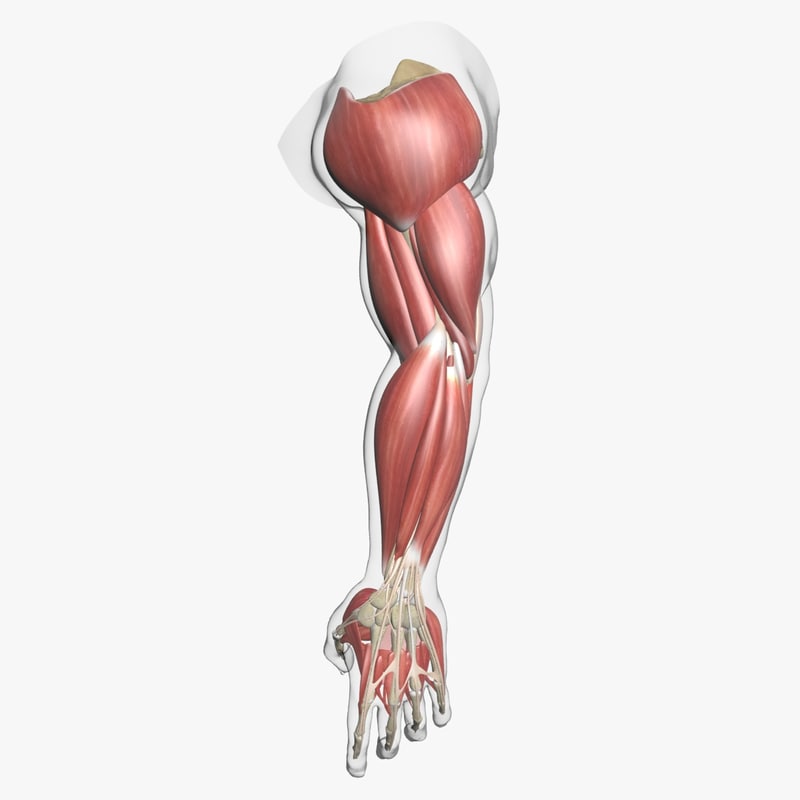
-
Первым методом является опрос больного: врачу необходимо установить обстоятельства, при которых появилась боль, установить, как давно пациент испытывал неприятные ощущения в данной области и расспросить о характере профессиональной деятельности. -
Затем необходим тщательный осмотр с применением специфических тестов. Таким образом определяется уровень, степень выраженности болевого синдрома, степень слабости двигательных функция и состояние прилегающих мышц. Обычно, полный разрыв имеет ряд ярко-выраженных симптомов, поэтому диагностировать его удается без труда.
Ниже приведено несколько диагностических тестов, помогающих врачу разобраться с характером повреждений плечевого сустава.
Болезненная дуга Доуборна
Рука пассивно и активно отводится от начального положения вдоль туловища.
Оценка. Боль, появляющаяся при отведении между 70° и 120°, является симптомом повреждения сухожилия надостной мышцы, которое подвергается компрессии между большим бугорком плечевой кости и акромиальным отростком в этой фазе движения («подакромиальный импиджмент»).
Тест отведения рук из нулевого положения
Пациент стоит с опущенными и расслабленными руками. Врач охватывает дистальную треть каждого предплечья пациента своими руками. Пациент пытается развести руки, в то время как врач оказывает сопротивление.
Оценка. Отведение руки осуществляют надостная и дельтовидная мышцы. Боль и особенно слабость в процессе отведения и девиации руки убедительно подтверждают разрыв ротаторной манжеты.
Эксцентричное расположение головки плеча в виде ее верхнего смещения при разрыве ротаторной манжеты возникает из-за дисбаланса мышц, окружающих плечевой сустав. Частичные разрывы, которые могут быть функционально компенсированы, в меньшей степени нарушают функцию при одинаковой выраженности болевых ощущений. Для полных разрывов неизменно характерны слабость и потеря функции.
Тест надостной мышцы Jobe
Этот тест может выполняться в положении пациента стоя или сидя. При разогнутом предплечье рука пациента устанавливается в положении отведения 90°, 30° горизонтального сгибания и во внутренней ротации. Врач оказывает сопротивление этому движению путем давления на проксимальный отдел плеча.
При разогнутом предплечье рука пациента устанавливается в положении отведения 90°, 30° горизонтального сгибания и во внутренней ротации. Врач оказывает сопротивление этому движению путем давления на проксимальный отдел плеча.
Оценка. Если этот тест вызывает значительную боль и пациент не может самостоятельно удерживать отведенную на 90° руку против силы тяжести, это называется положительным симптомом падающей руки. Верхние порции ротаторной манжеты (надостной) оцениваются преимущественно в положении внутренней ротации (первый палец смотрит вниз), а состояние передней порции манжеты — в положении наружной ротации.
Тест падающей руки (симптом падающего флажка, шахматных часов)
Пациент сидит, врач пассивно отводит разогнутую руку пациента приблизительно на 120°. Пациента просят самостоятельно удерживать руку в таком положении, а затем постепенно ее опустить.
Оценка. Невозможность удержания руки в этой позиции с или без боли, или резкое падение руки подтверждают повреждение ротаторной манжеты. Наиболее частой причиной является дефект надостной мышцы. При псевдопараличе пациент самостоятельно не может поднять поврежденную руку. Это основной симптом, подтверждающий патологию ротаторной манжеты.
Наиболее частой причиной является дефект надостной мышцы. При псевдопараличе пациент самостоятельно не может поднять поврежденную руку. Это основной симптом, подтверждающий патологию ротаторной манжеты.
Тест отведения в наружной ротации на разрыв сухожилия подостной мышцы
Рука пациента устанавливается в положении отведения 90° и сгибания 30°. В этом положении исключается действие дельтовидной мышцы как наружного ротатора. Затем пациенту предлагают начать наружную ротацию, чему препятствует врач.
Оценка. Уменьшение активной наружной ротации в отведенном положении руки характерно для клинически значимого повреждения сухожилия подостной мышцы.
Далее в обязательном порядке пациент получает направление на рентген. С помощью рентгенографического исследования врач получает картину, типичную для того или иного случая. К сожалению, именно разрыв не определяется четко, на него могут указать лишь ряд косвенных признаков.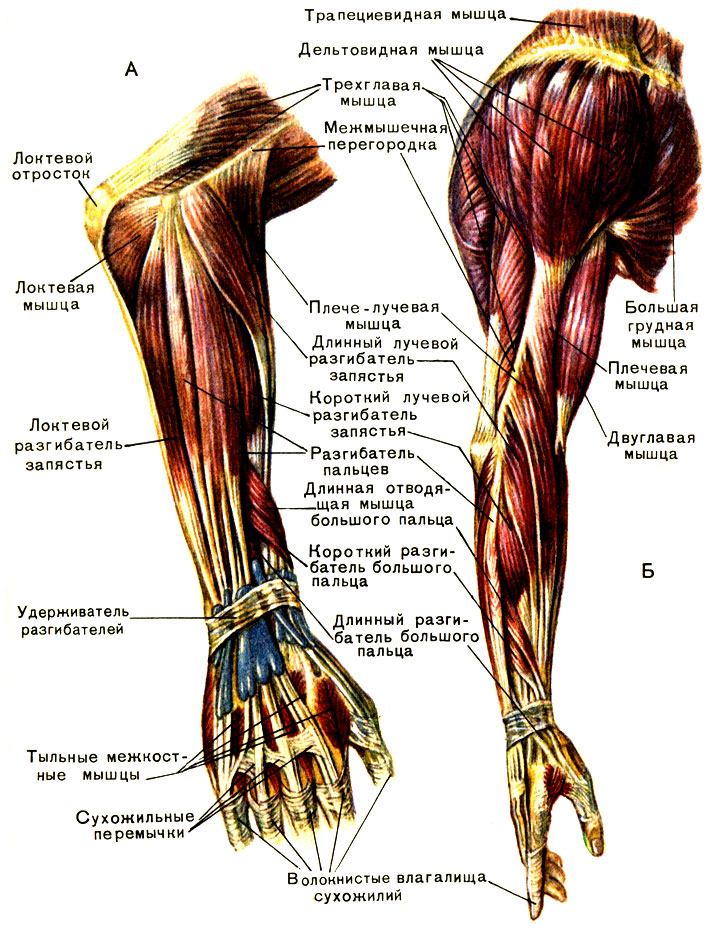 Самым информативным методом диагностики на сегодняшний день является магнитно-резонансная томография. С ее помощью можно визуализировать сухожилия, мышцы и связки плечевого сустава. Данный метод предоставляет наиболее четкую и яркую картину состояния мягких тканей пациента.
Самым информативным методом диагностики на сегодняшний день является магнитно-резонансная томография. С ее помощью можно визуализировать сухожилия, мышцы и связки плечевого сустава. Данный метод предоставляет наиболее четкую и яркую картину состояния мягких тканей пациента.
Методы лечения разрыва вращательной манжеты
Самым первым действием врача станут меры по облегчению боли: обычно, это противовоспалительные обезболивающие препараты и мази. Рекомендуется полный покой травмированной руки и фиксация с помощью наложения повязки или отводящей шины. Убрать отек поможет наложение холода, например пакета со льдом.
Хирургическое лечение
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.

- 1.
Джавед О, Мальдонадо К.А., Ашмян Р. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 31 июля 2021 г.
 Анатомия, плечо и верхняя конечность, мышцы. [PubMed: 29494017]
Анатомия, плечо и верхняя конечность, мышцы. [PubMed: 29494017]- 2.
de la Garza O, Lierse W, Steiner D. Анатомическое исследование кровоснабжения плечевой области человека. Акта Анат (Базель). 1992;145(4):412-5. [PubMed: 10457786]
- 3.
Cuadrado GA, де Андраде MFC, Akamatsu FE, Jacomo AL. Отток лимфы от верхней конечности и области молочной железы к подмышечной впадине: анатомическое исследование у мертворожденных. Лечение рака молочной железы. 2018 июнь; 169(2):251-256. [PubMed: 29380209]
- 4.
Оквумабуа Э., Томпсон Дж. Х. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 28 июля 2021 г. Анатомия, плечо и верхняя конечность, нервы. [В паблике: 30252312]
- 5.
Becker RE, Manna B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 31 июля 2021 г. Анатомия, плечо и верхняя конечность, локтевой нерв. [PubMed: 29763067]
- 6.

Илайперума И., Улувития С.М., Нанаяккара Б.Г., Палахепития К.Н. Повторное посещение плечевой мышцы: морфология, морфометрия, гендерное разнообразие и иннервация. Сур Радиол Анат. 2019 Апрель; 41 (4): 393-400. [PubMed: 30820647]
- 7.
Lee W, Park JY, Chun YM. Оперативное лечение двухэтапного хирургического перелома шейки плечевой кости: интрамедуллярный стержень в сравнении с блокирующей компрессионной пластиной с учетом технических аспектов. J Ортопедическая травма. 2017 сен; 31 (9): e270-e274. [PubMed: 28622154]
- 8.
Мостафа Э., Имонуго О., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 11 августа 2021 г. Анатомия, плечо и верхняя конечность, плечевая кость. [PubMed: 30521242]
- 9.
Ibrahim M, Kartus JT, Steigen SE, Olsen R, Meknas K. Больше дегенерации сухожилий у пациентов с остеоартритом плечевого сустава. Knee Surg Sports Traumatol Artrosc. 2019 янв; 27 (1): 267-275.
 [PubMed: 30284007]
[PubMed: 30284007]- 10.
Jaryal A, Vikrant S, Thakur P. Ишемическая контрактура Volkmann: необычное осложнение артериовенозной фистулы. Гемодиал Инт. 2017 янв;21(1):E1-E3. [PubMed: 27329788]
- 11.
Bunday KL, Perez MA. Нарушение перекрестного облегчения корково-спинномозгового пути после травмы шейного отдела спинного мозга. J Нейрофизиол. 2012 май;107(10):2901-11. [Бесплатная статья PMC: PMC3774586] [PubMed: 22357796]
- 12.
Chiou SY, Strutton PH, Perez MA. Перекрестная корково-спинномозговая фасилитация между мышцами руки и туловища у человека. J Нейрофизиол. 2018 01 ноября; 120 (5): 2595-2602. [Бесплатная статья PMC: PMC6295538] [PubMed: 29847230]
- 13.
Zabihhosseinian M, Holmes MW, Howarth S, Ferguson B, Murphy B. Усталость шейных мышц по-разному изменяет подколенную и плечевую кинематику шеи при подъеме плечевой кости участников с болью по сравнению со здоровым контролем.
 J Электромиогр Кинезиол. 2017 апр;33:73-82. [В паблике: 28226297]
J Электромиогр Кинезиол. 2017 апр;33:73-82. [В паблике: 28226297]- 14.
Bordoni B, Marelli F, Morabito B, Castagna R. Боль в груди у пациентов с ХОБЛ: тонкое молчание фасции. Int J Chron Obstruct Pulmon Dis. 2018;13:1157-1165. [Бесплатная статья PMC: PMC5
0] [PubMed: 29695899]
- 15.
Bordoni B, Bordoni G. Размышления об остеопатическом лечении фасций периферической нервной системы. Джей Боль Рез. 2015;8:735-40. [Бесплатная статья PMC: PMC4634830] [PubMed: 26586962]
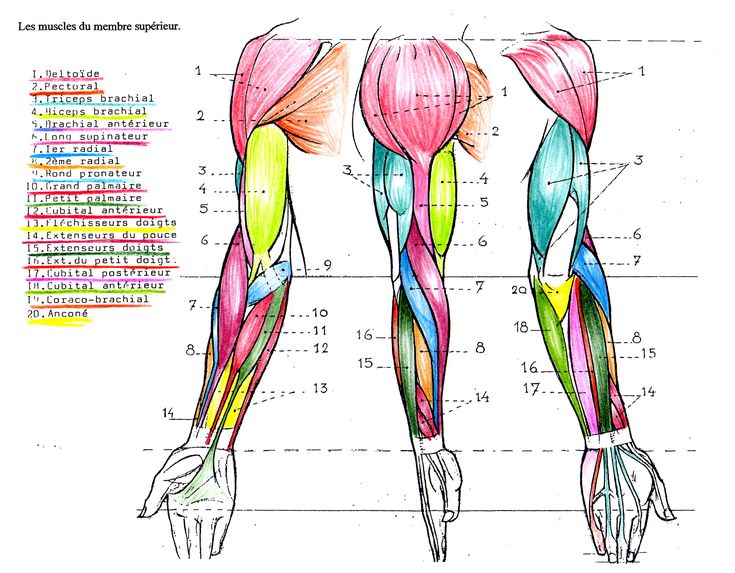
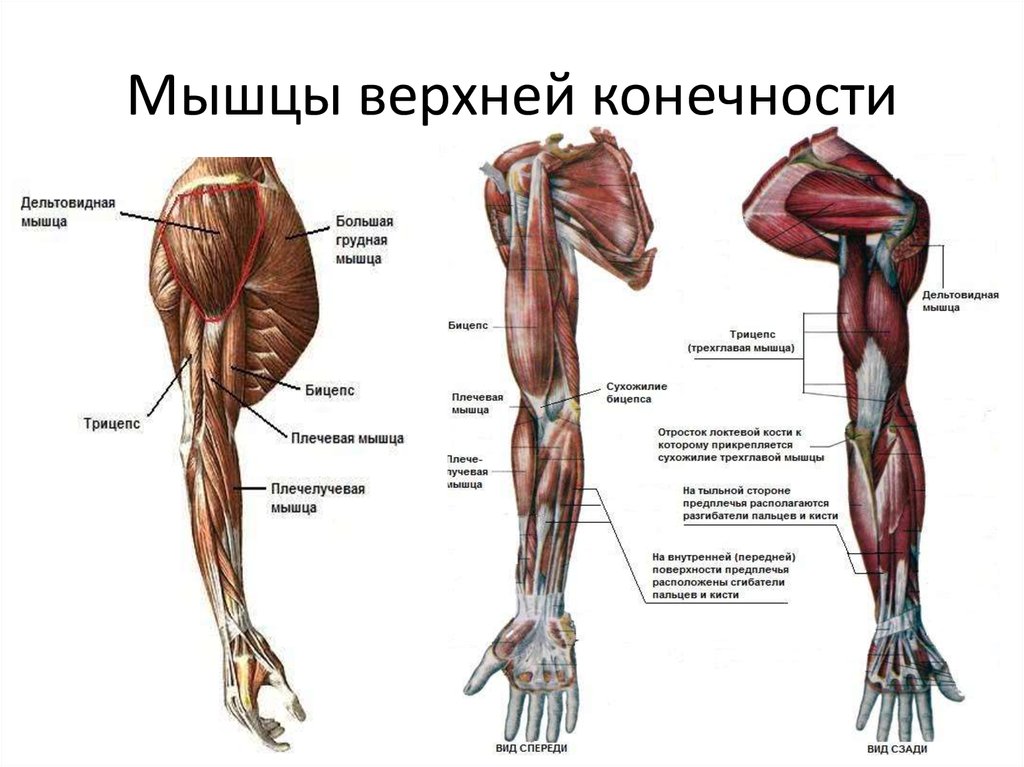
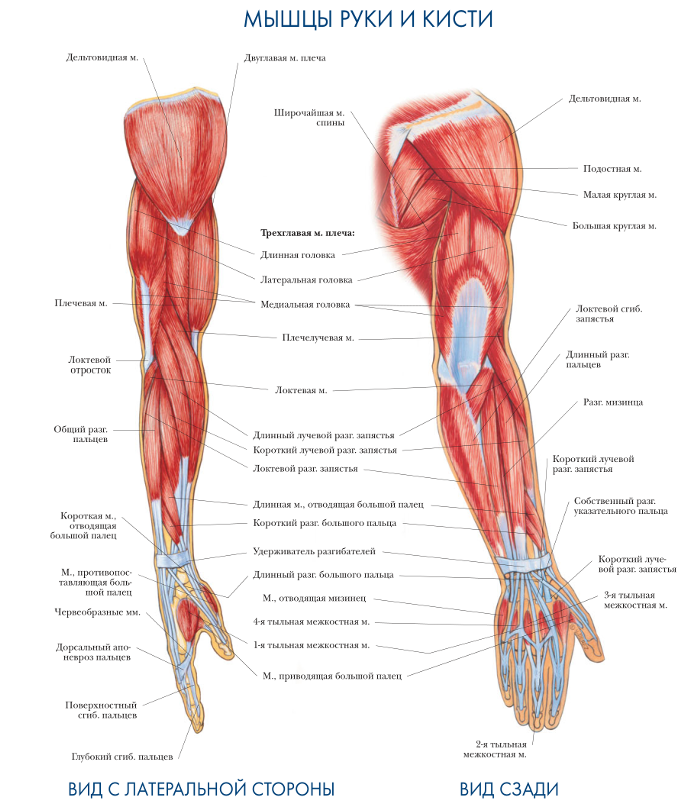
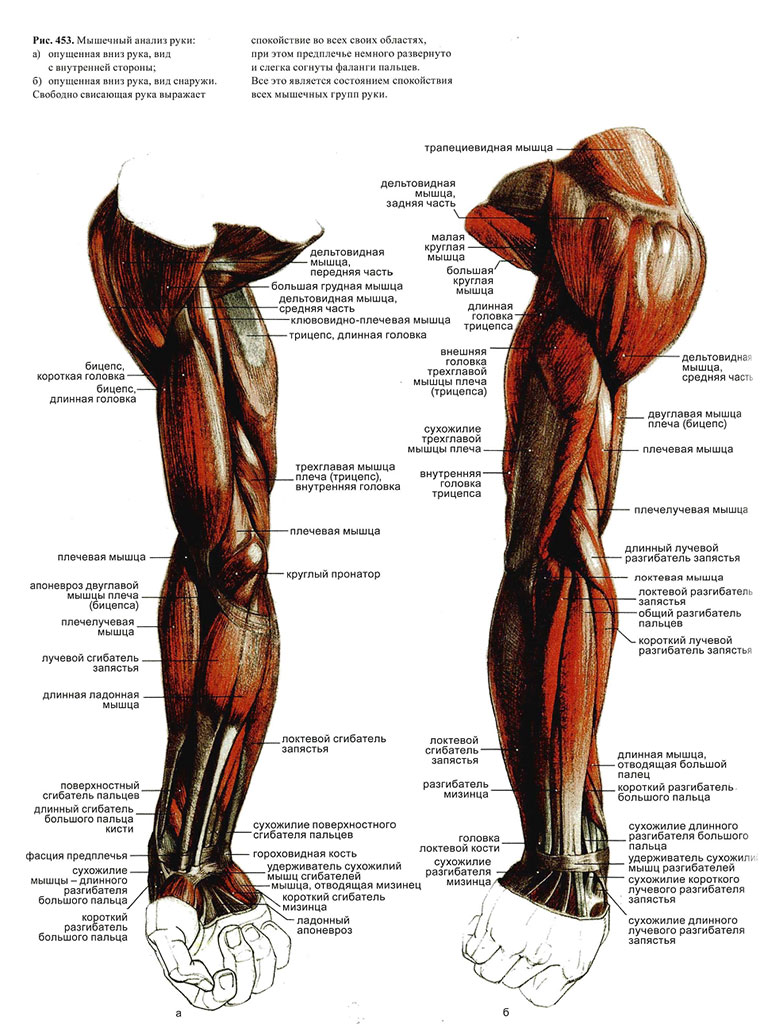
- Сгибание : Это происходит, когда две мышцы сближаются, например, при движении руки вверх к плечу.
- Расширение : Это происходит при увеличении расстояния между двумя частями тела, например, при перемещении руки вниз, чтобы выпрямить локоть.
- Приведение: Это происходит при перемещении части тела к центральной линии тела. Пример приведения включает в себя перемещение правой руки, когда она находится ладонью вверх, влево или к центру тела.
- Похищение : Это происходит при перемещении части тела от центральной линии тела, например, при перемещении правой руки, когда она находится ладонью вверх, вправо или в сторону от тела.

- Пронация : Это включает в себя поворот предплечья так, чтобы ладонь и предплечье были обращены вниз.
- Супинация : Человек супинирует руку при повороте предплечья так, чтобы ладонь и предплечье были обращены вверх.
- Передние мышцы направлены к передней части тела.
- Задние мышцы направлены к задней части тела.
- Боковой мышцы расположены по бокам тела или в стороне от средней линии данной области.
- Медиальные мышцы направлены к середине тела или средней линии данной области.
- Двуглавая мышца плеча : Двуглавая мышца плеча, или просто двуглавая мышца, представляет собой двуглавую мышцу, расположенную на передней стороне плечевой кости. Он не соединяется с самой плечевой костью. Две головки мышцы начинаются спереди и сзади от лопатки (лопатки) и соединяются вместе в передней части локтя. Бицепс обеспечивает сгибание, приведение и отведение плеча. Это также позволяет супинацию предплечья.
- Брахиалис : Плечевая мышца лежит под бицепсом. Он начинается у плечевой кости и прикрепляется к локтевой кости, одной из двух длинных костей предплечья. Это помогает закрепить и согнуть предплечье.

- Coracobrachialis : Эта мышца находится в верхней передней части руки около плеча. Она начинается в лопатке и распространяется на стержень плечевой кости. Coracobrachialis обеспечивает сгибание в плечевом суставе и приведение в плече. Это также помогает стабилизировать плечевую кость.
- Трехглавая мышца плеча : Обычно называемая трехглавой, эта мышца проходит на задней стороне плечевой кости. Это большая толстая мышца, которая может иметь вид подковы и включает три головки: длинную, латеральную и медиальную. Эти головки проходят вниз по кости и встречаются в одном сухожилии на предплечье. Трехглавая мышца позволяет руке разгибаться в локтевом суставе. Он также играет роль в стабилизации плеча.
- Круглый пронатор : Эта мышца помогает вращать предплечье. Она прикрепляется к средней части лучевой кости, другой длинной кости предплечья.
- Лучевой сгибатель запястья : Эта мышца сгибает и отводит кисть и запястье. Он прикрепляется ко второй пястной кости. Пястные кости — это пять костей на ладони.
- Локтевой сгибатель запястья : Эта мышца сгибает и приводит запястье и кисть.
 Он прикрепляется к пятой пястной кости.
Он прикрепляется к пятой пястной кости. - Длинная ладонная мышца : Это вспомогательная мышца, помогающая сгибать запястье. Он проходит от плечевой кости к руке. У некоторых людей он может полностью отсутствовать.
- Поверхностный сгибатель пальцев : Это самая большая мышца в переднем отделе и единственная мышца в этом слое. Он прикрепляется к основанию руки и позволяет людям сгибать пальцы. Одни люди относят эту мышцу к части поверхностного слоя, другие относят эту мышцу к самостоятельному среднему, или промежуточному слою.
- Глубокий сгибатель пальцев : Эта мышца помогает сгибать пальцы. Он начинается у локтевой кости, проходит через запястный канал и прикрепляется к основанию кисти. Кистевой туннель представляет собой узкий проход в запястье.
- Длинный сгибатель большого пальца : Эта мышца помогает сгибать большой палец.
 Она начинается на передней части лучевой кости и прикрепляется к основанию большого пальца.
Она начинается на передней части лучевой кости и прикрепляется к основанию большого пальца. - Квадратный пронатор : Эта мышца обеспечивает пронацию предплечья. Он начинается на локтевой кости и проходит к внешней стороне лучевой кости. Его структура помогает связать две кости вместе.
- Плечелучевая мышца : Эта мышца обеспечивает сгибание предплечья в локтевом суставе. Он крепится к запястью.
- Длинный лучевой разгибатель запястья : Эта мышца помогает разгибать и отводить кисть и запястье. Он прикрепляется к костям руки.
- Короткий лучевой разгибатель запястья : Эта мышца помогает разгибать и отводить кисть и запястье. Он прикрепляется к костям руки.
- Extensor digitorum : Эта мышца позволяет разгибать внешние пальцы.
 Он расщепляется и прикрепляется к костям у основания пальцев.
Он расщепляется и прикрепляется к костям у основания пальцев. - Локтевой разгибатель запястья : Эта мышца разгибает и приводит кисть в лучезапястном суставе. Он прикрепляется к основанию пятого пальца.
- Минимальный разгибатель пальцев : Эта мышца обеспечивает разгибание внешних пальцев. Он прикрепляется к основанию пятого пальца.
- Anconeus : Anconeus — это небольшая мышца, которую некоторые люди считают продолжением трицепса и, следовательно, мышцей плеча, а не мышцей предплечья. Это помогает разгибать локтевой сустав и сохранять стабильность локтя.
- Супинатор : Эта мышца обеспечивает супинацию предплечья. Он начинается на плечевой кости и огибает руку, чтобы соединиться с лучевой костью.
- Длинная приводящая мышца большого пальца : Эта мышца отводит большой палец. Он начинается в локтевой кости и прикрепляется к первому пальцу и запястью.

- Длинный разгибатель большого пальца : Эта мышца разгибает большой палец. Начинается в локтевой кости и прикрепляется к фаланге большого пальца.
- Короткий разгибатель большого пальца : Эта мышца начинается в лучевой кости и прикрепляется к большому пальцу и разгибает его.
- Extensor indicis : Эта мышца начинается в локтевой кости, прикрепляется к указательному пальцу и разгибает его.
- Штаммы : Напряженные мышцы относятся к мышцам, которые человек переработал или растянул слишком сильно. Деформации могут возникать из-за чрезмерного использования или травмы в этой области.
- Слезы : Люди могут рассматривать слезы как более тяжелые версии растяжений связок и могут возникать из-за травмы, при которой разрываются мышечные ткани.
- Компрессия нерва : Компрессия в этой области из-за давления со стороны других структур в руке может вызвать защемление нерва, что может вызвать ряд симптомов, таких как боль и покалывание.

Полный разрыв манжеты не сможет срастись самостоятельно, а потому требуется незамедлительное оперативное вмешательство, дабы не утратить двигательную функцию сустава. В данном случае важно произвести операцию как можно раньше, потому как застарелая травма приводит к укорачиванию мышцы и невозможности растягивания ее до исходной длины. В таких случаях весьма сложно вернуть сухожилие на место и потребует от хирурга немало усилий. Оптимальный период исполнения операции – несколько месяцев с момента разрыва.
В таких случаях весьма сложно вернуть сухожилие на место и потребует от хирурга немало усилий. Оптимальный период исполнения операции – несколько месяцев с момента разрыва.
В процессе хирургического вмешательства поврежденное сухожилие натягивают, прикрепляя его к месту исходного положения, а также подшивают, если это необходимо. Все безжизненные ткани, подвергшиеся дегенерации удаляют, чтобы сухожилие лучше приросло к месту искусственного присоединения. Для прикрепления сухожилия в основном используются якорные фиксаторы. Якорь вкручивается в тот участок кости, куда впоследствии будет подсоединены мягкие ткани. Нити, прикрепленные к якорю, пропускают через вращательную манжету и подтягиваются к кости с помощью узловых швов. Таким образом, швы удерживают ткани до полного срастания мест разрыва. Операция по восстановлению функций вращательной манжеты можно назвать довольно сложной, и она выполняется путем разреза.
Артроскопическое лечение
Артроскопия – наиболее прогрессивный метод оперативного лечения разрыва вращательной манжеты. Выполняется без разреза путем создания специального прокола диаметром 1-2 сантиметра. Через полость прокола в сустав вводят камеру – артроскоп, благодаря чему хирург видит четкую картину внутреннего пространства сустава. Изображение, получаемое с поверхности артроскопа, транслируется на экран, глядя на который хирург проводит все необходимые манипуляции и одновременно контролирует их.
Выполняется без разреза путем создания специального прокола диаметром 1-2 сантиметра. Через полость прокола в сустав вводят камеру – артроскоп, благодаря чему хирург видит четкую картину внутреннего пространства сустава. Изображение, получаемое с поверхности артроскопа, транслируется на экран, глядя на который хирург проводит все необходимые манипуляции и одновременно контролирует их.
Операция, проведенная таким способом наиболее предпочтительна, так как заживление происходит гораздо быстрее, а окружающие сустав ткани практически не повреждаются в ходе вмешательства. После хирургического вмешательства руку пациента обездвиживают на несколько недель путем наложения шины. Это обезопасит от возможности повторного разрыва и даст тканям срастись после операции.
Реабилитация после травмы
Реабилитацию после данной травмы нельзя назвать быстрой: как правило, она может занимать от 3 до 6 месяцев. Нагрузка на поврежденный сустав должна быть точно дозирована, дабы не нарушить процесс срастания.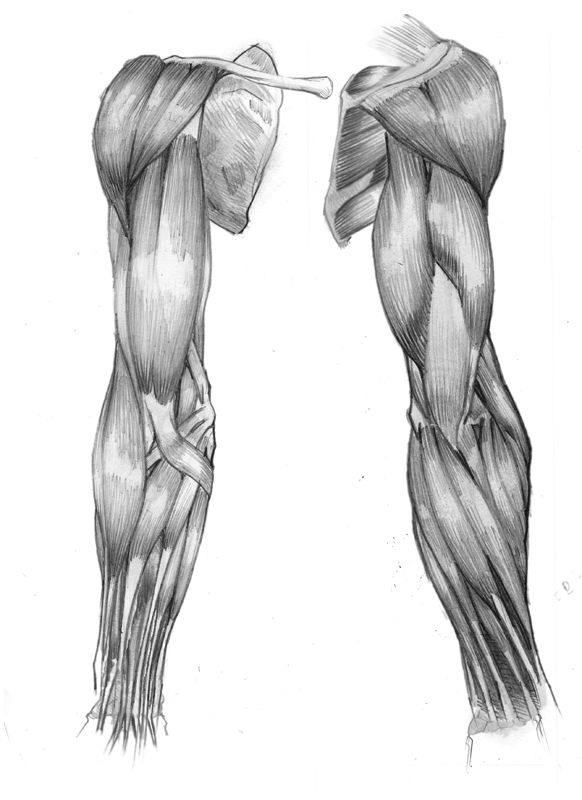
В качестве реабилитации показаны специальные упражнения и восстановительная гимнастика. Разрабатывать сустав следует начинания с пассивных движений. Активные упражнения могут быть разрешены не ранее, чем через 6 недель после операции. Назначается физиолечение с целью снятия отечности тканей и боли после операции.
Анатомия, плечо и верхняя конечность, мышцы руки — StatPearls
Введение
Brachium — латинское слово, означающее плечо. Эта часть верхней конечности содержит мощные мышцы, которые выполняют значительную часть функции верхней конечности. Также через верхнюю конечность проходят жизненно важные периферические нервы, а именно нейроны плечевого сплетения. Плечевая артерия является единственным наиболее важным кровеносным сосудом, который дает ветви для кровоснабжения всей верхней конечности. Из-за ранее упомянутых ценных структур травма плеча может вызвать серьезные проблемы со всей верхней конечностью.[1]
Структура и функция
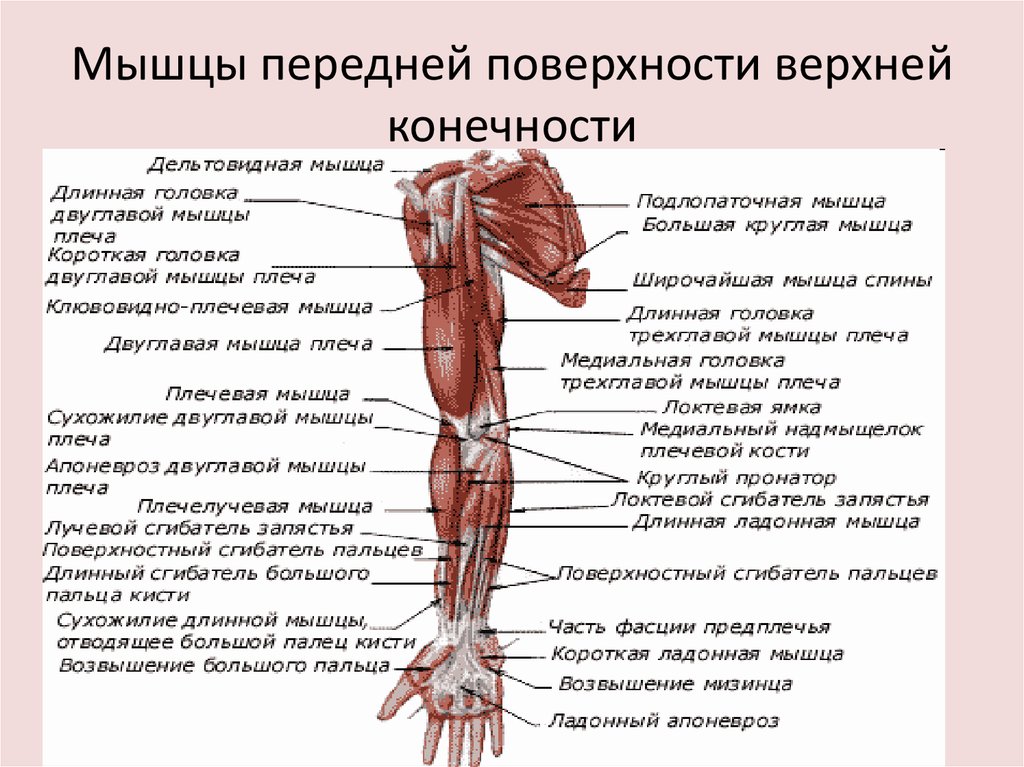
Анатомически верхнюю конечность можно разделить на плечо, руку, локоть, предплечье, запястье и кисть соответственно. Мышцы кисти также могут делиться на два отдела, разделенных двумя фасциальными перегородками, один на медиальной стороне, а другой на латеральной стороне. Мышцы переднего фасциального отдела содержат двуглавую мышцу плеча, клювовидно-плечевую мышцу, плечевую мышцу. Мышца заднего фасциального отдела содержит три головки трехглавой мышцы.[1]
Мышцы кисти также могут делиться на два отдела, разделенных двумя фасциальными перегородками, один на медиальной стороне, а другой на латеральной стороне. Мышцы переднего фасциального отдела содержат двуглавую мышцу плеча, клювовидно-плечевую мышцу, плечевую мышцу. Мышца заднего фасциального отдела содержит три головки трехглавой мышцы.[1]
Подразделение на компартменты и фасциальные плоскости на самом деле является дидактическим подходом, поскольку мы знаем, что in vivo мышечные, сосудисто-нервные и чисто соединительные структуры представляют собой континуум.
Эмбриология
Во время эмбриологического развития верхняя конечность начинает развиваться раньше, чем нижняя, и происходит примерно на шестой неделе интранатального развития. В результате пролиферации мезенхимальных клеток начинают появляться зачатки конечностей. На этой стадии есть две границы, каждая из которых иннервируется определенным сегментом плечевого сплетения, головная часть, в основном иннервируемая нижними пятью шейными нервами, и каудальная часть, которая будет иннервироваться восьмым шейным и первым грудным нервами.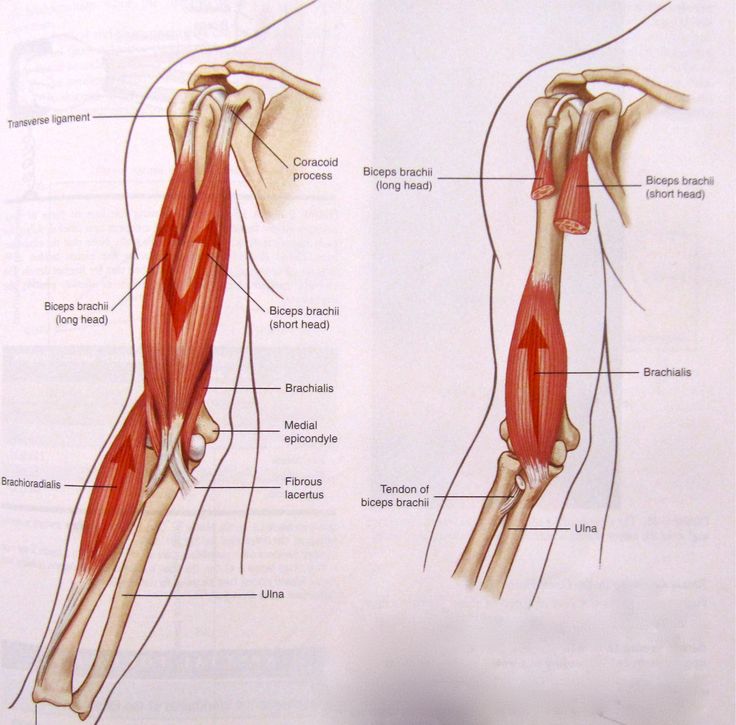 Головная часть будет дифференцироваться в плечо как часть эмбрионального развития.
Головная часть будет дифференцироваться в плечо как часть эмбрионального развития.
Верхние конечности развиваются из разрастания мезодермы соматоплевр в латеральной области тела, которая образует выросты в соответствии с шейным трактом (от 5 до 8 степеней сомитов шейки матки). Отдельные разрастания, состоящие из сердцевины мезенхимальных клеток, покрытых слоем кубических эктодермальных клеток, составляют контур конечности. Когда этот зачаток удлиняется, клетки эктодермальной поверхности на дистальном крае пролиферируют и синтезируют костные морфогенетические факторы (BMP), формируя утолщенный апикальный эктодермальный гребень (AER). AER пропускает сосудистый канал, целостность которого необходима для роста конечностей. Развитие конечности зависит от взаимодействия между мезенхимой зачатка конечности и AER, которое индуцирует пролиферацию нижележащей мезенхимы и обеспечивает рост и дифференцировку тяги конечности вдоль почти-дистальной оси.
Зона пролиферирующей мезенхимы непосредственно под апикальным эктодермальным гребнем называется зоной продвижения (PZ).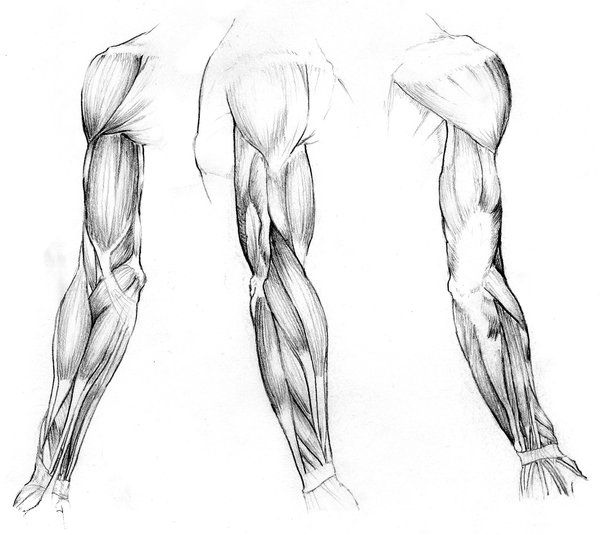 AER индуцирует пролиферацию подлежащей мезенхимы благодаря продукции фактора роста фибробластов (FGF). Дорсальный эпидермис поддерживает этот механизм посредством экспрессии члена семейства факторов 7a Wnt (Wnt7a). Дистальный рост конечности завершается за счет клеток зоны прогрессии (ZP), которые продуцируют большое количество факторов FGF. Медиально-латеральная спецификация конечности регулируется поляризационной зоной (ZPA), которая выражает фактор звукового ежа (Shh). Мышечный компонент каждой конечности происходит от абаксиальных миотомов в соответствующей области. Миобласты составляют абаксиальный миотом в части сомита, наиболее удаленной от нервной трубки.
AER индуцирует пролиферацию подлежащей мезенхимы благодаря продукции фактора роста фибробластов (FGF). Дорсальный эпидермис поддерживает этот механизм посредством экспрессии члена семейства факторов 7a Wnt (Wnt7a). Дистальный рост конечности завершается за счет клеток зоны прогрессии (ZP), которые продуцируют большое количество факторов FGF. Медиально-латеральная спецификация конечности регулируется поляризационной зоной (ZPA), которая выражает фактор звукового ежа (Shh). Мышечный компонент каждой конечности происходит от абаксиальных миотомов в соответствующей области. Миобласты составляют абаксиальный миотом в части сомита, наиболее удаленной от нервной трубки.
Кровоснабжение и лимфатическая система
Кровоснабжение
Плечевая артерия является основной артерией руки. Начинается от нижнего края большой круглой мышцы как продолжение подмышечной артерии, а заканчивается напротив шейки лучевой кости, разделяя ее на локтевую и лучевую артерии. Ветви плечевой артерии являются питательными ветвями плечевой кости, глубокой артерии и локтевых коллатеральных артерий, которые снабжают задний фасциальный отдел [2].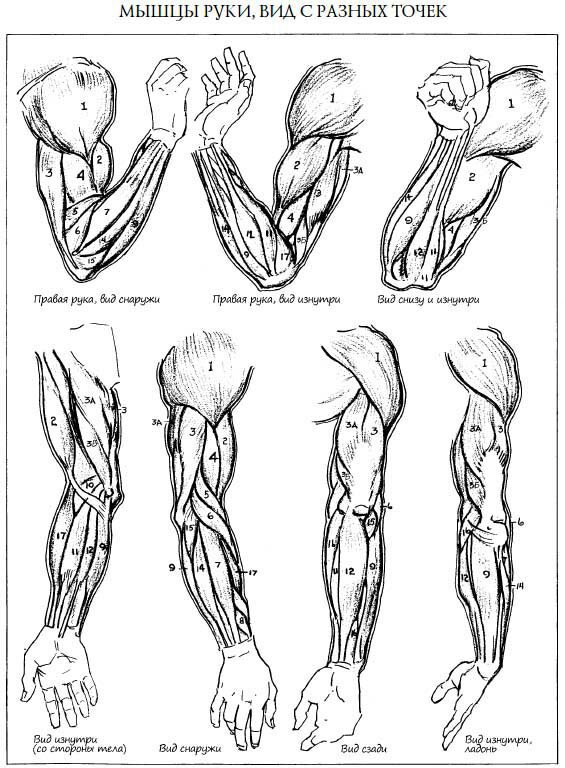 Венозный возврат руки обеспечивается, в частности, головной, базиликовой и плечевой венами.
Венозный возврат руки обеспечивается, в частности, головной, базиликовой и плечевой венами.
Лимфатика
Поверхностные лимфатические сосуды дренируют поверхностные ткани вверх к подмышечной впадине, сосуды с латеральной стороны руки идут по головной вене к подключичным узлам; те, что с медиальной стороны руки, идут по основной вене к латеральной группе подмышечных узлов. В то время как глубокие лимфатические сосуды отводят мышцы и более глубокие структуры к латеральной группе подмышечных узлов.
Нервы
Большинство ветвей плечевого сплетения проходят через руку; следующие нервы проходят через плечо [4] [5]:
Кожно-мышечный нерв: , который иннервирует двуглавую, клювовидно-плечевую и плечевую мышцы. Кроме того, он дает сенсорную ветвь к латеральной части предплечья и суставную ветвь к локтю. Его начало – латеральный канатик плечевого сплетения (С5,6,7). Нерв проходит вниз и латерально пронзает клювовидно-плечевую мышцу, затем проходит между двуглавой и плечевой мышцами.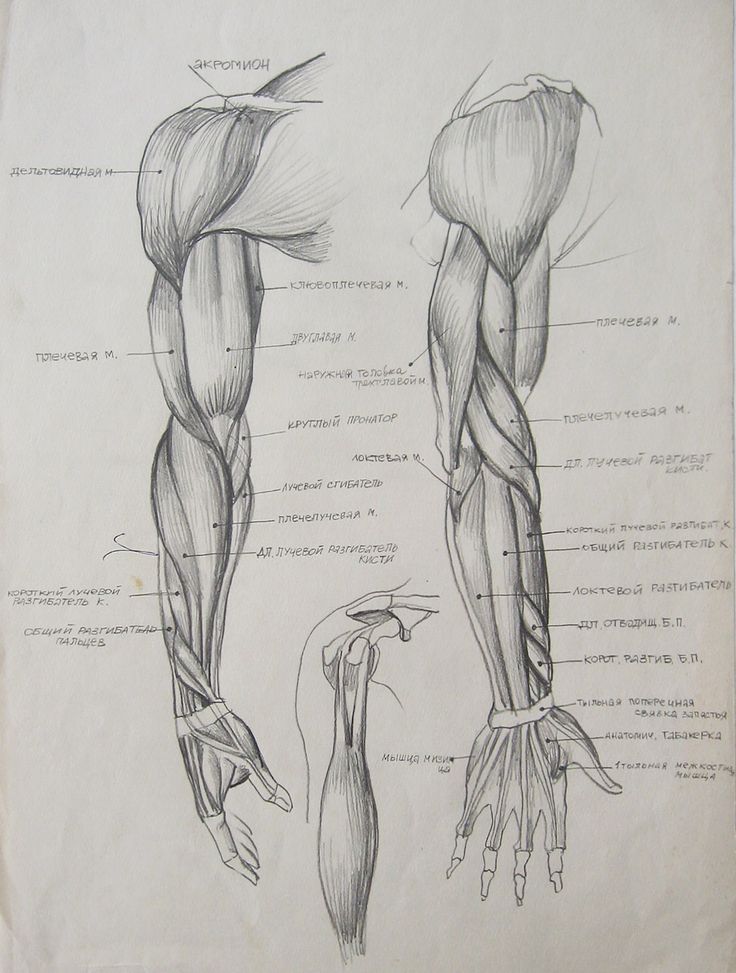 Он заканчивается латеральным кожным нервом предплечья.
Он заканчивается латеральным кожным нервом предплечья.
Срединный нерв: берет начало от медиального и латерального пучков плечевого сплетения. Он проходит вниз и латерально от плечевой артерии в плече, наполовину пересекая артерию и располагаясь на ее медиальной стороне. Срединный нерв не дает ветвей к руке, кроме мелких вазомоторных ветвей к плечевой артерии.
Локтевой нерв: этот нерв не дает ветвей в руке, в основном иннервирует кисть. Локтевой нерв начинается от восьмого шейного и первого грудного корешков плечевого сплетения. Локтевой нерв проходит вниз по медиальной стороне плечевой артерии. На уровне прикрепления клювовидно-плечевой кости он прободает медиальную фасциальную перегородку и входит в задний отдел, после чего нерв проходит кзади от медиального надмыщелка плечевой кости.
Лучевой нерв: начинается от заднего канатика плечевого сплетения. Нерв вращается вокруг плечевой кости в позвоночной борозде, сопровождаемой глубокой артерией, и прилегает непосредственно к диафизу плечевой кости. Она проходит через латеральную фасциальную перегородку вниз и впереди локтевой ямки между плечевой и плечелучевой мышцами. Он отдает кожные ветви в виде заднего кожного нерва руки, нижнего латерального кожного нерва руки и заднего кожного нерва предплечья. И мышечные ветви к трехглавой мышце плеча, локтевой кости, плечелучевой мышце и длинному лучевому разгибателю запястья.
Она проходит через латеральную фасциальную перегородку вниз и впереди локтевой ямки между плечевой и плечелучевой мышцами. Он отдает кожные ветви в виде заднего кожного нерва руки, нижнего латерального кожного нерва руки и заднего кожного нерва предплечья. И мышечные ветви к трехглавой мышце плеча, локтевой кости, плечелучевой мышце и длинному лучевому разгибателю запястья.
Мышцы
Передний отдел плеча содержит (двуглавую мышцу плеча, клювовидно-плечевую мышцу, плечевую мышцу)[1]:
Двуглавую мышцу плеча: кончик клювовидного отростка лопатки. Прикрепление этой мышцы будет к задней части бугристости лучевой кости и от двуглавого апоневроза к медиальной части предплечья. Он служит мощным супинатором предплечья и сгибания локтевого сустава и играет минимальную роль при сгибании плеча. Иннервируется кожно-мышечным нервом.
Coracobrachialis: название мышцы очень хорошо объясняет это; он начинается от клювовидного отростка и прикрепляется к середине медиальной стороны плечевой кости.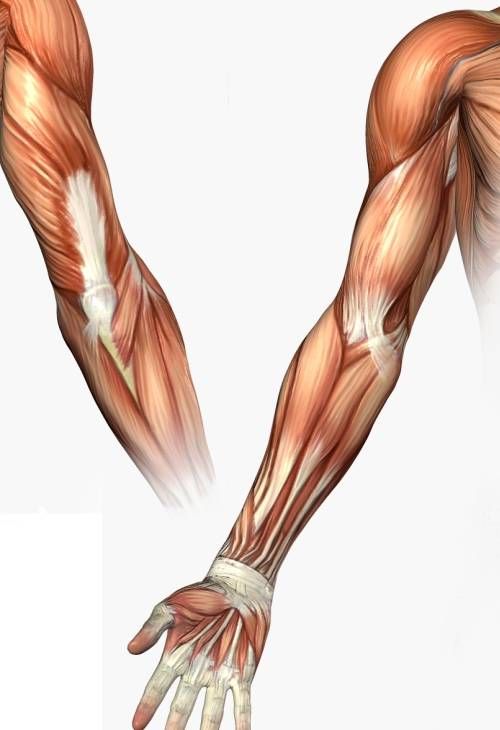 Он сгибает руку и служит слабой приводящей мышцей. Его иннервирует кожно-мышечный нерв.
Он сгибает руку и служит слабой приводящей мышцей. Его иннервирует кожно-мышечный нерв.
Плечевая мышца: начинается спереди от нижней половины плечевой кости и прикрепляется к передней поверхности венечного отростка локтевой кости. Это сильный сгибатель локтя. Иннервируется мышечно-кожным нервом и небольшой частью мышцы лучевым нервом.[6]
Задний фасциальный отдел содержит (три головки трехглавой мышцы)[1]:
Трехглавая мышца: длинная головка от подсуставного бугорка, латеральная головка от верхней половины задней поверхности диафиза плечевой кости над спиралью бороздка, а медиальная от нижней половины диафиза плечевой кости по задней поверхности ниже спиральной бороздки. Все они вставлены в локтевую локтевую кость как общее сухожилие. Действие этой мышцы является расширением локтевого сустава и снабжается лучевым нервом.
Физиологические варианты
В литературе описано несколько анатомических вариантов, в частности нештатная головка двуглавой мышцы плеча (одна или две больше).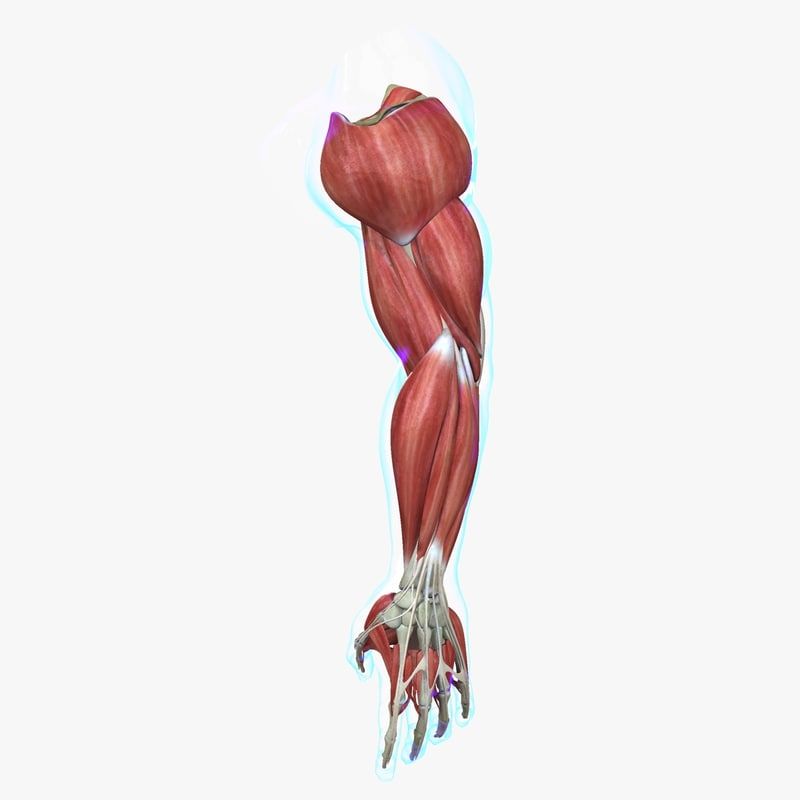 Мышца одного и того же происхождения может иметь несколько ответвлений; имеется также тройничное внутрисуставное сухожилие длинной головки двуглавой мышцы.
Мышца одного и того же происхождения может иметь несколько ответвлений; имеется также тройничное внутрисуставное сухожилие длинной головки двуглавой мышцы.
Редкое образование, полоска мышцы, отходящая от большой грудной мышцы и прикрепляющаяся к надмыщелку плечевой кости; это называется хондроэпитрохлеаром.
Еще одним редким образованием является поднимающая мышца сухожилия широчайшей мышцы спины, которая начинается от клювовидного отростка (с веретеновидной формой и коротким сухожилием) и прикрепляется к участку сухожилия широчайшей мышцы (дорсальная и верхняя область сухожилия).
Существуют анатомические варианты клювовидно-плечевой мышцы, при которых могут возникать дополнительные брюшки.
Плечевая мышца может иметь фасциальный листок, что могло стать одной из причин, сдавливающих срединный нерв.
Плечевая трехглавая мышца может иметь четырехглавую трехглавую мышцу и/или получать иннервацию срединного нерва или мышечно-кожного нерва.
Хирургические аспекты
Хирургическая шея
Переломы хирургической шейки встречаются чаще, чем переломы анатомической шейки, через хирургическую шейку, подмышечный нерв и заднюю огибающую плечевую артерию проходят очень важные структуры.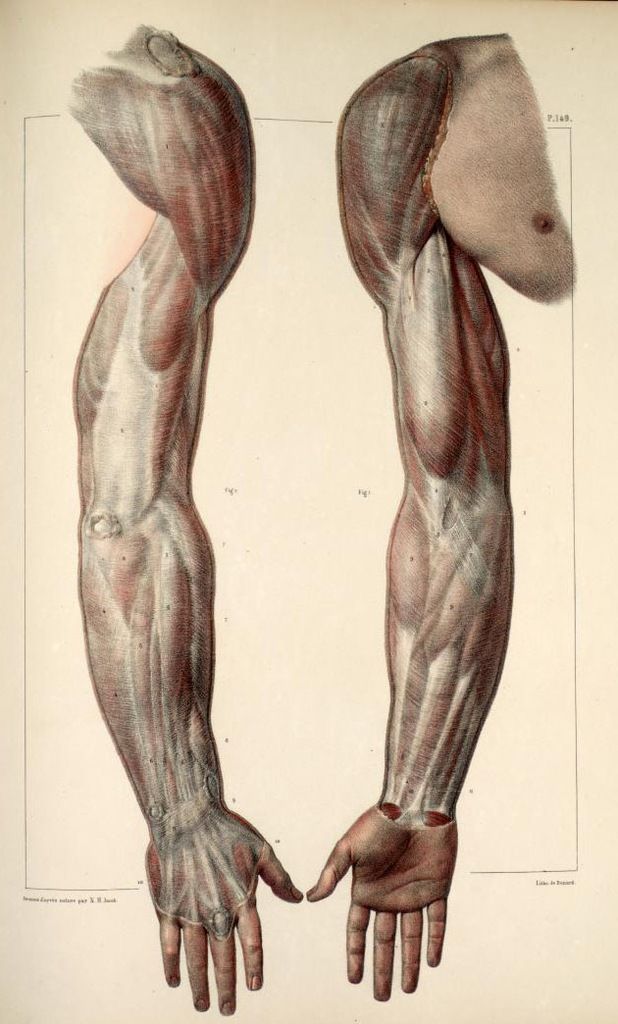 Повреждение этих структур может вызвать паралич дельтовидной и малой круглой мышц и потерю кожной чувствительности в нижней половине дельтовидной мышцы.[7]
Повреждение этих структур может вызвать паралич дельтовидной и малой круглой мышц и потерю кожной чувствительности в нижней половине дельтовидной мышцы.[7]
Спиральная канавка
Повреждения лучевого нерва в спиральной борозде, повреждение лучевого нерва чаще всего происходит в дистальной части борозды, за пределами отхождения нервов к трехглавой мышце, локтевой кости и отхождения кожных нервов. Пациент не может разогнуть запястье, а пальцы «висят на запястье» и переменная, небольшая область потери чувствительности присутствует над дорсальной поверхностью кисти и дорсальной поверхностью латеральных трех с половиной пальцев, кроме кончиков. пальцев.[8]
Клиницисты могут лечить наличие спаечной невропатии срединного нерва с помощью невролиза; как и в случае с другими нервами, он может быть перенесен для восстановления функции соседних нефункционирующих нервов по разным причинам (врожденный множественный артрогрипоз, проникающие ранения, параличи и др.).
Клиническое значение
Двуглавая мышца плеча и остеоартроз плечевого сустава
Сухожилие длинной головки двуглавой мышцы бедра прикрепляется к надсуставному бугорку в плечевом суставе.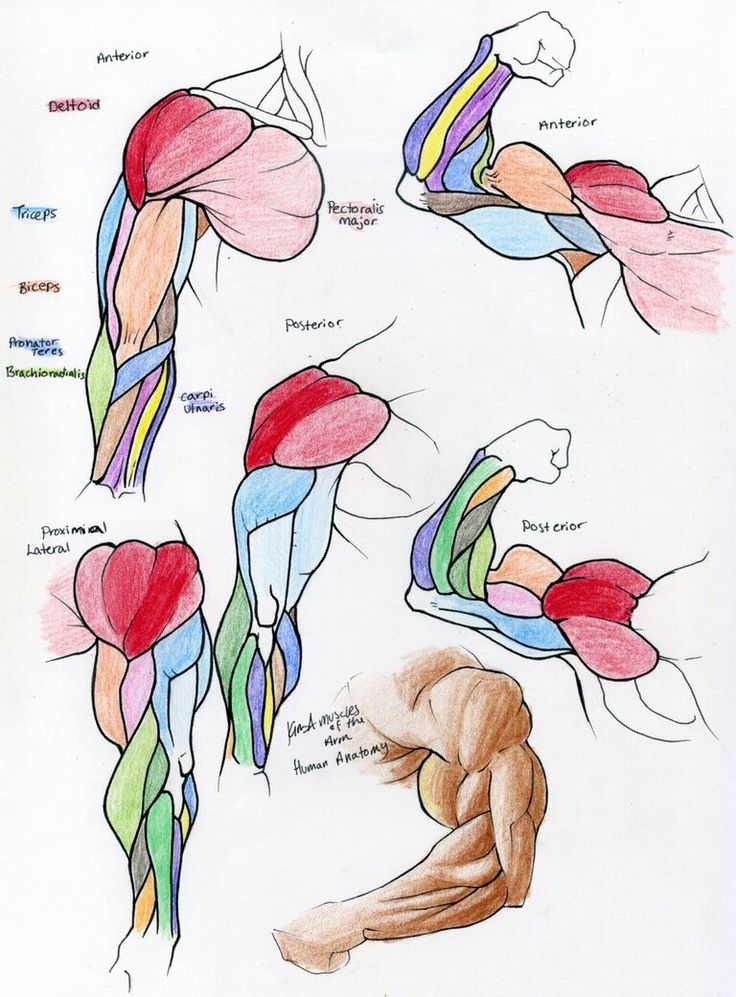 Прогрессирующие остеоартритные изменения сустава могут привести к эрозии и изнашиванию сухожилия за счет разрастания остеофитов, что может привести к разрыву сухожилия [9].]
Прогрессирующие остеоартритные изменения сустава могут привести к эрозии и изнашиванию сухожилия за счет разрастания остеофитов, что может привести к разрыву сухожилия [9].]
Ишемическая контрактура Фолькмана
В таких случаях, как перелом плечевой кости или костей предплечья, спазматическое воздействие на плечевую артерию либо из-за наложения тугой повязки, либо из-за самого перелома может вызвать снижение кровоснабжения мышц руки, что в конечном итоге приводит к некрозу и фиброзу мышц. Поскольку мышцы на стороне сгибателей больше мышц-разгибателей, они более уязвимы для ишемии и некроза. Результатом является постоянная деформация сгибания верхней конечности из-за ишемических контрактур, и деформация напоминает когтеобразную деформацию.[10]
Наличие триггерных точек в мышечных областях руки может вызвать дисфункцию самих мышц и периферические неврологические изменения (аллодинию, гипералгезию).
Прочие вопросы
Одной из стратегий, используемых в реабилитации для восстановления мышц руки (например, после операции), является стимуляция здоровой контралатеральной руки.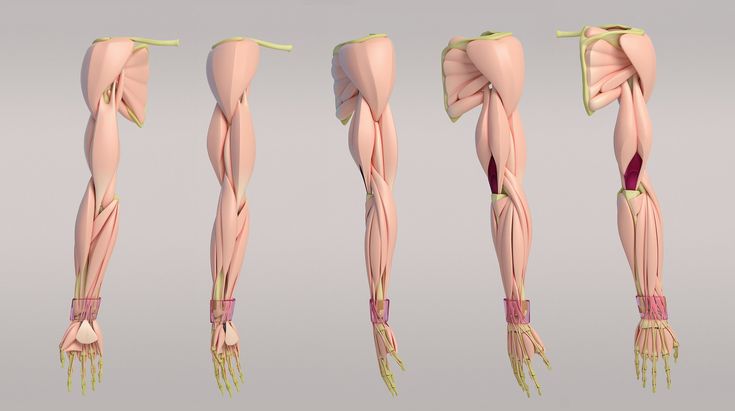 В основе этой терапии лежит явление, известное как перекрестная фасилитация. Когда здоровая рука находится в движении, через корково-спинномозговые проекции активируются нервные волокна восстанавливаемой руки. Если спинной мозг поврежден, этот механизм может быть ослаблен.[11][12]
В основе этой терапии лежит явление, известное как перекрестная фасилитация. Когда здоровая рука находится в движении, через корково-спинномозговые проекции активируются нервные волокна восстанавливаемой руки. Если спинной мозг поврежден, этот механизм может быть ослаблен.[11][12]
Постоянная боль в шейной области по разным причинам может изменить артрокинематику руки, продлевая или вызывая хроническую дисфункцию шеи.[13]
Фасциальный остеопатический доступ к мышцам рук может повысить болевой порог, воздействуя на периферические рецепторы соединительной ткани. Когда проблема, вызывающая мышечную боль, носит длительный характер, проприорецепторы могут посылать ноцицептивную информацию; изменяя механический статус мышечной области, можно улучшить механические афференты и уменьшить ощущение боли.[14][15]
Контрольные вопросы
Рисунок
Поверхностные мышцы груди и плеча, ключица, грудина, большая грудная, дельтовидная, клювовидно-плечевая двуглавая мышца плеча, плечевая мышца, фиброзная мышца плеча, плечелучевая мышца. Предоставлено Gray’s Anatomy Plates
Рисунок
Фасциальные отделы руки, двуглавая мышца плеча, головная вена, плечевая мышца, лучевой нерв, лучевой нерв, дорсальный переднеплечевой кожный нерв, лучевая коллатеральная артерия, латеральная межмышечная перегородка плечевой кости, трехглавая мышца плеча, плечевая кость, Медиальный межмышечный (подробнее…)
Рисунок
Артерии рук. Изображение предоставлено O Chaigasame
Рисунок
Вены на руке. Изображение предоставлено О.Чайгасаме
Рисунок
Нервы руки. Изображение предоставлено О.Чайгасаме
Ссылки
Какие мышцы есть на руке?
Рука простирается от плеча до запястья, включая плечо и предплечье. Различные мышцы могут работать вместе сложным образом, помогая рукам, запястьям, пальцам и кистям функционировать.
Знание формы и функции каждой мышцы и того, как они взаимодействуют, может помочь человеку понять, как работают мышцы руки. Сохранение мышц рук здоровыми и гибкими может помочь предотвратить проблемы, связанные с травмами или переутомлением.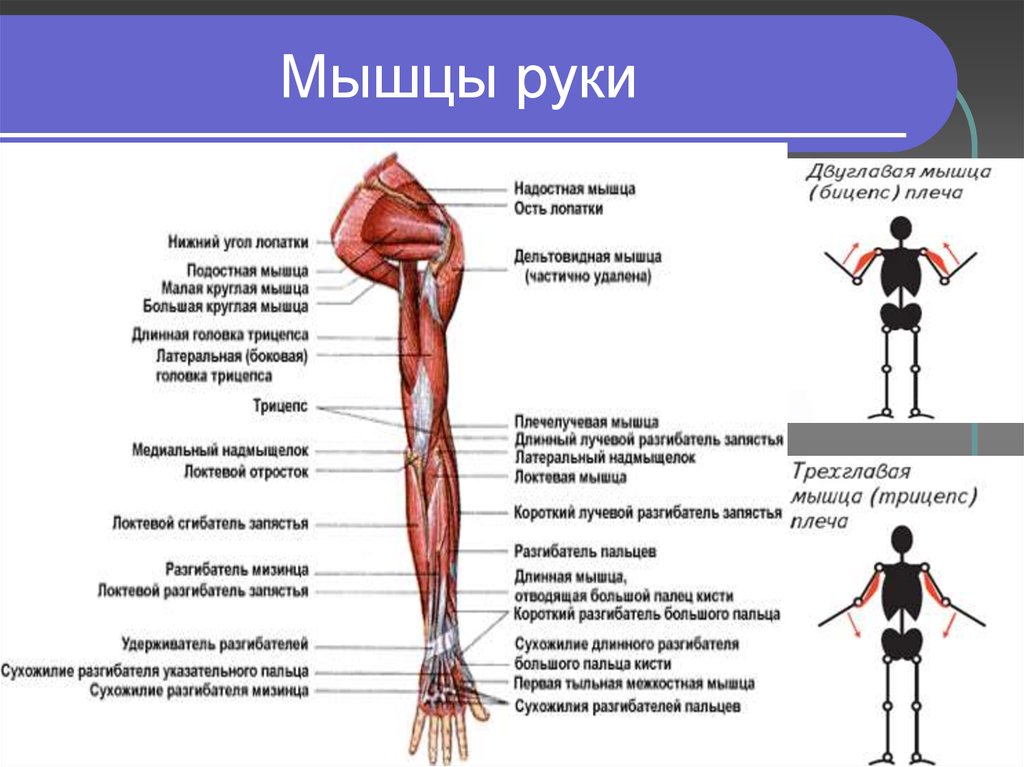
В этой статье обсуждаются функции и анатомия мышц рук, условия, которые могут повлиять на руки, и советы по здоровью мышц рук.
Все мышцы тела выполняют разные функции. Итак, когда человек хочет пошевелить рукой или сделать что-то еще, одна или несколько мышц задействуются для выполнения действия.
Мышцы обычно работают парами и двигаются различными способами: Основные функциональные движения включают:
Понимание этой терминологии может помочь человеку представить, как работают мышцы.
Существуют также термины для обозначения расположения мышц в теле.
Нажмите на карту тела выше, чтобы изучить анатомическую модель.
Плечо — это область между плечевым и локтевым суставами. В плече есть два основных отдела, каждый из которых содержит мышцы.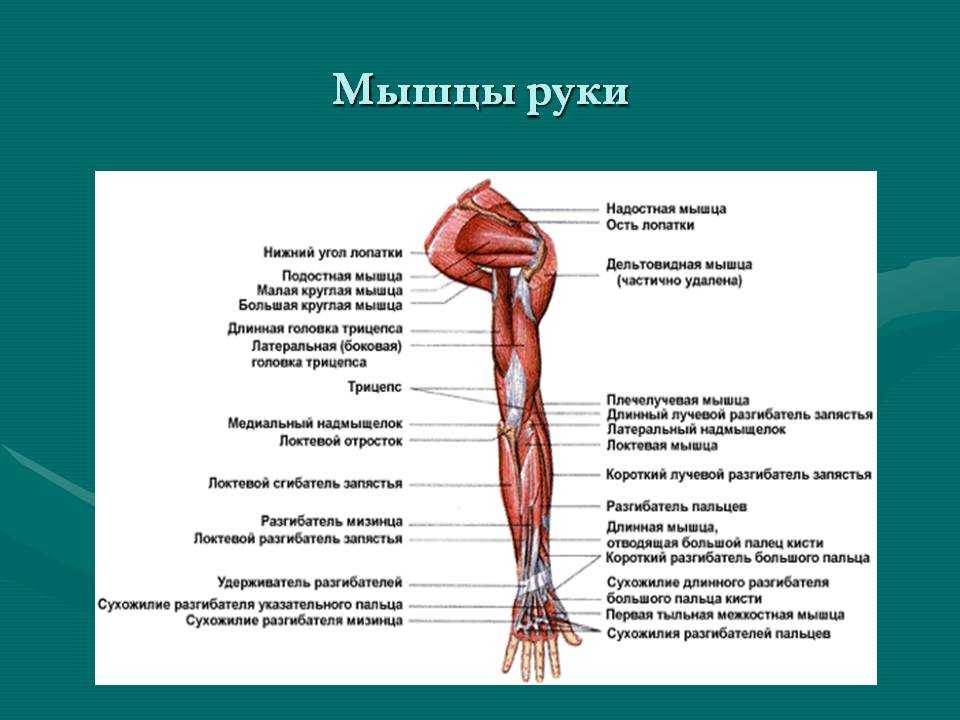
Передний отдел
Передний отдел плеча относится к части руки, которая обращена вперед (к передней части тела), когда руки человека находятся по бокам. Он включает в себя двуглавые мышцы, расположенные перед плечевой костью, которая является основной костью плеча.
В переднем отделе находятся три мышцы:
Заднее отделение
Заднее отделение относится к части плеча, которая обращена от тела, когда руки человека находятся по бокам. Он включает в себя трехглавую мышцу, которая находится позади плечевой кости.
Предплечье — это нижняя часть руки от локтя до запястья.
Подобно плечу, предплечье состоит из переднего и заднего отделов. В предплечье больше мышц, и анатомы дополнительно организуют мышцы в каждом отделе по слоям.
Передний отдел
Мышцы переднего отдела предплечья проходят вдоль внутренней стороны кости. Анатомы могут дополнительно разделить их на три слоя в зависимости от глубины расположения мышц.
Поверхностный слой
Все мышцы поверхностного слоя берут начало от передней стороны плечевой кости, чуть выше локтевого сустава:
Промежуточный слой
Глубокий слой
Задний отдел
Мышцы заднего отдела проходят по верхней части предплечья и в большинстве своем обеспечивают разгибание запястья и пальцев.
Поверхностный слой
Глубокий слой
Травмы и другие состояния могут повлиять на мышцы рук. Они могут включать:

 Анатомия, плечо и верхняя конечность, мышцы. [PubMed: 29494017]
Анатомия, плечо и верхняя конечность, мышцы. [PubMed: 29494017]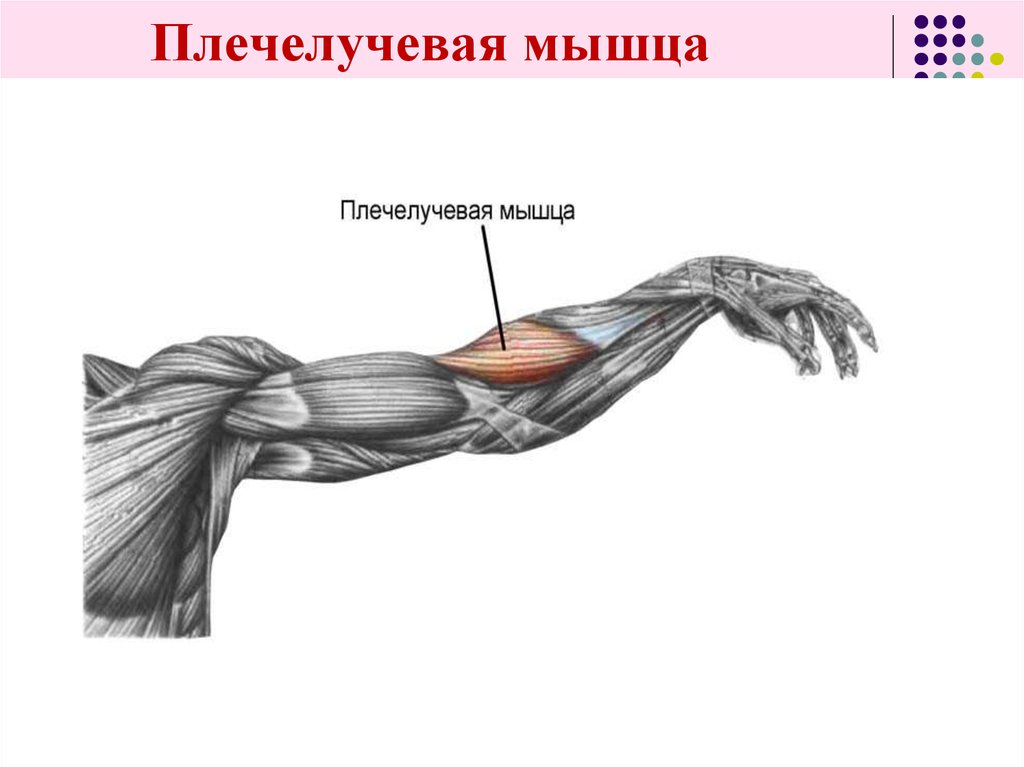
 [PubMed: 30284007]
[PubMed: 30284007] J Электромиогр Кинезиол. 2017 апр;33:73-82. [В паблике: 28226297]
J Электромиогр Кинезиол. 2017 апр;33:73-82. [В паблике: 28226297]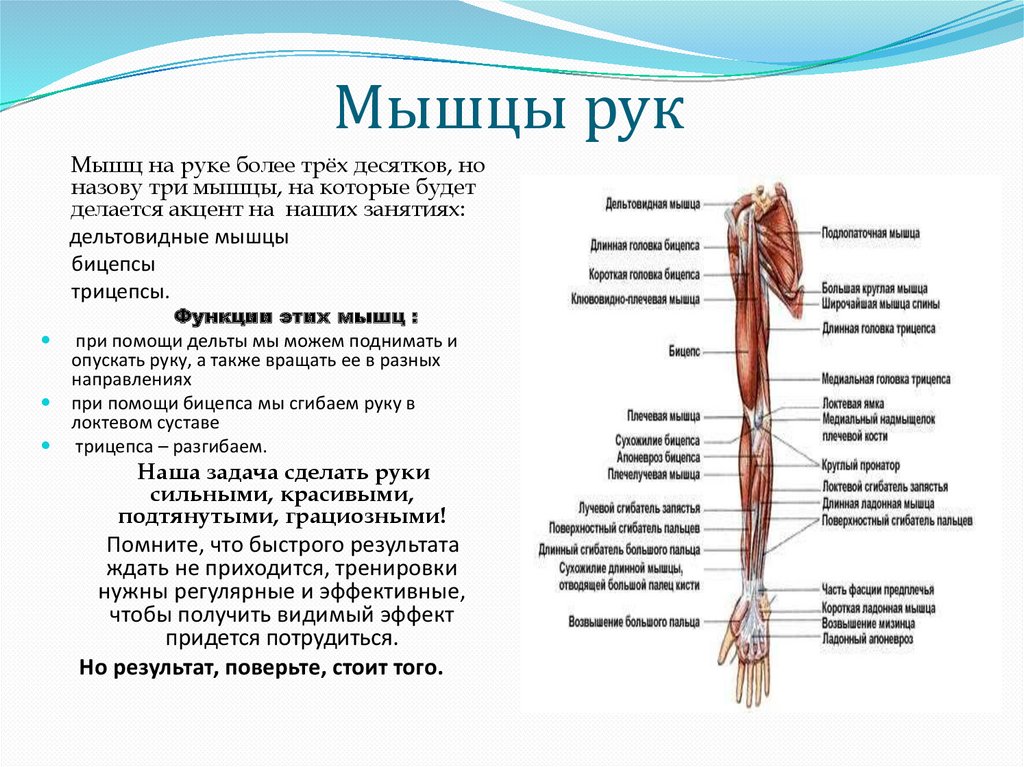

 Он прикрепляется к пятой пястной кости.
Он прикрепляется к пятой пястной кости.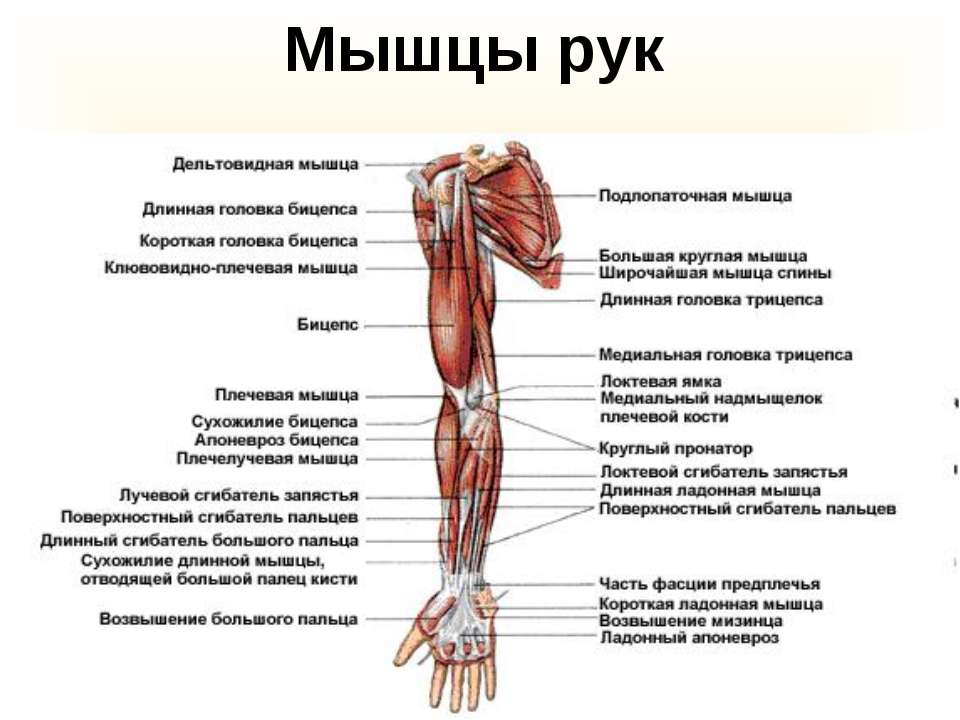 Она начинается на передней части лучевой кости и прикрепляется к основанию большого пальца.
Она начинается на передней части лучевой кости и прикрепляется к основанию большого пальца. Он расщепляется и прикрепляется к костям у основания пальцев.
Он расщепляется и прикрепляется к костям у основания пальцев.