Содержание
Как подтянуть дряблые руки мезопрепаратами?
В преддверии весны актуальность эстетических процедур возрастает все больше и больше, особенно на тех частях тела, которые зимой можно спрятать и сделать перерыв в уходах. Становится теплее, а это значит что скоро мы будем открывать руки.
Внутренняя часть руки для многих проблемная зона – излишек подкожно-жировой клетчатки, стрии, сниженный тургор кожи – все это требует комплексного подхода. Золотым стандартом, чтобы подтянуть внутреннюю часть рук сегодня является мезотерапия с применением липолитических коктейлей непрямого действия.
| Vitacomplex | MesoSlim | DMAE Ascorbate | |
| Состав | 56 компонентов: витамины В1,В2,В3,В5,В6,В8,В12,аминокислоты, олигоэлементы, венотоники, ангиопротекторы, антиоксиданты | Твин-У-циклодекстрин Манитол Таурин Теофиллин Буфломедил | DMAE 2% Vitamin C 5% |
| Показания | Витаминный сосудистый комплекс для ревитализации и регенерации всех типов кожи. Подходит как стартап для более интенсивных anti-age- процедур Подходит как стартап для более интенсивных anti-age- процедур | Липолитический комплекс, включающий в себя ингредиенты, стимулирующие липолиз. Показан для коррекции жировых отложений в области лица и тела, а так же лечения целлюлита такой сложнорешаемой проблемы, как грыжевые мешочки в орбитальной области. | Высокое процентное содержание двух активных ингредиентов DMAE и Vitamin С в комплексе решают проблему дряблой, атоничной кожи с признаками гиперпигментации. |
| Форма выпуска | Флакон 5 мл | Флакон 5 мл | Флакон 5 мл |
| Расход на 1 процедуру | 2,5 — 5 мл | 2,5 — 5 мл | 2,5 — 5 мл |
Протокол процедуры коррекции
Перед курсом мезотерапии, для достижения максимальных результатов, рекомендуется пройти курс лимфодренажного массажа (5-10 процедур).
1 этап. Сосудистая терапия.
Капилляромезотерапия – залог успеха любой процедуры и гарант длительного устойчивого результата. Сосудистый этап наиболее актуально проводить перед сеансами липолитической мезотерапии коктейлем Vitacomplex от MesoExpert. Благодаря уникальной комбинации сосудистых препаратов, витаминов, микроэлементов и незаменимых аминокислот применение Vitacomplex обеспечивает усиление лимфатического и венозного оттока, улучшение микроциркуляции, а так же обладает выраженным ангиопротекторным действием, что значительно усиливает эффективность процедуры липолиза и активизирует обменные процессы организма.
Процедуру проводим в положении лежа на животе.
Техника: глубокий напаш перпендикулярно на всю длину иглы. Игла 32G.
1) Обработка позвоночного столба
Инъекции выполняются равномерно вдоль позвоночного столба начиная от первого шейного позвонка до пояснично-крестцового сочленения.
1-я линия: между остистыми отростками позвонков (расстояние между инъекциями 1,5-2 см)
2-я линия: паравертебрально, справа от 1-й линии на расстоянии 1,5-2 см
3-я линия: паравертебрально, слева от 1-й линии на расстоянии 1,5-2 см
2) Инъекции проводим над проекцией магистральных сосудов
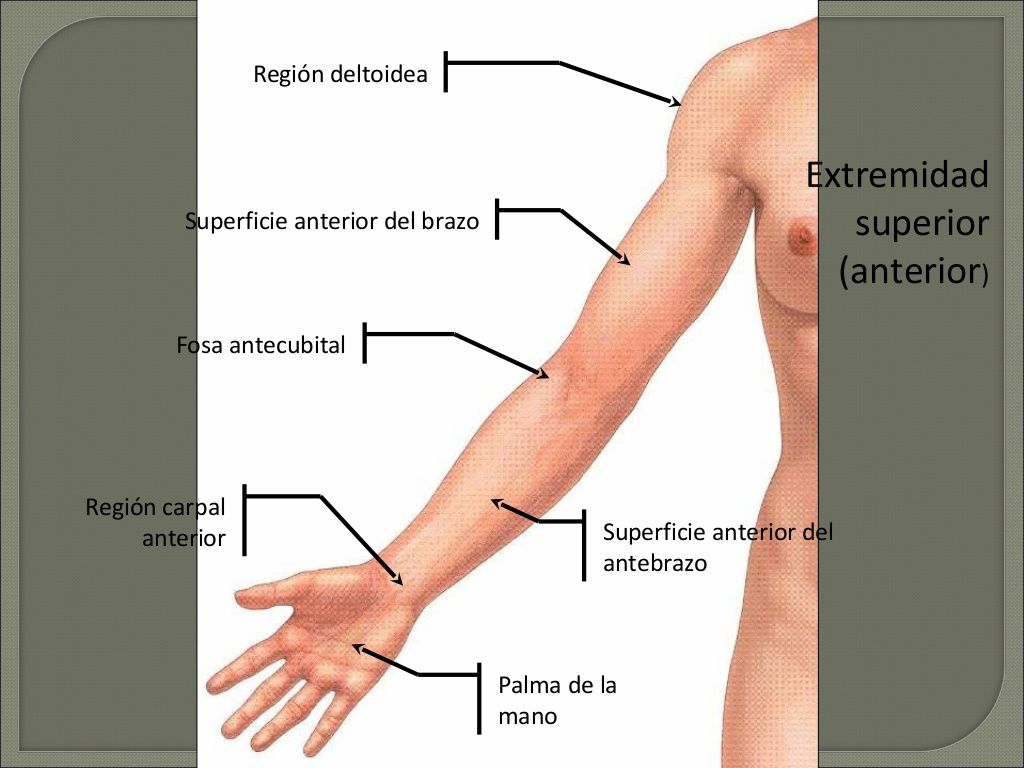
Верхние конечности: по внутренней поверхности от лучезапястного сустава до середины аксилярной линии, 2-3 линии на расстоянии 0,5 см друг от друга.
Расстояние между вколами 1,5- 2 см.
2 этап. Коррекция эстетических недостатков внутренней части рук.
В первую очередь мы вводим коктейль MesoSlim комапнии MesoExpert, который представляет собой липолитический комплекс, запускающий все процессы естественного липолиза. Маннитол обладает диуретическим эффектом, в результате этого элиминируется излишняя жидкость. Маннитол – также уникальный антиоксидант, что важно при липолизе. Буфломедил, расширяя кровеносные сосуды в области введения и тем самым улучшая микроциркуляцию,- усиливает обменные процессы в проблемной зоне. Теофиллин действует как ингибитор фосфодиэстеразы. Твин работает как катализатор всех обменных процессов.
Данный препарат абсолютно безболезненный при введении, что делает процедуру комфортней как для пациента, так и для врача.
Рекомендации по введению препарата:
Игла 30х13G, вкол на всю длину иглы, строго перпендикулярно.
Количество препарата на 1 вкол — примерно 0,1-0,2 мл.
После этого, для комплексного подхода к решению данной проблемы и достижения максимальных результатов, мы сразу же начинаем введение экстралифтингового мезотерапевтического коктейля DMAE Ascorbate от MesoExpert. DMAE 2% способствует элиминации старых фибробластов, замещая их новыми, активными. Стимулирует миофиламенты кожи к сокращению, тем самым создавая эффект лифтинга. Vitamin С 5% ингибирует выработку меланина, имеет мягкое иммуномодулирующее действие, является необходимым компонентом неоколлагеногенеза.
DMAE 2% способствует элиминации старых фибробластов, замещая их новыми, активными. Стимулирует миофиламенты кожи к сокращению, тем самым создавая эффект лифтинга. Vitamin С 5% ингибирует выработку меланина, имеет мягкое иммуномодулирующее действие, является необходимым компонентом неоколлагеногенеза.
DMAE Ascorbate идеально подходит для дряблой, атоничной кожи и дает великолепные результаты уже после первой процедуры.
Пациент может сразу же после процедуры (не нарушает планы пациента) возвращаться к своей ежедневной деятельности, поскольку процедура не вызывает нежелательных реакций, в отличие от прямых липолитиков. Предупреждаем пациента о возможном возникновении гематом в местах инъекций.
Как правило, необходимо от 4х до 6ти сеансов.
Положение пациента лежа на спине, рука, на которой в данный момент будет проводиться манипуляция, за головой. Следуя правилам антисептики проводим троекратную обработку выбранной зоны хлоргексидином. После чего начинаем введение препарата, расстояние между инъекциями 1- 1,5 см. Затем повторяем данный протокол на второй руке.
Затем повторяем данный протокол на второй руке.
3 этап. Биоармирование филлерами с гиалуроновой кислотой Hyalax Base
Заключительным этапом может быть процедура биоармирования. Гели на основе стабилизированной гиалуроновой кислоты давно зарекомендовали себя, как безопасные и эффективный препараты. В эстетической косметологии используются для решения многих проблем, в т.ч. и для биоармирования лица и тела. Метод армирования внутренней поверхности рук заключается в формировании каркаса, после проведения липолитических и лифтинговых иньекционных процедур. Это может применяться, как самостоятельная процедура, так и в комплексных протоколах коррекции эстетических проблем внутренних частей рук. Речь идёт о способе укрепить кожную ткань и снизить воздействие на неё сил гравитации, улучшить её эластичность и тургор.
Техника введения препарата может быть как канюлей, так и иглой. Филлер вводиться таким образом, чтобы сформировать «сетку» из геля с гиалуроновой кислотой.
Молекулы гиалуроновой кислоты притягивают и удерживают большое количество воды, стимулируют фибробласты, которые в свою очередь выробатывают коллагенновые и эластиновые волокна, что приводит к уплотнению кожи и улучшает её эластичность.
Количество препарата на одну руку зависит от площади иньецирования и колеблеться от 1 мл до 3 мл.
Постпроцедурный уход
После завершения основного этапа проводим троекратную обработку раствором хлоргексидина в местах инъекций. Для уменьшения посттравматического эффекта: устранения гиперемии и снижения отечности необходимо нанести завершающее стредство. Рекомендовано наносить крем с SPF-фактором не меньше 30, исключить тепловые процедуры (бани, сауны, хамамы), избегать прямого попадания солнечных лучей.
Бурсит — лечение, симптомы, причины, диагностика
Везде, где кости, сухожилия, или связки движутся и трутся друг о друга особенно в области суставов, точки контакта смягчаются маленькими заполненными жидкостью мешочками, называемые бурса. Сумки выстланы специальными клетками, называемые синовиальными клетками которые вырабатывают жидкость богатую коллагеном и белком. Уменьшая трение, каждая из таких сумок (в организме их около 150) помогает суставам работать, гладко обеспечивая необходимый объем движений. Бурса позволяет обеспечить движения разно-векторные движения в таких суставах как плечевой, локтевой, коленный, бедренный, голеностопный. Воспаление и отечность бурсы называется бурситом.
Сумки выстланы специальными клетками, называемые синовиальными клетками которые вырабатывают жидкость богатую коллагеном и белком. Уменьшая трение, каждая из таких сумок (в организме их около 150) помогает суставам работать, гладко обеспечивая необходимый объем движений. Бурса позволяет обеспечить движения разно-векторные движения в таких суставах как плечевой, локтевой, коленный, бедренный, голеностопный. Воспаление и отечность бурсы называется бурситом.
Причины бурсита
Избыточные нагрузки на сустав или травма, а также длительная нагрузка может быть причиной воспаления околосуставной сумки. Сумка наполняется избыточным количеством жидкости, которая вызывает давление на окружающие ткани. Непосредственно первым сигналом бурсита является боль, часто сопровождаемая покраснением отечностью и болезненностью. Это отличительная особенность бурсита в отличие от тендинита, который является воспалением сухожилия в месте прикрепления сухожилия мышцы к кости. Определенное значение в возникновение бурсита имеет возраст и наиболее часто в старшем возрасте подвержено бурситу плечевой сустав, который имеет наибольший диапазон движений среди всех суставов.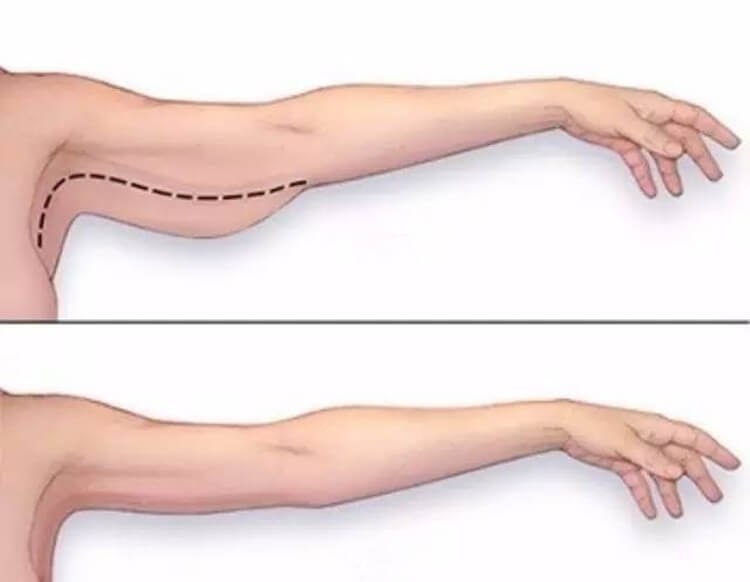 Как правило, боль при бурсите в плече возникает после сна и регрессирует постепенно в течение дня (боль, как правило, локализуется в верхней части плеча). Другими областями, где наиболее часто бывают бурситы это область локтевых суставов бедренных коленных и область большого пальца руки.
Как правило, боль при бурсите в плече возникает после сна и регрессирует постепенно в течение дня (боль, как правило, локализуется в верхней части плеча). Другими областями, где наиболее часто бывают бурситы это область локтевых суставов бедренных коленных и область большого пальца руки.
Основными причинами развития бурсита являются травма, инфекции и ревматологические заболевания.
Травма
Травма может быть как провоцирующим фактором, так и непосредственно приводить к развитию бурсита.
Бурсит часто развивается из-за особенностей работы человека. Тяжелая физическая работа, связанная с необходимостью выполнять длительные повторяющиеся и тяжелые нагрузки.Наиболее распространенная причина хронического бурсита — незначительная травма, которая может произойти, например, в плече при резком броске мячом. Или, к примеру, бурсит препателлярный возникает от длительного стояния на коленях при мытье полов.
Возможно также развитие острого бурсита от удара, например по колену, что приводит к накоплению крови в бурсе.
Инфекции
Сумки находятся близко к поверхности кожи и нередко подвержены инфицированию вследствие этого – такой бурсит называют инфицированным. Наиболее частым микроорганизмом вызывающими бурсит являются стафилококк. Наиболее подвержены инфицированному бурситу люди с ослабленной иммунной системой (больные диабетом, хронические алкоголики, пациенты длительно принимающие кортикостероиды). В 85 % случае инфицированные бурситы встречаются у мужчин. Ревматологические состояния.
Ревматологические заболевания
При различных ревматологических состояниях возможно вторичное воспаление сумок. Кроме того такие заболевания как подагра или псевдоподагра из-за отложения солей в сумке могут вызвать развитие бурсита.
Симптомы
Общие симптомы бурсита включают:
- Боль, воспаление и отечность в плече, локте, бедре, или колене, особенно заметные при разгибании суставов.
- Скованность или снижение диапазона движений в суставе с или без боли.
- Слабость в мышцах из-за боли.
 Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.
Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.
Плечо
В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно — результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
Боль ночью усиливается, объем движений в плече уменьшается и появляется болезненность в определенных зонах.
Локоть
Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
- Боль может увеличиваться в локте в согнутом состоянии, так как увеличивается давление на сумку.

- Этот вид бурсита чаще всего имеет посттравматический характер и может быть связан как с прямой травмой так же и при избыточной ротации и сгибании в локте (например, при покраске).
- Инфицирование также довольно часто происходит при этом виде бурсита.
Колено
- Препателллярный бурсит передней коленной чашечки. Опухоль на передней части коленной чашечки может быть вызвана хронической травмой (как от стояния на коленях) или последствием удара по колену. Опухоль может появиться в течение 7-10 дней после единственного удара по этой области, обычно от падения. Препателлярный бурсит также называют коленом священника или коленом уборщика ковров.
- Подколенный бурсит располагается в области расположения трех главных сухожилий внутренней части колена. Этот вид бурсита бывает чаще всего у пациентов с наличием артрита и это, как правило, женщины средних лет с избыточным весом. Подколенный бурсит проявляется болями при сгибании колена и в ночное время.
 Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
Лодыжка
Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Также этот бурсит может быть следствием ахиллова тендонита.
Бурсит в этой части тела часто происходит как последствие избыточных нагрузок у молодых легкоатлетов, конькобежцев, и у подростков женского пола начинающих носить туфли на каблуках. Боль обычно локализуется в конце пятки и увеличивается при движении стопы.
Ягодицы
Бурсит седалищно-ягодичный (Ischiogluteal) вызывается воспалением седалищной сумки, которая находится между основанием тазовой кости и, большой мышцей ягодицы (musculus gluteus maximus).![]() Воспаление может быть вследствие длительного сидения на твердой поверхности или занятий велосипедным спортом. Бурсит Ischiogluteal также называют болезнью ткача. Боль возникает при сидении и при ходьбе.
Воспаление может быть вследствие длительного сидения на твердой поверхности или занятий велосипедным спортом. Бурсит Ischiogluteal также называют болезнью ткача. Боль возникает при сидении и при ходьбе.
- Возможно, болезненность в области лобковой кости, которая усиливается при сгибании и вытягивании ноги.
- Боль может иррадиировать по задней поверхности бедра.
- При надавливании в области воспаленной сумки появляется острая боль.
- Боль усиливается в положении лежа с пассивно согнутыми бедрами.
- Возможно затруднение при вставании на цыпочки с больной стороны.
Бедро
Бурсит подвздошно-поясничной мышцы. Эта сумка является самой большой и находится глубоко в тканях бедра около сустава. Бурсит этой локализации как правило связан с проблемами в бедре такими как артрит или травма бедра
Боль при подвздошно-поясничном бурсите локализуется в передней части бедра с иррадиацией в колено и увеличивается при разгибании бедра и ротации. ?Экстензия бедра во время ходьбы причиняет боль так, что приходится укорачивать шаг и ограничивать нагрузку на ногу. Возможна болезненность в области паха. Иногда увеличенная сумка может напоминать грыжу. Возможны также такие ощущения как покалывание или онемение если происходит компрессия чувствительных нервов увеличенной сумкой
?Экстензия бедра во время ходьбы причиняет боль так, что приходится укорачивать шаг и ограничивать нагрузку на ногу. Возможна болезненность в области паха. Иногда увеличенная сумка может напоминать грыжу. Возможны также такие ощущения как покалывание или онемение если происходит компрессия чувствительных нервов увеличенной сумкой
Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
- Наличие болей в суставе более нескольких дней.
- Ограничение подвижности в уставе.

- Наличие отечности, которая не исчезает после приема НПВС.
- Повышение температуры при наличии болей в суставе.
- Более горячие на ощупь участки в области сустава или покраснение.
- Участки болезненности в области сустава.
Диагностика
Диагноз бурсит выставляется на основании совокупности симптомов, клинических проявлений, истории заболевания и инструментальных методах диагностики. История болезни позволяет выяснить наличие сопутствующей соматической патологии.
Некоторые диагностические процедуры могут быть назначены, для того чтобы исключить другие причины болевых проявлений. Они включают следующие диагностические процедуры:
- Рентгенография позволяет визуализировать наличие остеофитов или артритов.
- Анализ пунктата (микроскопия), который был получен в результате пункции увеличенной сумки, позволяет исключить подагру и наличии инфекции. Бурсит в колене и локте наиболее часто подвержен инфицированию.

- Анализы крови позволяют исключить ревматологические заболевания (например, ревматоидный артрит) и метаболические заболевания (сахарный диабет).
- МРТ может быть назначено при необходимости детальной визуализации морфологической картины.
Лечение
Хотя бурсит, как правило, излечивается самостоятельно и исчезает через несколько дней или недель, необходимо принимать меры, направленные на уменьшение нагрузки или травматизации. Есть пациенты, которые предпочитают перетерпеть болевые проявления, но это может привести к развитию хронического бурсита формированию депозитов кальция в мягких тканях, что в итоге приведет ограничению подвижности в суставе.
В первую очередь обычно проводится медикаментозное лечение. Препараты НПВС позволяют уменьшить боль воспаление. Возможно также применение стероидов коротким курсом (с учетом наличия соматических заболеваний).При инфицированных бурситах обязательно назначается курс антибиотиков.
Пункция воспаленной бурсы позволяет аспирировать избыточную жидкость и уменьшить давление на окружающие ткани.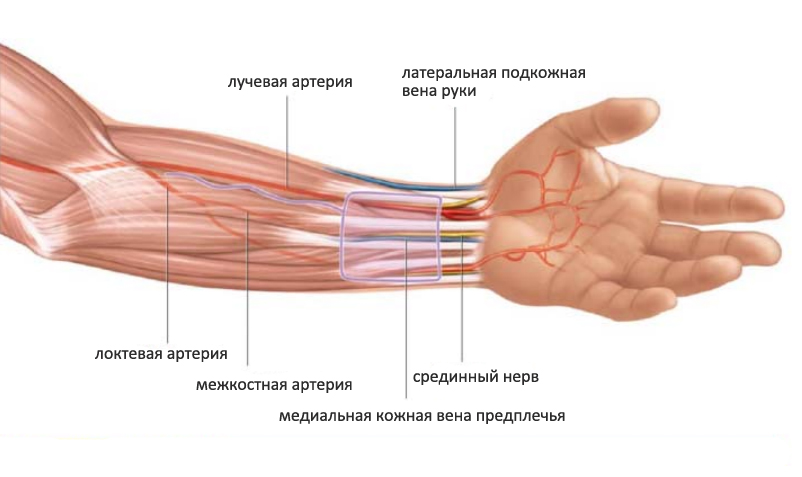 Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Физиотерапия (ультразвук или диатермия) не только может уменьшить дискомфорт и воспаление при бурсите, но также и может расслабить спазмированные мышцы и снять воздействие на, нервы, и сухожилия. Кроме того возможно применение местного воздействия холодом или современной методики криотерапии.
Иногда при стойком бурсите и наличии болевых появлений рекомендуется хирургическое удаление воспаленной бурсы.
Профилактикой бурсита является исключение нагрузок приведших к развитию бурсита. Нередко рекомендуется ношение ортопедических приспособлений, особенно если работа связана с определенным риском травмирующих движений. ЛФК тоже позволяет оптимизировать работу мышц и связок.
Кости запястья: анатомия, функции и травмы
Ваша рука состоит из запястья, ладони и пальцев.
Ваше запястье состоит из множества мелких костей и суставов, которые позволяют руке двигаться в нескольких направлениях. В него также входят дистальные концы костей предплечья. Ваша ладонь состоит из 5 костей, которые соединяются с 14 фалангами или костями пальцев.
В него также входят дистальные концы костей предплечья. Ваша ладонь состоит из 5 костей, которые соединяются с 14 фалангами или костями пальцев.
Давайте посмотрим поближе.
Ваше запястье состоит из восьми маленьких костей, называемых костями запястья или запястьем. Эти кости неправильной формы соединяют вашу кисть с двумя длинными костями предплечья: лучевой и локтевой.
Кости запястья представляют собой маленькие квадратные, овальные и треугольные кости. Группа костей запястья в запястье делает его сильным и гибким. Ваше запястье и рука не работали бы одинаково, если бы ваш лучезапястный сустав состоял только из одной или двух больших костей.
К восьми костям запястья относятся:
- ладьевидная кость, длинная ладьевидная кость под большим пальцем
- полулунная кость, серповидная кость рядом с ладьевидной
- трапециевидная, клиновидная кость рядом с трапецией
- головчатая, овальная или головчатая кость в середине запястья
- крючковидная кость, клиновидная кость под мизинцем на стороне кисти кость пирамидальной формы под крючковидной костью
- гороховидная, небольшая сесамовидная кость в форме гороха (кость, встроенная в сухожилие или мышцу), которая находится на вершине трехгранной кости
большой палец
Иллюстрация Джейсона Хоффмана
Запястье имеет три основных сустава . Это делает запястье более стабильным, чем если бы у него был только один сустав. Это также дает вашему запястью и руке широкий диапазон движений, позволяя выполнять множество различных движений и положений.
Это делает запястье более стабильным, чем если бы у него был только один сустав. Это также дает вашему запястью и руке широкий диапазон движений, позволяя выполнять множество различных движений и положений.
Суставы запястья позволяют запястью двигать рукой вверх и вниз, например, когда вы поднимаете руку, чтобы помахать. Эти суставы позволяют вращать руку и сгибать запястье вперед и назад, а также из стороны в сторону.
- Лучезапястный сустав. В лучезапястном суставе лучевая кость — более толстая кость предплечья — соединяется с нижним рядом костей запястья: ладьевидной, полулунной и трехгранной костями. Этот сустав в основном находится на стороне большого пальца вашего запястья.
- Локтевой сустав. Это соединение между локтевой костью — более тонкой костью предплечья — и полулунной и трехгранной костями запястья. Это сторона мизинца вашего запястья.
- Дистальный лучелоктевой сустав. Этот сустав находится в запястье, но не включает кости запястья.
 Он соединяет нижние концы лучевой и локтевой костей.
Он соединяет нижние концы лучевой и локтевой костей.
Пястные кости — это пять длинных костей кисти между запястьем и пальцами. Они составляют ладонь и видны сквозь кожу тыльной стороны ладони. Каждая пястная кость соответствует пальцу (пальцу) и состоит из основания, стержня или тела и головки.
Чуть толще и короче первая пястная кость обладает наибольшей подвижностью и может двигаться самостоятельно. Пястные кости со второй по пятую движутся рядом друг с другом и имеют одинаковый размер и форму. Из этих четырех костей наиболее подвижными являются четвертая и пятая.
Пять пястных костей:
- Первая (большой палец) пястная кость: самая толстая, самая короткая пястная кость, движется вместе с трапецией
- Вторая (указательная) пястная кость: самая длинная пястная кость с самым большим основанием, которое соединяется с трапецией, трапецией и головчатой костью
- Третья (средняя) пястная кость: сочленяется с головчатой костью
- Четвертая (кольцевая) пястная кость: сочленяется с головчатой и крючковидной костями Пятая (мизинец) пястная кость: самая маленькая пястная кость, сочленяется с крючковидной костью
Кости пальцев состоят из 14 узких костей, называемых фалангами. Каждый из четырех пальцев состоит из проксимальной, средней и дистальной фаланги. Большой палец имеет только проксимальную и дистальную фаланги.
Каждый из четырех пальцев состоит из проксимальной, средней и дистальной фаланги. Большой палец имеет только проксимальную и дистальную фаланги.
Три фаланги пальцев:
- Проксимальная фаланга. Проксимальная фаланга, самая крупная из фаланг, образует суставы с пястной костью и средней фалангой.
- Средняя (промежуточная) фаланга. Средняя фаланга образует суставы с проксимальной фалангой и дистальной фалангой.
- Дистальная фаланга. Дистальная фаланга поддерживает ноготь и чувствительную кожу кончика пальца и образует сустав со средней фалангой.
По данным Американского общества хирургии кисти (ASSH), суставы пальцев обеспечивают движение и позволяют выполнять такие действия, как щипки и захваты.
В соответствии с ASSH к четырем суставам пальцев относятся:
- Запястно-пястный сустав (CMC): сустав в дистальном отделе запястной кости и основании пястной кости
- Пястно-фаланговый сустав (MCP): проксимальная фаланга, позволяет зажимать, захватывать и двигать пальцами в нескольких направлениях
- Проксимальный межфаланговый (PIP): сустав между проксимальной и средней фалангами, позволяющий сгибать и разгибать палец
- Дистальный межфаланговый (DIP): сустав на кончике пальца возле ногтевого ложа :
- Трапециевидно-пястный сустав (TMC): CMC-сустав большого пальца, является более специализированным и обладает наибольшей подвижностью и гибкостью и захватывающий
- Межфаланговый сустав (IP): сустав кончика пальца возле ногтевого ложа
Возможно повреждение связок, сухожилий, мышц и нервов запястья, кисти и пальцев.
 В этой области также могут возникать некоторые состояния здоровья.
В этой области также могут возникать некоторые состояния здоровья.Распространенные травмы и состояния запястья, кисти и пальцев включают:
- Растяжение связок. Растяжение связок возникает при разрыве или растяжении связок. Это может быть связано с перенапряжением, физическим воздействием или падением.
- Импазионный синдром. Это состояние запястья, также называемое локтевым абатментом, возникает, когда локтевая кость руки немного длиннее лучевой кости. Обычно это происходит после того, как перелом запястья зажил неправильно (атипично) и делает локтевой сустав между этой костью и костями запястья менее стабильным.
- Боль при артрите. Артрит может возникнуть в любом суставе запястья, кисти или пальца, включая пястно-фаланговый сустав. Вы можете получить боль в лучезапястном суставе от артрита. Это может произойти из-за обычного износа или травмы запястья. Вы также можете заболеть ревматоидным артритом из-за дисбаланса иммунной системы.

- Перелом. Вы можете сломать любую кость запястья, кисти или пальцев в результате падения или другой травмы.
- Повторяющиеся стрессовые травмы. Обычные травмы запястья, кисти и пальцев происходят в результате повторяющихся движений. Это включает в себя набор текста, текстовые сообщения, письмо и игру в теннис. Симптомы включают отек, онемение и боль.
- Синдром запястного канала. Этот синдром возникает при компрессии срединного нерва. Синдром запястного канала может возникнуть в результате многократного перенапряжения запястья, высокого кровяного давления или диабета.
- Перелом боксера. Эта ударная травма обычно поражает четвертую и пятую пястные кости. Часто перелом боксера происходит, когда вы ударяете сжатым кулаком по твердому предмету.
- Трикотажный палец. Эта распространенная спортивная травма часто возникает на безымянном пальце, когда сухожилие возле кончика пальца отрывается от кости.
 Иногда необходимо хирургическое вмешательство.
Иногда необходимо хирургическое вмешательство. - Палец молоточка. Молоткообразный палец, также называемый бейсбольным пальцем, представляет собой ударную травму, поражающую сухожилие, выпрямляющее палец или большой палец. Сухожилие может порваться или отсоединиться от кости пальца, вызывая боль, кровоподтеки и отек.
- Спусковой крючок. Это состояние, также называемое стенозирующим теносиновитом, часто поражает большой и безымянный пальцы. Это может произойти после сильного использования рук и часто встречается у людей с диабетом и ревматоидным артритом. Симптомы триггерного пальца включают боль, скованность и ощущение блокировки или захвата, когда вы сгибаете или выпрямляете палец.
Ваша рука состоит из 27 костей запястья, ладони и пальцев. Он состоит из 8 костей запястья, 5 пястных костей и 14 фаланг пальцев.
Наряду с суставами рук, эти кости обеспечивают поддержку, гибкость и ловкость, поэтому вы можете выполнять целый ряд действий и движений.

Анатомия кисти | Команда Кости
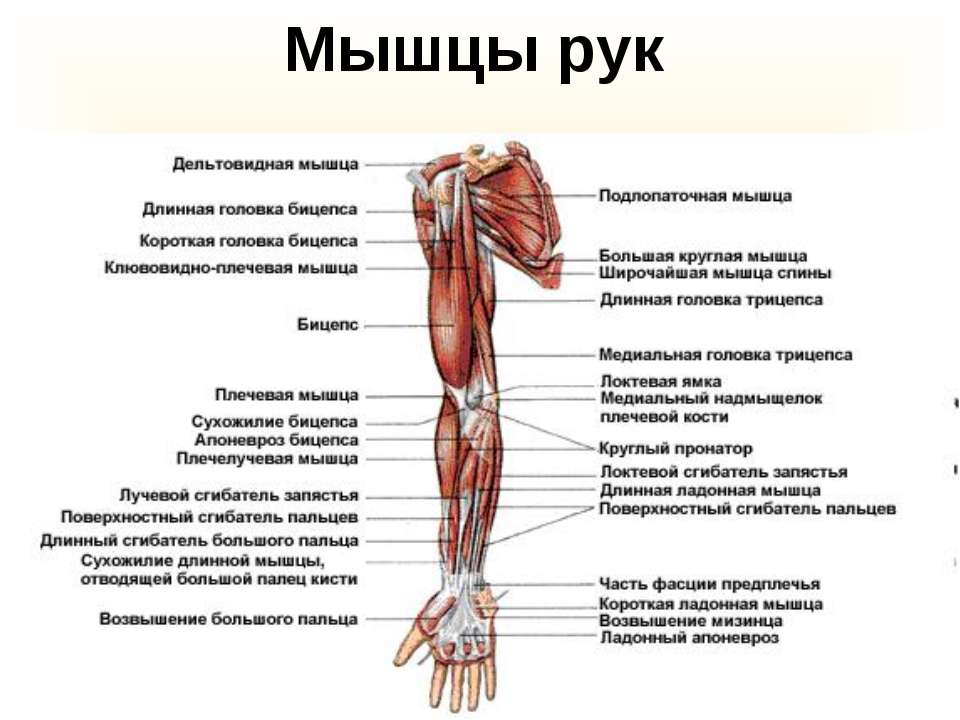
Движения кисти выполняются двумя наборами мышц и сухожилий: сгибателями для сгибания пальцев и большим пальцем и разгибателями для выпрямления пальцев. Мышцы-сгибатели располагаются на передней (ладонной) поверхности предплечья и прикрепляются сухожилиями к фалангам пальцев. Мышцы-разгибатели находятся на тыльной поверхности предплечья и связаны аналогичным образом. Большой палец имеет две отдельные мышцы-сгибатели, которые двигают большой палец в противоположном направлении и делают возможным захват.
Скелет кисти
В руке 27 костей: 8 костей запястья (запястья), расположенных в два набора по четыре; 5 костей пясти, по одной на каждый палец; и 14 пальцевых костей или фаланг, по 2 на большом пальце и по 3 на каждом пальце. Кости запястья входят в неглубокую выемку, образованную костями предплечья. Каждая пястная кость имеет проксимальное основание, стержень и дистальную головку. Основание каждой пястной кости соприкасается с дистальным рядом костей запястья, образуя запястно-пястный сустав .
 Головка каждой пястной кости контактирует с проксимальным
Головка каждой пястной кости контактирует с проксимальнымв пястно-фаланговом ( MP ) суставе .
Проксимальный ряд фаланг сочленяется со средним рядом фаланг в проксимальных межфаланговых (ПМФ) суставах , средний и дистальный ряды фаланг сочленяются в дистальных межфаланговых (ДМФ) суставах .
Кости запястья можно запомнить с помощью мнемоники « Некоторые любовники пробуют позы, с которыми они не справляются
- Ладьевидная или запястно-ладьевидная кости ( Некоторые )
Связи проксимальнее дистального запястного ряда - Лунат ( Влюбленные )
- Трехгранный ( Попробуйте )
- Гороховидный ( позиций )
Дистальный ряд (от лучевой до локтевой запястья)
Трапеция/Большой многоугольный ( Та )
- Трапециевидные/малоугольные ( Они )
- Головка ( Нельзя )
- Хамате ( Ручка )
Мышцы кисти - Внутренний (Происхождение в руке)
Внутренние мышцы руки участвуют в тонких движениях пальцев. К ним относятся мышцы Thenar и Hypothenar, которые выполняют функцию позиционирования большого и мизинца для защемления; и межкостные и червеобразные мышцы, которые прикрепляются к проксимальным фалангам и капюшонам разгибателей, участвуют в сгибании пястно-фаланговых суставов и разгибании межфаланговых суставов. См. таблицу ниже для краткого описания отдельных внутренних мышц и их функции
К ним относятся мышцы Thenar и Hypothenar, которые выполняют функцию позиционирования большого и мизинца для защемления; и межкостные и червеобразные мышцы, которые прикрепляются к проксимальным фалангам и капюшонам разгибателей, участвуют в сгибании пястно-фаланговых суставов и разгибании межфаланговых суставов. См. таблицу ниже для краткого описания отдельных внутренних мышц и их функции
Внутренние мышцы кисти Мышцы Происхождение Вставка Действие Иннервация Мышцы, действующие на второй-пятый пальцы Тыльные межкостные (4) локтевая сторона 1-го MC; обе стороны 2-4-го МС; радиальная сторона 5-го МС Бугорок проксимальной фаланги и тыльного апоневроза: радиально на 2-м и 3-м пальцах, ульнарно на 3-м и 4-м пальцах Отведение 2-4 пальцев от средней линии; гибкое соединение MCP, удлинение соединений PIP и DIP Локтевой нерв (C8-T1, передний) Ладонные межкостные (3) локтевая сторона 2-го и лучевая сторона 4-5-го MC Бугорок проксимальной фаланги и тыльного апоневроза: локтевой на 2-м пальце, радиально на 4-м и 5-м пальцах Приведите 2-й, 4-й и 5-й пальцы к средней линии руки.  Гибкое соединение MCP и удлинение соединений PIP и DIP
Гибкое соединение MCP и удлинение соединений PIP и DIPЛоктевой нерв (C8-T1, передний) Люмбрикалы (1 и 2) Сухожилия FDP в глубокой ладони радиальная сторона спинного расширения 2-го и 3-го пальцев Flex MCP, удлинитель DIP, PIP Срединный нерв (C8-T1, передний) Люмбрикалы (3 и 4) Сухожилия FDP в глубокой ладони радиальная сторона спинного расширения 4-го и 5-го пальцев Flex MCP, удлинитель DIP, PIP Локтевой нерв (c8-T1, передний) Пальмарис короткий локтевой край ладонного апоневроза Кожа в области гипотенара Рифленая кожа ладоней Локтевой нерв (C8-T1, передний) Минимальный похититель пальцев Гороховидная кость Локтевая сторона основания 5-й проксимальной фаланги Похитить 5-ю цифру Локтевой нерв (C8-T1, передний) Короткий сгибатель пальцев Удерживатель сгибателей и плечевой сустав Локтевая сторона основания 5-й проксимальной фаланги Flex 5-й шарнир MCP Локтевой нерв (C8-T1, передний) Противники минимальных цифр Удерживатель сгибателей и плечевой сустав Локтевая сторона основания 5-го MC Сгибание и противостояние Локтевой нерв (C8-T1, передний) Мышцы, действующие на большой палец Короткий похититель большого пальца (APB) Передняя поверхность трапеции ладьевидной кости лучевая сторона основания проксимальной фаланги Похищает большой палец Срединный n.  (C8-T1, передний)
(C8-T1, передний)Opponens pollicis Трапеция Переднебоковая поверхность 1-го МС Медиально поворачивает (противопоставляет) большой палец Срединный n. (C8-T1, передний) Короткий сгибатель большого пальца Поверхностная головка Поперечная связка запястья и трапеция лучевая сторона основания проксимальной фаланги Сгибает большой палец Срединный n. (C8-T1, передний) Глубокая головка радиальная сторона 2-го MC Локтевой нерв (C8-T1, передний) Приводящая мышца большого пальца Наклонная головка Передняя поверхность головчатой кости и 2-й и 3-й MC локтевая сторона основания проксимальной фаланги Приводит большой палец Локтевой нерв (C8-T1, передний) Поперечная головка Дистальная половина 3-го MC - Внешние (Начинаются в предплечье) Внешние мышцы кисти включают сгибатели и разгибатели запястья, которые стабилизируют запястье при легком тыльном сгибании, сгибатели пальцев (пять глубоких и четыре поверхностных) и разгибатели пальцев
Внешние мышцы кисти Мышцы Происхождение Вставка Действие Иннервация Мышцы, действующие на второй-пятый пальцы Разгибатель пальцев кисти (EDC) Латеральный надмыщелок плечевой кости средние и дистальные фаланги указательного, среднего и безымянного пальцев Разгибает пальцы и запястье при сжатии кулака Лучевой нерв (С7-С8, задний) Минимальный разгибатель пальцев (EDM) Сухожилие общего разгибателя Все фаланги пятого пальца Расширение пятой цифры Лучевой нерв (С7-С8, задний) Собственный разгибатель указательного пальца (EIP) Межкостная перепонка и локтевая кость средняя и дистальная фаланги указательного пальца удлиняет первую цифру и запястье Лучевой нерв (C8-T1, задний) Поверхностный сгибатель пальцев (FDS) Медиальный надмыщелок Основание средней фаланги каждого пальца Сгибает PIP, MCP и лучезапястный сустав Срединный нерв (C8-T1, передний) Глубокий сгибатель пальцев (FDP) Передний проксимальный отдел локтевой кости и IOM Основание дистальной фаланги каждого пальца Сгибает DIP, PIP, MCP и лучезапястные суставы — Срединный n.  (C7-T1, передний) для 2-3-го пальца
(C7-T1, передний) для 2-3-го пальца
-Локтевой n. (C7-T1, передний) для 4-5-гоМышцы, действующие на большой палец Длинный отводящий большой палец (APL) Задняя часть IOM и локтевая кость Основание 1-го МС, сбоку Отводит большой палец и запястье Радиальный н. (C8-T1, задний) Короткий разгибатель большого пальца (EPB) Задняя часть средней части лучевой кости и IOM Основание проксимальной фаланги Разгибает большой палец и отводит запястье Радиальный н. (C8-T1, задний) Длинный разгибатель большого пальца (EPL) Задняя поверхность IOM и задняя локтевая кость Основание средней фаланги Разгибание большого пальца и отведение запястья Радиальный н. (C8-T1, задний) Длинный сгибатель большого пальца (FPL) Передняя средняя лучевая кость и IOM Латеральная сторона основания проксимальной фаланги Сгибание большого пальца, пястно-фалангового сустава и запястья Срединный n.  (C7-T1, передний)
(C7-T1, передний)Кровоснабжение Кровоснабжение руки осуществляется через локтевую и лучевую артерии.
ЛОКТАЛЬНАЯ артерия продолжается на руке на медиальной (локтевой) стороне запястья. глубокая ладонная ветвь начинается чуть дистальнее латеральной стороны гороховидной кости, где обычно пальпируется локтевой пульс. Затем эта ветвь проходит через отдел гипотенара к глубокой ладонной дуге , анастамозируя с конечной ветвью лучевой артерии. апоневроз. Эта арка больше, чем глубокая арка. общие пальцевые артерии отходят от этой дуги; каждая разветвляется на собственных пальцевых ветвей , которые проходят на медиальной и латеральной стороне соседних пальцев в сосудисто-нервных пучках, содержащих пальцевую артерию, вену и нерв. запястье.
поверхностная ладонная ветвь лучевой артерии начинается на уровне конца лучевой кости и разветвляется непосредственно перед тем, как лучевая артерия проходит через «анатомическую табакерку», которая ограничена сухожилиями EPL и EPB и находится там, где можно пропальпировать пульс на лучевой артерии. Затем поверхностная ладонная ветвь проходит через отдел тенара и вносит незначительный вклад в поверхностная ладонная дуга .
Глубокая ладонная ветвь лучевой артерии вносит основной вклад в глубокую ладонную дугу . Он проходит вокруг основания большого пальца и проходит дорсально к 1-му MC, чтобы получить доступ к пространству тенара, где он становится глубокой ладонной дугой.
Иннервация кисти Рука иннервируется тремя основными нервами, локтевой, медиальный и лучевой нервы. 
ЛОКТЕВОЙ нерв входит в руку с локтевой артерией - Двигательная иннервация –
- локтевая половина FDP
- большая часть внутренних мышц (мышцы гипотенара, межкостные мышцы, 3 и 4 любберкалы, приводящая мышца большого пальца и глубокая головка лобной кости)
- Позволяет использовать силовой захват
- Ощущение — распространяется через дорсальную ветвь , дорсальные пальцевые ветви и ладонных цифровых ветвей .
- Локтевая сторона тыльной поверхности кисти, 5-й палец и локтевая половина 4-го пальца
- Курс
- Проходит с локтевой артерией через канал Гийона в запястье
- Тестовая функция
- Отведение пальцев с сопротивлением
- Пальпируйте брюшко первой тыльной межкостной мышцы
- Условия
- Кубитальный тоннель
- Ульнарный тоннель
СРЕДНИЙ Нерв входит в руку через запястный канал - Двигательная иннервация
- Большинство наружных сгибателей (FPL, FDS, лучевая половина FDP
- Много внутренних сгибателей большого пальца (opponens pollicis, APB, поверхностная головка FPB, червеобразные мышцы 1 и 2)
- Позволяет точно контролировать захват клещей
- Иннервирует мышцы тенара и две радиальные червеобразные кости
- Ощущение – распространяется ладонной кожной ветвью и ладонной (ладонной) пальцевой ветвью
- Ладонная сторона 1–3-го пальцев и лучевая половина 4-го пальца и их тыльные кончики
- Курс
- Проходит через запястный канал через ладонные запястья
- Тестовая функция
- Противопоставление большого пальца каждому пальцу
- Наблюдение за сокращениями мышц тенара
ЛУЧЕВОЙ Нерв с лучевой артерией. 
 Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.
Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.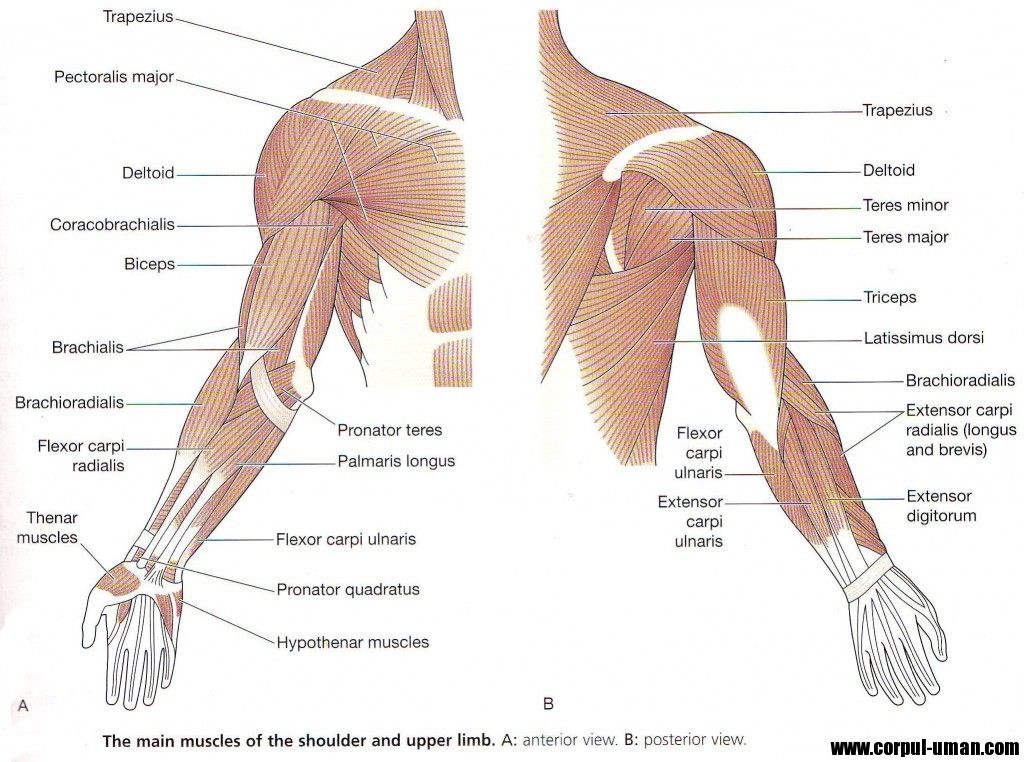
 Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
 Он соединяет нижние концы лучевой и локтевой костей.
Он соединяет нижние концы лучевой и локтевой костей. В этой области также могут возникать некоторые состояния здоровья.
В этой области также могут возникать некоторые состояния здоровья.
 Иногда необходимо хирургическое вмешательство.
Иногда необходимо хирургическое вмешательство.
 Головка каждой пястной кости контактирует с проксимальным
Головка каждой пястной кости контактирует с проксимальным К ним относятся мышцы Thenar и Hypothenar, которые выполняют функцию позиционирования большого и мизинца для защемления; и межкостные и червеобразные мышцы, которые прикрепляются к проксимальным фалангам и капюшонам разгибателей, участвуют в сгибании пястно-фаланговых суставов и разгибании межфаланговых суставов. См. таблицу ниже для краткого описания отдельных внутренних мышц и их функции
К ним относятся мышцы Thenar и Hypothenar, которые выполняют функцию позиционирования большого и мизинца для защемления; и межкостные и червеобразные мышцы, которые прикрепляются к проксимальным фалангам и капюшонам разгибателей, участвуют в сгибании пястно-фаланговых суставов и разгибании межфаланговых суставов. См. таблицу ниже для краткого описания отдельных внутренних мышц и их функции Гибкое соединение MCP и удлинение соединений PIP и DIP
Гибкое соединение MCP и удлинение соединений PIP и DIP (C8-T1, передний)
(C8-T1, передний) (C7-T1, передний) для 2-3-го пальца
(C7-T1, передний) для 2-3-го пальца  (C7-T1, передний)
(C7-T1, передний)