Содержание
И щёлкает, и ноет, и скрипит… Вертебролог о болях в спине
Из спины – куда угодно
Мне 77 лет, сначала появились боли в шее. Сегодня болит за ухом в области сосцевидного отростка. При ходьбе каждое движение отдает! Это связано с остеохондрозом?
Л.Н. Медвецкая, Миасс
Пациенты часто жалуются на подобный симптом. Вы описываете случай функционального блока первого и второго шейных позвонков. Вам нужно обратиться на консультацию к врачу-вертебрологу или хотя бы невропатологу.
Какие методы диагностики опорно-двигательного аппарата сегодня имеются?
Ультразвуковое исследование (УЗИ), магнито-резонансная терапия (МРТ) и рентгенография. УЗИ — недорогая и абсолютно безопасная для здоровья процедура, но её назначают преимущественно для исследования шейного отдела. Диагностика грудного отдела методом УЗИ возможна только у малышей, у взрослых этот отдел позвоночника уже недоступен для данного метода. В случае подозрения на поясничный остеохондроз диагностика методом УЗИ также возможна. Рентген предоставляет объективные данные о состоянии костного аппарата в любом из отделов позвоночника. Существенный недостаток этого метода — сильное ионизирующее воздействие, вредное для организма. Проводить такое исследование часто не рекомендуется. Детям назначается в случае крайней необходимости, беременным и вовсе противопоказан. МРТ предоставляет объективные и измеримые данные в трехмерном пространстве. Причем, в отличие от рентгена, в поле зрения попадают и мягкие ткани, а значит картина становится более полной. Однако интерпретация полученных данных предъявляет довольно высокие требования к квалификации врача. Следует учитывать, МРТ проводится в горизонтальном положении, без нагрузки и не учитывает биомеханику походки и осанки пациента. МРТ противопоказан людям с боязнью замкнутых пространств, эпилепсией и неврологическими расстройствами, с кардиостимулятором, металлическими протезами и при беременности.
В случае подозрения на поясничный остеохондроз диагностика методом УЗИ также возможна. Рентген предоставляет объективные данные о состоянии костного аппарата в любом из отделов позвоночника. Существенный недостаток этого метода — сильное ионизирующее воздействие, вредное для организма. Проводить такое исследование часто не рекомендуется. Детям назначается в случае крайней необходимости, беременным и вовсе противопоказан. МРТ предоставляет объективные и измеримые данные в трехмерном пространстве. Причем, в отличие от рентгена, в поле зрения попадают и мягкие ткани, а значит картина становится более полной. Однако интерпретация полученных данных предъявляет довольно высокие требования к квалификации врача. Следует учитывать, МРТ проводится в горизонтальном положении, без нагрузки и не учитывает биомеханику походки и осанки пациента. МРТ противопоказан людям с боязнью замкнутых пространств, эпилепсией и неврологическими расстройствами, с кардиостимулятором, металлическими протезами и при беременности.
Мне говорили, что мне нужно сделать компьютерную томографию…
В вашем случае будет малоинформативна: она больше подходит для полых органов, а в самом позвоночнике с её помощью мы мало что увидим. Лучше сделать рентгенографию шейного отдела позвоночника в прямой проекции. Тогда будет понятно соотношение первого и второго позвонков. Добавлю, что данный снимок делается с открытым ртом: зубы могут закрывать первый позвонок, если рот закрыт.
О болях в спине
Вскапывал в майские праздники огород — надорвал спину. Что делать?
Бутаков И.С., Агаповка
Перво-наперво дать спине покой на семь-десять дней. Если в этот период боли усилятся, прогрессируют и начнут отдавать в другие части тела, то желательно посетить невропатолога. Терпеть боль не советую.
А настойки, мази?
Все наружные мази, которые применяются как обезболивающее, имеют только одно действие — отвлекающее, они не решают саму проблему, не убирают причину. Дело в том, что в состав таких мазей входят агрессивные вещества, которые переключают болевые импульсы на себя. По большому счёту тут больше работает эффект самовнушения.
Дело в том, что в состав таких мазей входят агрессивные вещества, которые переключают болевые импульсы на себя. По большому счёту тут больше работает эффект самовнушения.
У меня товарищ практикует такое – берёт человека, который жалуется на боль в спине за подмышки, встряхивает – и боль как рукой снимает…
Это метод мануальной терапии, он оправдывает себя в случае с детьми. А когда проблемы у грузного взрослого человека, то всё это нежелательно. К сожалению, очень часто после такого воздействия взрослые люди приходят с обострением.
Я на шестом месяце беременности, меня боли в спине замучили! Можно делать массаж? Мне сказали, что только шейно- воротниковую зону можно разминать…
Зарецкая Альбина
И то аккуратно! Если боль в спине выраженная, то беременную пациентку лучше не трогать. Считается, что дополнительных внутренних резервов женщине хватает. Чем ближе к третьему триместру, у беременной начинают вырабатываться всевозможные биологически активные вещества, которые подавляют боль. Если проблемы со спиной вас ранее уже беспокоили, то, конечно, лучше было пролечиться до беременности. Теперь же придётся немного потерпеть.
Чем ближе к третьему триместру, у беременной начинают вырабатываться всевозможные биологически активные вещества, которые подавляют боль. Если проблемы со спиной вас ранее уже беспокоили, то, конечно, лучше было пролечиться до беременности. Теперь же придётся немного потерпеть.
А иглорефлексотерапия? Разве она опасна?
Некоторые гинекологи её разрешают беременным, но честно говоря, это определённый риск. Чем больше срок беременности, тем выше риск того, что в результате лечения позвоночника женщина родит раньше времени.
Я шахтёр. Спина болит уже года два, ночные судороги в ногах спать не дают!
Б.Г. Акатьев, Еткульский район
Вам необходимо прежде всего к невропатологу, потому что первое что надо сделать – определиться с диагнозом. Может, у вас вариант радикулопатии, когда боли идут от спинно-мозгового корешка, а, может быть, когда икроножные мышцы сокращаются из-за нехватки кальция. Скорее всего, необходимо комплексное обследование врача-невролога, сосудистого хирурга или флеболога. Только после этого можно будет понять, беспокоит вас сосудистая или нервная система.
Скорее всего, необходимо комплексное обследование врача-невролога, сосудистого хирурга или флеболога. Только после этого можно будет понять, беспокоит вас сосудистая или нервная система.
О детском сколиозе
Ребёнок учится в первом классе, ортопед поставил диагноз «сколиоз». Как его лечить?
А. Типунова, Верхний Уфалей
Нужно осмотреть шейный отдел. Вообще сколиозы делятся на две категории -наследственные и полученные в результате перенесенных родовых травм шейного отдела позвоночника. Зачастую сколиотическую деформацию провоцируют именно родовые травмы шейного отдела.
Да-да, сын после рождения носил воротник Шанца и долго держал голову только влево. Если это именно родовая травма можно что-то исправить?
Можно. Оптимальные сроки для лечения — полтора-три месяца после рождения ребёнка. Все мамы должны знать, что консультация вертебролога на первом году жизни ребёнка просто необходима: когда роды идут немного не по намеченному плану, шее малыша достается всегда. И лучше корригировать родовые травмы не затягивая: эластичность связочного аппарата у детей очень хорошая. В качестве методики обычно применяется кранео-сакральная терапия, это мягкая мануальная коррекция, без грубого воздействия на позвонки. Помните, что любая родовая травма шейного отдела может аукнуться вашему ребёнку впоследствии. Это может быть сколиотическая деформация, дисфункция мышц или даже развитие раннего остеохондроза шейного отдела.
Все мамы должны знать, что консультация вертебролога на первом году жизни ребёнка просто необходима: когда роды идут немного не по намеченному плану, шее малыша достается всегда. И лучше корригировать родовые травмы не затягивая: эластичность связочного аппарата у детей очень хорошая. В качестве методики обычно применяется кранео-сакральная терапия, это мягкая мануальная коррекция, без грубого воздействия на позвонки. Помните, что любая родовая травма шейного отдела может аукнуться вашему ребёнку впоследствии. Это может быть сколиотическая деформация, дисфункция мышц или даже развитие раннего остеохондроза шейного отдела.
О вреде «сидячей» работы
У меня сидячая работа, давно уже болит спина, при движениях едва ли не скрипит, но всё никак не соберусь дойти до врача. Что посоветуете?
Дорохова Елена, Челябинск
Посоветую всё-таки выбрать время и обратиться к врачу. Ощущение дискомфорта в спине должно было стать для вас первым «звоночком». Когда вы заметили, что часто сутулитесь, что к концу дня нередко ломит спину, болит поясница, немеют руки, уже надо было незамедлительно обращаться к врачу, чтобы осмотреть позвоночник и оценить его состояние. Если сегодня есть «прострелы» и боль в спине отдаёт в другие части тела (в поясницу, в ногу, в органы малого таза и т.д.), это уже повод для настоящей тревоги: периферическая нервная система посредством болевого синдрома сигнализирует — помоги мне срочно!
Ощущение дискомфорта в спине должно было стать для вас первым «звоночком». Когда вы заметили, что часто сутулитесь, что к концу дня нередко ломит спину, болит поясница, немеют руки, уже надо было незамедлительно обращаться к врачу, чтобы осмотреть позвоночник и оценить его состояние. Если сегодня есть «прострелы» и боль в спине отдаёт в другие части тела (в поясницу, в ногу, в органы малого таза и т.д.), это уже повод для настоящей тревоги: периферическая нервная система посредством болевого синдрома сигнализирует — помоги мне срочно!
А к какому врачу идти?
Начинать надо с невропатолога: он определит, неврологическая это патология или нечто другое.
На курс массажа спины пока можно записаться?
При обострениях остеохондроза и межпозвоночных грыжах, когда уже есть «прострелы», с массажем нужно быть аккуратнее. Дело в том, что разминание самих мышц не всегда приносит желаемый результат.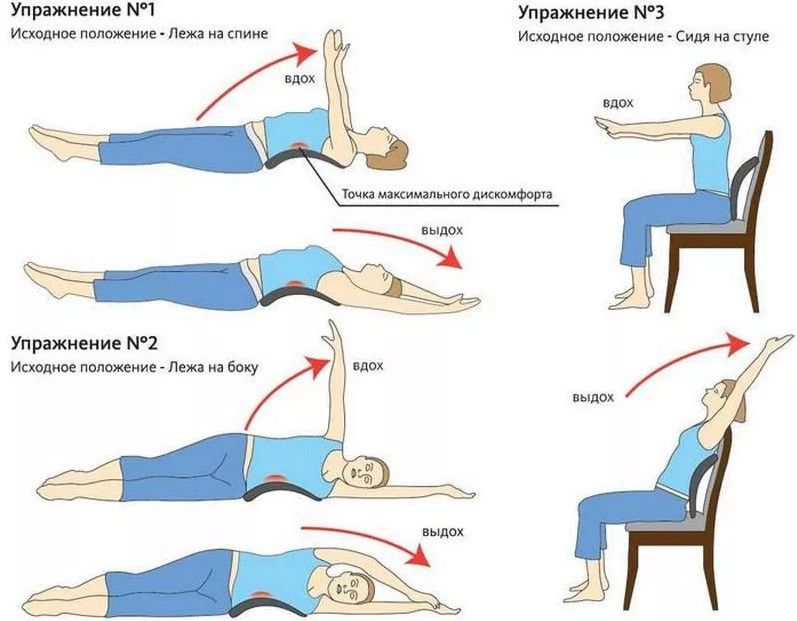 Если состояние не острое и ни один нервный корешок не зажат, классический массаж делать можно. Классический – это лечебный массаж, когда идёт работа с мышцами и связками, но не застрагиваются позвонки.
Если состояние не острое и ни один нервный корешок не зажат, классический массаж делать можно. Классический – это лечебный массаж, когда идёт работа с мышцами и связками, но не застрагиваются позвонки.
Если щёлкает в шее
Мне 71 год. Шея по вечерам страшно щёлкает и хрустит, на ночь приходится подушку валиком делать, только тогда полегче становится…
Нина Михайловна, Чебаркуль
Вы описываете симптомы остеохондроза шейного отдела. Предположительно это состояние можно отнести и к грыже межпозвоночного диска. Это очень серьёзный диагноз, подушка вашу проблему не решит, рекомендую очную консультацию вертебролога. Поскольку вы из области, попробуйте обратиться в областную больницу №1, там есть центр вертеброгенной патологии, где вам дадут полноценную консультацию, а также помогут и с массажем, и иглотерапией. Также можете приехать на приём к нам, на Воровского, 16 (предварительно запишитесь на приём по тел. +7(351)-728-20-60). Мануальную терапию ни в коем случае не проводите: в силу возраста шейный отдел надо беречь. Если есть возможность, обратитесь в группу лечебной физкультуры.
+7(351)-728-20-60). Мануальную терапию ни в коем случае не проводите: в силу возраста шейный отдел надо беречь. Если есть возможность, обратитесь в группу лечебной физкультуры.
Я ещё иногда заматываюсь в шаль или грею спину грелкой. Правда, помогает это не всегда.
Вообще прогревания при наличии боли нежелательны, это вам скажет любой доктор – будь то стоматолог, хирург и т.п. Помните, в фильме «Белые росы» к пояснице героя приложили разогретый кирпич и он вскочил и побежал? Вскочил он оттого, что ему нанесли ожог на поясничный отдел. При боли в позвоночнике хрящевая ткань отекает, а прогреванием мы этот отёк можем только увеличить. Тем самым возрастёт и давление на нервный корешок. Шаль — другое дело: она позволяет сосредоточить тепло собственного организма в определённом секторе.
О межпозвонковой грыже
У меня межпозвонковая грыжа. Была у нескольких специалистов – одни говорят, что надо оперировать, другие уверены в обратном.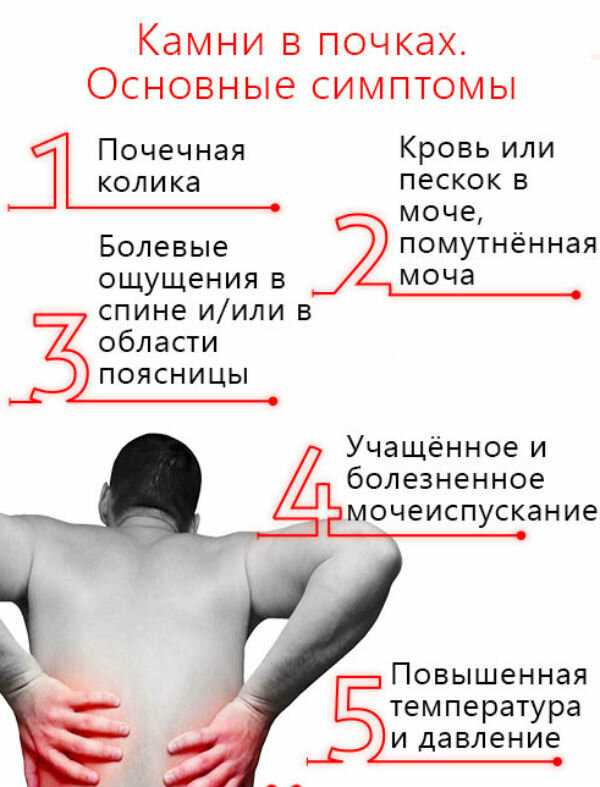 Что делать-то?
Что делать-то?
Врачи-нейрохирурги говорят так: если есть возможность консервативно лечить, то нужно идти этим путём. Консервативный метод лечения включает в себя иглорефлексотерапию и всё, что делается вручную. Если грыжа не больше 8 мм, то с помощью регулярного консервативного лечения реально ликвидировать дисфункцию и болевые синдромы. Кроме того, можно даже немного оттянуть позвонки друг от друга, особенно в той части, где произошло сдавливание межпозвоночного диска. Об оперативном лечении речь идёт, когда грыжа достигает 10 и более 10 мм. Прямым показанием к операции является секвестрация (когда часть грыжевого выпячивания отделяется от основной массы и начинает блуждать, прижимая нервные корешки как в своём сегменте, так и ниже).
А сколько длится реабилитация после операции?
От трёх до шести месяцев в зависимости от успешности операции. На этот срок человек, конечно, выпадает из нормальной жизни, его деятельность существенно ограничивается. Так, нельзя много сидеть, нужно стоять, ходить либо лежать. Имеет значение и возраст: чем старше человек, тем больше изменений в костной ткани. Очень часто на уровне гормональной перестройки (как правило, в период постменопаузы) происходит дегенерация костной ткани, то есть разрастание. Причем разрастается эта костная ткань там, где не надо. А это может давать очень острые боли с «прострелами».
Так, нельзя много сидеть, нужно стоять, ходить либо лежать. Имеет значение и возраст: чем старше человек, тем больше изменений в костной ткани. Очень часто на уровне гормональной перестройки (как правило, в период постменопаузы) происходит дегенерация костной ткани, то есть разрастание. Причем разрастается эта костная ткань там, где не надо. А это может давать очень острые боли с «прострелами».
«Аргументы и факты», май 2015.
⚕ Какой врач лечит спину и позвоночник❓
Последние данные статистики показывают, что более половины взрослого населения Земли (старше 25 лет) периодически страдают от дискомфорта и болей в спине. Какой врач лечит спину, если боль постоянная и тупая или носит острый, мучительный характер? К какому специалисту необходимо обратиться, если возникли проблемы со спиной? Эта статья посвящена ответам на данные вопросы.
Відкрити
Згорнути
Симптомы заболеваний спины
Тревожным знаком, при котором нужно обязательно обратиться в первую очередь к терапевту, должны стать не только сильные болезненные ощущения в области спины, позвоночника или поясницы, но и неприятные, дискомфортные ощущения после физической нагрузки, длительного пребывания в одной позе или после сна.
Причины болей в спине:
- патологии позвоночного столба;
- заболевания органов дыхания, сердца и сосудов;
- патологии органов малого таза;
- заболевания почек;
- онкологические поражения;
- лишний вес;
- переохлаждение;
- неправильное положение тела во время сна;
- сон на некачественном матрасе;
- гиподинамия.
Часто боли в спине сопровождают физиологические состояния такие как, беременность, боли в мышцах спины после значительных физических нагрузок, долгое пребывание в одном неудобном положении и т.д. Болезненные симптомы, как правило, проходят после устранения причины неприятного состояния.
Відкрити
Згорнути
Симптомы заболеваний спины и позвоночника:
- головокружение и головная боль;
- боль, проявляющаяся после ходьбы;
- сердечная боль (при нормальном ЭКГ) и др.;
- проблемы с пищеварением;
- онемение, нарушение чувствительности в руках или ногах;
- невозможность безболезненно выпрямить спину;
- прострелы в верхние и нижние конечности, ограниченность движений;
- скованность движений и болезненные ощущения в шейном отделе;
- боли в спине, которые возникают после физической нагрузки и локализуются в грудном и пояснично-крестцовом отделах;
- боль в спине после длительной статической позы (продолжительная работа в вынужденной позе, долгое сидение и т.
 д.).
д.).
Відкрити
Згорнути
Боль может обладать разной степенью тяжести, может быть сильной, ноющей, острой, присутствовать постоянно или носить переменный характер. Характер боли (давящая, тянущая, покалывающая или режущая) зависит от причины, которая ее вызвала.
Болевой синдром в спине может быть первичным, который вызван дистрофическими и другими патологическими изменениями структур позвоночного столба, мышц, связок и сухожилий, или вторичным, вызванным травмой, инфекционным агентом, опухолью или другими нарушениями.
В современном мире очень «помолодело» такое заболевание, как остеохондроз, для которого характерно ускоренное изнашивание и преждевременное старение костного аппарата.
Для каждого вида остеохондроза характерны свои симптомы:
- шейный отдел – головокружения и головные боли, ухудшение зрения, снижение слуха, шум в ушах, хриплый голос, храп, онемение рук, хруст при повороте шеи, постоянное чувство тяжести и ноющие болезненные ощущения в области шеи, покалывание в руках;
- грудной отдел – «сердечные» боли, болезненность при наклонах, во время вдоха и выдоха, затрудненность дыхания, ощущение тяжести в области груди и спины;
- поясничный отдел – острая или тупая боль в пояснице, синдром «холодных ног», нарушение потоотделения, спазмы стоп, сбои в менструальном цикле и нарушение эрекции.

Для успешного выздоровления очень важно как можно раньше начать лечение позвоночника. Так, при прогрессировании остеохондроза наблюдается разрушение хрящевой ткани позвоночного столба, которое на поздних стадиях заболевания восстановлению уже не подлежит.
Відкрити
Згорнути
Заболевания спины и позвоночника
Дорсопатия – это группа патологий опорно-двигательного аппарата, основным проявлением которых является боль в спине, которая может иррадиировать в голову и конечности. К дорсопатиям относятся воспалительные, дегенеративно-дистрофические, посттравматические, генетически обусловленные изменения позвоночного столба.
Наиболее распространенные заболевания спины и позвоночника:
- Кифоз
- Лордоз
- Сколиоз
- Остеопороз
- Спондилез
- Спондилоартроз
- Люмбалгия
- Радикулит
- Межпозвоночная грыжа
- Стеноз позвоночного канала
- Протрузии позвоночного столба
- Деструкция позвоночного столба
- Остеохондроз позвоночного столба
- Туберкулез позвоночного столба и др.

Відкрити
Згорнути
Первичное обращение к терапевту
При возникновении вопроса о том, какой врач лечит спину эффективно, быстро и безопасно, в первую очередь нужно обратиться к терапевту. После первичного осмотра и обследования врач направит к узкому специалисту, который занимается диагностикой и лечением конкретных заболеваний спины, позвоночного столба или внутренних органов. Для исключения патологий со стороны почек и мочевыделительной системы могут быть назначены консультации у нефролога и уролога.
Вертебролог – это врач, который лечит спину, специализируется на диагностике, лечении и профилактике заболеваний позвоночника. Чаще всего к вертебрологу обращаются с проблемами межпозвоночных дисков, нарушениями осанки, сколиотическими изменениями позвоночника, нестабильностью сегментов и функциональными изменениями позвоночного столба.
Вертебролог стремится подобрать наиболее оптимальный вариант нехирургического лечения позвоночного столба. От квалификации и опыта вертебролога зависит успешность проводимого консервативного лечения, или определения объективных показаний к оперативному вмешательству.
От квалификации и опыта вертебролога зависит успешность проводимого консервативного лечения, или определения объективных показаний к оперативному вмешательству.
Смежные специалисты для лечения позвоночника
Лечение позвоночника и целого ряда заболеваний опорно-двигательной системы осуществляют невропатолог, мануальный терапевт, ортопед или остеопат.
Боль в спине может проявляться в симптоматике целого ряда неврологических патологий. Основной задачей невролога является исключение злокачественных образований (опухоли позвонков, миеломная болезнь и др.), травматических болей, метаболических нарушений (остеопороз), некоторых инфекционных заболеваний.
Невропатолог должен учитывать патологии, которые могут представлять собой отражение болей в спине, и проявляющихся при заболеваниях сердца и сосудов (перикардит, инфаркт, ишемическая болезнь сердца, аневризма аорты), патологиях дыхательной системы (воспаление легких, плеврит), заболеваниях внутренних органов и мочевыводящих путей (язвенная болезнь, панкреатит, холецистит), инфекционных болезнях (инфекционный эндокардит, опоясывающий лишай).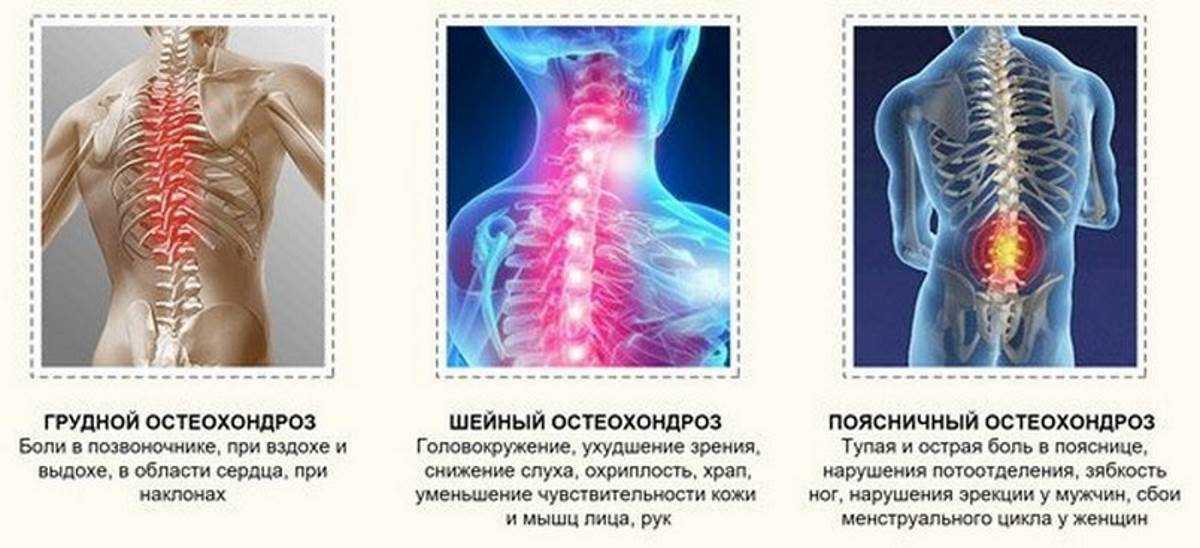
Мануальный терапевт в лечении заболеваний спины и позвоночника использует методы альтернативной медицины, исключающие прием фармакологических препаратов. В мануальной терапии используют различные методики восстановления здоровья позвоночника: массажные техники стретчинга, ударно-волновое воздействие, постизометрическую релаксацию, рефлексотерапию и др.
Используя различные методы, мануальный терапевт может вправить смещенные позвонки, уменьшить выпирание тканей при межпозвоночной грыже, убрать хронические головные боли при остеохондрозе и травмах мозга, болевой синдром при люмбалгии. Мануальная терапия помогает убрать неврологические расстройства, которые связаны с компрессией спинномозговых нервов, облегчить / вылечить состояния при миалгии и миозите, деформирующем артрозе, спондилоартрите, стенозе центрального позвоночного канала, радикулопатии и других патологических состояниях.
Ортопед диагностирует и лечит заболевания опорно-двигательного аппарата, рассматривает проблемы развития костно-мышечной системы, врожденные патологии, травмы, а также осложнения, вызванные инфекциями. Часто врачи-ортопеды лечат состояния посттравматического периода, профессиональные заболевания, связанные с опорно-двигательной системой.
Часто врачи-ортопеды лечат состояния посттравматического периода, профессиональные заболевания, связанные с опорно-двигательной системой.
Врач-остеопат рассматривает заболевание в тесной связи со всеми органами и системами организма. Его лечение основано на мягких манипуляциях (пальпации) с костями черепа, позвоночника, копчиковой кости, на восстановлении крово- и лимфотока, избавлении от зажимов, спаек, смещения внутренних органов, нормализациии тонуса мышечных тканей.
Травматолог занимается лечением растяжений и травм, полученных в результате резких движений, значительной физической нагрузки или других воздействий.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Відкрити
Згорнути
Источники
- Сайт Министерства Здравоохранения Украины / Здоровье А-Я
- Сайт Всемирной организации здравоохранения / Информационные бюллетени
- Сайт Национальной Академии медицинских наук Украины / Новости медицины
Відкрити
Згорнути
Автор статьи:
Харлап Игорь Васильевич
Врач-невролог, вертебролог, мануальный терапевт высшей категории, рефлексотерапевт высшей категории
Эксперт по направлению:
Смирнов Юрий Анатольевич
Врач-невролог, вертебролог, мануальный терапевт
Врачи
Вы устали от постоянной боли в спине? Не знаете какой врач лечит позвоночник? Лучшие специалисты Киева в филиалах клиники МЕДИКОМ на Оболони и Печерске проведут комплексную диагностику, выявят истинную причину болевого синдрома и предоставят индивидуальную схему лечения, исходя из особенностей заболевания и состояния организма больного. Не стоит терпеть боль! Звоните в наш колл-центр и вы узнаете как записаться на прием, стоимость и порядок проведения процедур и многое другое.
Не стоит терпеть боль! Звоните в наш колл-центр и вы узнаете как записаться на прием, стоимость и порядок проведения процедур и многое другое.
Показать еще
Сертификаты
Отзывы
27.09.2020 13:31
Назар
Чітко розписали спеціалізіації, дякую
02.01.2020 21:51
Лилия
Дякую — докладно і зрозуміло!
оставить отзыв
Восстановление порванной мышцы | Центр ортопедической хирургии и спортивной медицины
Боли, растяжения связок и болезненность являются обычным явлением, когда человек пытается прийти в форму. Однако разрывы мышц (также называемые растяжениями) могут быть более проблематичными. Те спортсмены, которые выводят свое тело за пределы точки отказа, выполняя форсированные повторения или экстремальные тренировки, скорее всего, получат более серьезные травмы, включая разрывы мышц. То же самое относится и к людям, которые занимаются спортом без подготовки, а также к тем, кто может попасть в аварию на работе. Дело в том, что если у вас есть мышца, ее можно растянуть или порвать. Вот что вам нужно знать о мышечных разрывах и, самое главное, о том, как их исправить, если вы не смогли их предотвратить.
Дело в том, что если у вас есть мышца, ее можно растянуть или порвать. Вот что вам нужно знать о мышечных разрывах и, самое главное, о том, как их исправить, если вы не смогли их предотвратить.
Что такое разрыв мышцы?
Разрыв мышц может произойти в любое время, когда ваши мышцы перенапрягаются или перенапрягаются. Это может произойти в результате истощения и усталости, неправильного или чрезмерного использования. Хотя может быть затронута любая мышца, разрывы мышц чаще всего возникают в нижней части спины, шее, плече и подколенном сухожилии.
Разорванные мышцы классифицируются по тяжести травмы: легкая , которая представляет собой простое растяжение, поражающее 5% мышечных волокон; умеренный — до 25-30%, сопровождающийся отеком, уменьшением объема движений и болью; и тяжелая , которая представляет собой фактический разрыв мышцы, сопровождающийся обширным отеком.
Симптомы разрыва мышц
Если вы разорвете мышцу, даже если она легкая, вы сразу об этом узнаете. Ожидайте боли и болезненности, а также спазмов и припухлости в пораженной области. В зависимости от серьезности деформации вам может быть трудно перемещать область, если вообще будет. Вы можете заметить припухлость, а также синяки и обесцвечивание, сопровождающиеся ощущением «стянутости» или скованностью. Если разрыв вызван чрезмерным использованием, симптомы могут занять недели, прежде чем вы, наконец, обратитесь за медицинской помощью. Если растяжение или разрыв являются острыми и серьезными, обычно вызванными несчастным случаем, поскальзыванием, падением, столкновением с чем-либо или подъемом чего-либо тяжелого, вам может потребоваться немедленное лечение. Ваш ортопед может назначить МРТ или рентген, чтобы подтвердить диагноз и порекомендовать надлежащее лечение, а также выяснить, сопровождал ли травму перелом кости или нет.
Ожидайте боли и болезненности, а также спазмов и припухлости в пораженной области. В зависимости от серьезности деформации вам может быть трудно перемещать область, если вообще будет. Вы можете заметить припухлость, а также синяки и обесцвечивание, сопровождающиеся ощущением «стянутости» или скованностью. Если разрыв вызван чрезмерным использованием, симптомы могут занять недели, прежде чем вы, наконец, обратитесь за медицинской помощью. Если растяжение или разрыв являются острыми и серьезными, обычно вызванными несчастным случаем, поскальзыванием, падением, столкновением с чем-либо или подъемом чего-либо тяжелого, вам может потребоваться немедленное лечение. Ваш ортопед может назначить МРТ или рентген, чтобы подтвердить диагноз и порекомендовать надлежащее лечение, а также выяснить, сопровождал ли травму перелом кости или нет.
Восстановление после мышечных разрывов
Восстановление после незначительного растяжения или разрыва может быть затруднено при соблюдении R. I.C.E. – это Отдых, Лед, Компрессия, Подъем – лечение травм. Ваш ортопед также может порекомендовать НПВП — нестероидные противовоспалительные препараты — для уменьшения отека. Умеренное мышечное растяжение или разрыв обычно можно лечить аналогичным образом, но в течение более длительного периода времени. Нормальная деятельность может быть возобновлена, когда возвращается полный диапазон движений без сопутствующей боли. Умеренные слезы могут потребовать физиотерапии. Серьезный разрыв, который требует хирургического вмешательства, может занять месяцы или больше, чтобы зажить. В этом случае помните поговорку: не навреди. — Жара, Алкоголь, Бег, Массаж — все это может нанести дополнительный ущерб, вызывая большее кровотечение и отек в мышечном разрыве, и поэтому запрещено.
I.C.E. – это Отдых, Лед, Компрессия, Подъем – лечение травм. Ваш ортопед также может порекомендовать НПВП — нестероидные противовоспалительные препараты — для уменьшения отека. Умеренное мышечное растяжение или разрыв обычно можно лечить аналогичным образом, но в течение более длительного периода времени. Нормальная деятельность может быть возобновлена, когда возвращается полный диапазон движений без сопутствующей боли. Умеренные слезы могут потребовать физиотерапии. Серьезный разрыв, который требует хирургического вмешательства, может занять месяцы или больше, чтобы зажить. В этом случае помните поговорку: не навреди. — Жара, Алкоголь, Бег, Массаж — все это может нанести дополнительный ущерб, вызывая большее кровотечение и отек в мышечном разрыве, и поэтому запрещено.
Предотвращение разрывов
В большинстве случаев разрывы мышц можно предотвратить, если соблюдать надлежащие методы разминки и никогда не заставлять холодные мышцы выполнять полный наклон. Использование правильной формы в любой деятельности также имеет решающее значение для поддержания здоровых мышц. Знайте пределы своего тела. Когда дело доходит до того, чтобы довести свое тело до предела, нет такого понятия, как «нет боли — нет пользы». На самом деле, боль часто является первым признаком того, что мышца была повреждена. Познакомьтесь со своим телом и поймите его сигналы. Это лучший способ не только избежать травм, но и обеспечить максимальную производительность.
Использование правильной формы в любой деятельности также имеет решающее значение для поддержания здоровых мышц. Знайте пределы своего тела. Когда дело доходит до того, чтобы довести свое тело до предела, нет такого понятия, как «нет боли — нет пользы». На самом деле, боль часто является первым признаком того, что мышца была повреждена. Познакомьтесь со своим телом и поймите его сигналы. Это лучший способ не только избежать травм, но и обеспечить максимальную производительность.
Если у вас разрыв мышцы или сильное растяжение
При реабилитации после любой мышечной травмы очень важно, чтобы ваш план лечения подходил именно вам. Врачи-ортопеды Центра ортопедической хирургии и спортивной медицины имеют опыт лечения всех видов ортопедических травм, включая разрывы мышц. Не рискуйте, так как это может продлить ваше выздоровление. Вы получаете выгоду от десятилетий совокупного опыта наших врачей, которые гарантируют, что вы получите надлежащее внимание, чтобы снова встать на ноги.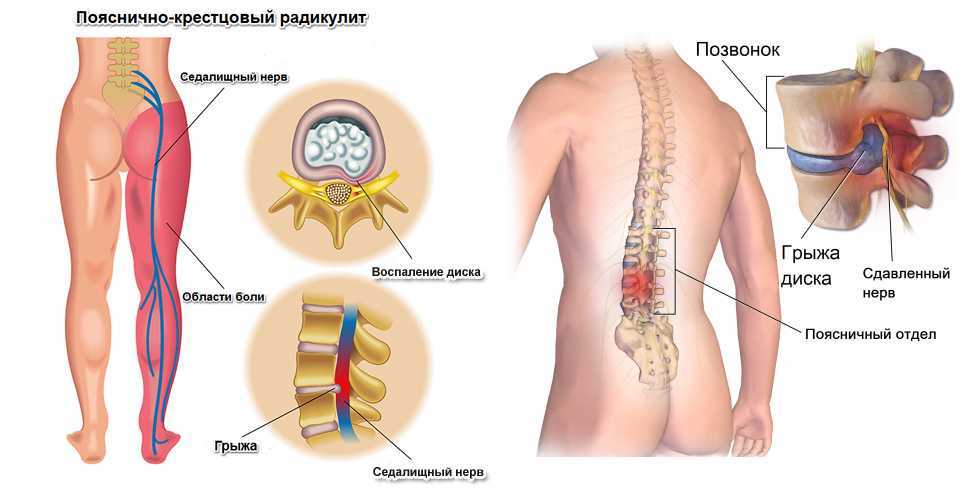 Не позволяйте такой травме, как разрыв мышцы, отбросить вас назад. Колл-центр ортопедической хирургии и спортивной медицины по телефону (210) 692-7400 или нажмите здесь сегодня.
Не позволяйте такой травме, как разрыв мышцы, отбросить вас назад. Колл-центр ортопедической хирургии и спортивной медицины по телефону (210) 692-7400 или нажмите здесь сегодня.
Порванные связки | Повреждение связок | Перейти к Ortho
Связки — это жесткие, эластичные, плотные полосы волокнистой ткани, которые соединяют две или более костей в суставе. Они поддерживают ваши суставы и ограничивают их движения. Связки являются вязкоупругими, что означает, что связка медленно удлиняется во время растяжения и возвращается к своей первоначальной структуре, когда напряжение исчезает. У вас есть связки вокруг лодыжек, локтей, коленей, плеч и других суставов.
Что такое разрыв связки?
Разрывы или растяжения связок возникают, если сустав чрезмерно растягивается или скручивается. Связки могут иметь неполные или полные разрывы. Неполный разрыв может ощущаться как сильное растяжение, в то время как полный разрыв может быть таким же болезненным, как сломанная кость. Разрывы связок являются распространенными спортивными и производственными травмами, но вы также можете получить такую травму в результате несчастного случая или в результате общего износа.
Разрывы связок являются распространенными спортивными и производственными травмами, но вы также можете получить такую травму в результате несчастного случая или в результате общего износа.
Каковы симптомы разрыва связки?
Существует несколько признаков и симптомов разрыва связки, в том числе:
- Щелкающий, хлопающий или хрустящий звук при повреждении
- Боль, которая не проходит в течение 24–72 часов
- Отек, который не проходит уменьшаться в течение 24–72 часов
- Синяки
- Ограниченная способность двигаться в суставе
- Неспособность выдерживать нагрузку на сустав
- Симптомы, которые ухудшаются
Какие связки чаще всего повреждаются?
Наиболее часто повреждаются связки голеностопного и коленного суставов. Разрыв связки голеностопного сустава обычно является результатом перекручивания (разрыва, растяжения или полного разрыва) связок, соединяющих кости голеностопного сустава. Разрыв связки колена обычно является результатом внезапного скручивающего движения (передняя крестообразная связка) или прямого удара по месту (задняя крестообразная связка) в результате футбольного мяча или дорожно-транспортного происшествия.
Разрыв связки колена обычно является результатом внезапного скручивающего движения (передняя крестообразная связка) или прямого удара по месту (задняя крестообразная связка) в результате футбольного мяча или дорожно-транспортного происшествия.
Другие часто повреждаемые связки включают плечо и запястье. Разрыв плечевой связки (разрыв суставной губы) часто возникает из-за повторяющихся движений плечами (например, при бросании мяча, поднятии тяжестей) или в результате острой травмы (например, удара плечом, сильного вытягивания руки над головой, чтобы предотвратить падение, падение на вытянутую руку и др.). Разрыв связки запястья часто происходит из-за искривления или скручивания запястья, что обычно происходит из-за рефлекса вытягивания руки, чтобы поддержать или сломать падение.
Как диагностируется разрыв связки?
Чтобы диагностировать разрыв связки, ваш врач может:
- Попросить вас подробно описать вашу травму.
- Проведите физический осмотр поврежденной области, попросив вас присесть, подпрыгнуть, шагнуть, согнуться или согнуться, проверяя вашу способность двигаться или переносить вес на сустав.

- Закажите визуализирующие обследования, такие как МРТ, УЗИ или рентген, для подтверждения диагноза разрыва связок или перелома.
Может ли разрыв связки зажить самостоятельно?
Хотя порванная связка со временем может зажить сама по себе, лучше всего обратиться за медицинской помощью, чтобы убедиться, что пораженный участок заживает правильно, без чрезмерного рубцевания.
Как лечить разрыв связок?
Существует несколько способов лечения разрыва связки. В зависимости от тяжести травмы врач может порекомендовать первую помощь, лекарства, физиотерапию или хирургическое вмешательство.
Первая помощь. В течение первых 72 часов после травмы вам может потребоваться регулярно прикладывать лед к поврежденному суставу, использовать бандаж для дополнительной поддержки или повязку для уменьшения отека, приподнять травму, а также отдыхать и не стоять на ногах. Некоторым пациентам могут порекомендовать использовать костыли, например, чтобы уменьшить нагрузку на травмированное колено.
Лекарства. Ваш врач может порекомендовать некоторые лекарства, отпускаемые без рецепта или рецептурные лекарства, чтобы уменьшить отек и боль. При сильной боли врач может ввести в травмированную область стероидные препараты.
Физиотерапия. Ваш врач может порекомендовать вам посещать физиотерапевта несколько дней в неделю, чтобы помочь вам восстановить полный диапазон движений. После нескольких амбулаторных процедур вам могут назначить упражнения, которые вы сможете продолжить дома.
Хирургия. Если у вас серьезная травма, врач может порекомендовать операцию. Операция будет зависеть от типа травмы. Например, при травме колена, такой как разрыв передней крестообразной связки (ПКС), хирург может удалить поврежденную ПКС и заменить ее тканью, чтобы на ее месте вырастить новую связку. После операции пациентам рекомендуется пройти физиотерапию, чтобы помочь в восстановлении.
Сколько времени занимает восстановление после разрыва связки?
Время восстановления после разрыва связки зависит от степени травмы. Для незначительных разрывов с микроскопическими повреждениями полное восстановление может занять до 6 недель, если вы не делаете ничего, чтобы увековечить травму (например, заниматься спортом до того, как ваш врач разрешит вам это делать). Очевидно, что чем серьезнее разрыв, тем больше времени потребуется на восстановление, особенно если требуется хирургическое вмешательство. В этот момент вам нужно будет следовать советам вашего хирурга по послеоперационному уходу, который может включать физиотерапию.
Для незначительных разрывов с микроскопическими повреждениями полное восстановление может занять до 6 недель, если вы не делаете ничего, чтобы увековечить травму (например, заниматься спортом до того, как ваш врач разрешит вам это делать). Очевидно, что чем серьезнее разрыв, тем больше времени потребуется на восстановление, особенно если требуется хирургическое вмешательство. В этот момент вам нужно будет следовать советам вашего хирурга по послеоперационному уходу, который может включать физиотерапию.
Как предотвратить разрыв связок?
Есть несколько способов предотвратить разрыв связок. Самое главное, растягивайтесь и делайте упражнения, укрепляющие мышцы. Это помогает предотвратить тендинит и слезы. Если мышцы слабые, они будут чрезмерно компенсироваться, что может привести к слезам.
Тренировки с отягощениями укрепляют мышцы, чтобы они могли действовать как амортизаторы. Выполняйте упражнения на разминку и заминку перед началом и окончанием тренировки.
 д.).
д.).