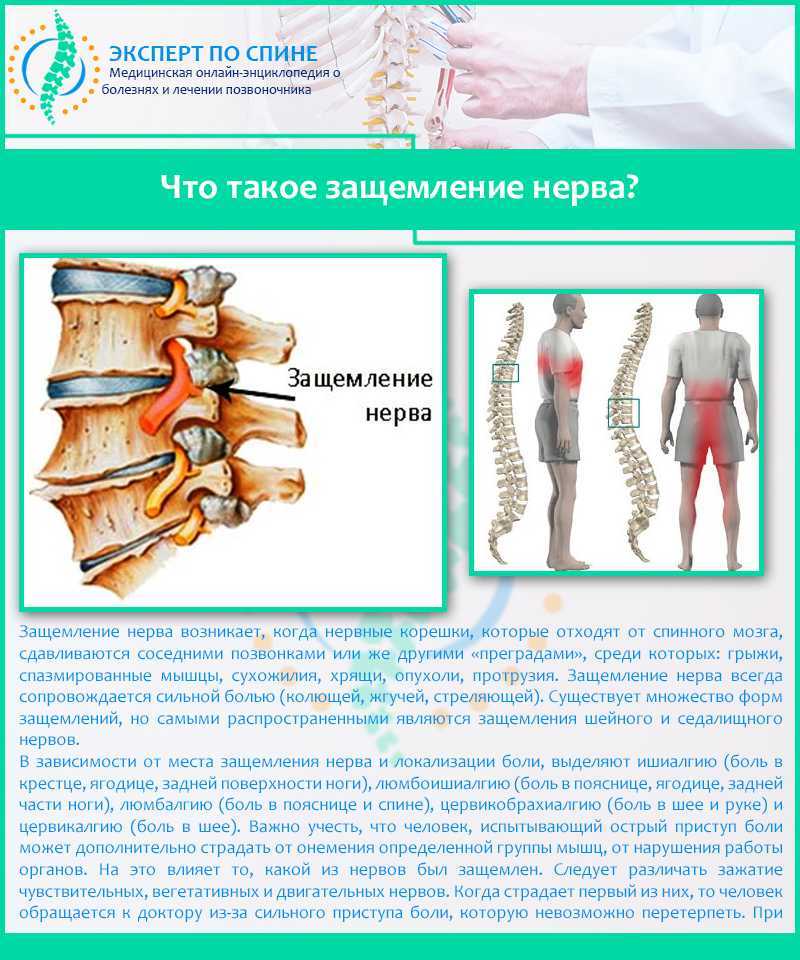
Содержание
В Челябинске помогли женщине, которая надорвала спину, когда с детьми и тяжелыми сумками бежала с Украины
39-летняя Оксана Д. переехала в Челябинск из Краматорска. Бежала практически под пулями с двумя детьми и тяжелыми сумками. Мужу удалось выехать несколько позже. Спешно собирая вещи, Оксана не вспоминала о запрете врачей поднимать что-либо тяжелее двух килограммов — 17 лет назад ей поставили диагноз «позвоночная грыжа». Естественно, по пути в Челябинск она сорвала спину. Но несмотря на боли и дискомфорт, приехав в пункт временного размещения в гостинице «Уралочка», Оксана стала активно помогать другим беженцам.
Составляла коллективные просьбы о помощи, общалась с официальными лицами, организовывала быт для восьми десятков человек. Вместе с волонтерами и неравнодушными жителями города Оксане удалось найти людям одежду и обувь, при помощь Уполномоченного по правам ребенка собрать в школу детей.
Однако недавно боль в спине стала невыносимой, Оксану буквально скрутило, она не могла разогнуться.
— У меня грыжа между последним поясничным позвонком и первым крестцовым. Она неоперабельная. Я упала во время беременности, потом были тяжелые роды, смещение. В 2005-ом врач поставил диагноз, «вытянул» грыжу и сказал её не трогать — иначе будет расти и останусь инвалидом, — рассказывает Оксана «Хорошим новостям». — В один день, уже здесь в Челябинске, я встала с постели, согнулась и больше не разогнулась, в таком положении меня и увезли в больницу.
Челябинские медики сняли болевой синдром, но женщине очень требовался специальный корсет, чтобы снять нагрузку на поясничный и крестцовый отделы. На просьбу о помощи после первого же письма журналистов откликнулась одна из уральских ортопедических компаний — Ortix. Сегодня Оксане доставили корсет — подобрали нужный по размеру. В нём она сможет ходить и осторожно выполнять бытовые дела, не боясь болей.
— У меня был корсет, но он остался дома. Все с собой не возьмешь, и я не думала, что он мне еще понадобится, как случилось, — говорит Оксана.
Беженцы из зоны СВО как правило просят не показывать их лиц
По словам врачей, чтобы полностью восстановиться, Оксане потребуется реабилитация. Как минимум нужно будет поработать с мануальным терапевтом и пройти санаторное лечение. Женщина уже ищет восстановительные программы в местных санаториях — говорит, что ей очень хорошо помогает физиотерапия и другие процедуры. Правда, оплатить их стоимость у семьи сейчас вряд ли получится — супруг Оксаны только получил российские документы и ищет работу. Но Оксана говорит, что привыкла не ждать, а искать возможности.
— Я должна выписаться на следующей неделе, но, честно говоря, уже хочу сбежать, — признается Оксана. — Спасибо врачам, сняли боль, подтвердили диагноз, сказали, что делать, я хочу домой.
Дома — пока в гостинице «Уралочка» — Оксану ждут семья, соседи и множество нерешенных проблем. Но женщина твердо настроилась начать жизнь с чистого листа и уже поступила в медицинский колледж. По первому образованию она ветеринар, но не работала по специальности из-за внезапно проявившейся аллергии на животных. «Надеюсь на людей у меня аллергии не будет», — шутит Оксана.
По первому образованию она ветеринар, но не работала по специальности из-за внезапно проявившейся аллергии на животных. «Надеюсь на людей у меня аллергии не будет», — шутит Оксана.
Кстати, у нас есть телеграм-канал Челябинский Ингалятор — подписывайтесь, чтобы читать еще больше хороших новостей
беженцы боль в спине медицина помощь
Почему болит копчик и что с этим делать
30 декабря 2019
Ликбез
Здоровье
Обязательно обратитесь к врачу, если боль продолжается дольше двух недель.
Копчик — это самая нижняя, похожая на хвостик часть позвоночника, состоящая из 3–4 сросшихся позвонков.
Фото: Maryna_Melnyk / Depositphotos
«Хвост» совсем маленький. Некоторые даже считают его рудиментом, то есть частью тела, доставшейся нам от каких‑то хвостатых предков и современному человеку абсолютно не нужной. Тем не менее копчик выполняет целый ряд важных функций. Например, помогает стабилизировать вес, когда вы сидите. Кроме того, копчик удерживает много сухожилий, мышц и связок, которые участвуют в работе мочеполовой системы и кишечника. Также к нему крепится часть мышечных пучков большой ягодичной мышцы — той, что необходима для разгибания бедра.
Например, помогает стабилизировать вес, когда вы сидите. Кроме того, копчик удерживает много сухожилий, мышц и связок, которые участвуют в работе мочеполовой системы и кишечника. Также к нему крепится часть мышечных пучков большой ягодичной мышцы — той, что необходима для разгибания бедра.
Учитывая всю эту функциональную нагрузку, неудивительно, что иногда копчик начинает ныть. А то и даёт о себе знать приступами достаточно сильной боли. Причин для кокцигодинии (так называют боль в копчике на научном языке) может быть множество.
Когда надо как можно быстрее обратиться к врачу
Боль в копчике крайне редко бывает опасной. В большинстве случаев она проходит сама собой — правда, иногда спустя недели или даже месяцы. Но есть ситуации, которые требуют медицинского контроля.
Немедленно обращайтесь к травматологу, а то и вызывайте скорую, если боль в копчике появилась после падения или иного удара и сопровождается:
- онемением в области поясницы и таза;
- обширными кровоподтёками;
- ощутимым дискомфортом при движении, потерей координации;
- отчётливым покалыванием в области копчика и прилегающих областях.

Скорую вызывать не надо, но запланируйте на ближайшее время визит к терапевту или хирургу, если:
- боль в копчике не проходит неделю или две;
- болезненные ощущения то уменьшаются и, кажется, исчезают, то снова возвращаются;
- помимо боли у вас повысилась температура;
- вы наблюдаете другие странные симптомы — боль в пояснице, нарушения координации, дискомфорт при сгибании‑разгибании ног, запоры и так далее.
Скорее всего, ничего страшного с вами не происходит. Но врач должен провести осмотр, чтобы исключить потенциально опасные заболевания.
Почему болит копчик и что с этим делать
Вот несколько наиболее распространённых причин кокцигодинии.
1. Падение или удар
Любые падения на ягодицы — неважно, прыгали ли вы на скейтборде или поскользнулись в гололёд — потенциально могут привести к ушибу, вывиху, а то и перелому копчика.
Что делать
Если боль в копчике появилась после падения или удара и она действительно вас тревожит, загляните к терапевту, травматологу или хирургу. Возможно, понадобится сделать рентген, чтобы уточнить состояние этой части позвоночника.
Возможно, понадобится сделать рентген, чтобы уточнить состояние этой части позвоночника.
2. Затянувшееся положение сидя
Копчик нередко начинает болеть, если вы слишком долго сидите на жёсткой скамье или, напротив, в излишне мягком кресле. Неудобная поза — тоже важный фактор возникновения кокцигодинии.
Что делать
Чаще всего достаточно поменять позу, чтобы боль уменьшилась или вовсе прошла. На будущее — старайтесь не засиживаться долгое время на одном месте. Это увеличивает нагрузку на позвоночник и не способствует здоровью в целом.
3. Беременность и роды
Копчик, а также мышцы и связки, которые он удерживает, к концу беременности становятся эластичными и гибкими. Это позволяет нижней части позвоночника изогнуться и пропустить через таз ребёнка во время родов.
Однако иногда во время родов происходит чрезмерное растяжение мышц и связок. Из‑за этого молодые мамы переживают боль в области копчика.
Кроме того, при сложных естественных родах копчик может быть повреждён — вплоть до трещин или перелома. Такое случается крайне редко, но данную ситуацию также стоит иметь в виду.
Такое случается крайне редко, но данную ситуацию также стоит иметь в виду.
Что делать
Следить за болезненными ощущениями. Если они не уменьшаются на 2–3 день после родов, обязательно посоветоваться с наблюдающим врачом и следовать его рекомендациям.
4. Травма от повторяющегося напряжения
Риск кокцигодинии повышается, если вы регулярно занимаетесь такими видами спорта, как езда на велосипеде или гребля. Во время занятий корпус циклично наклоняется вперёд. Это приводит к растяжению мышц и связок вокруг копчика.
Поначалу вы можете этого не замечать, но со временем напряжение накапливается. В итоге оно может повредить мышцы и связки, которые более не удержат копчик в правильном положении. А это вызовет хроническую боль и дискомфорт.
Что делать
Обратиться к терапевту или травматологу. Медик предложит симптоматическое лечение, чтобы уменьшить боль. Возможно, вам назначат миорелаксанты — препараты, которые помогают мышцам расслабляться. Также эффективным может быть массаж.
5. Избыточный или недостаточный вес
Если вы весите слишком много, ваше тело может оказывать избыточное давление на копчик, когда вы сидите.
Слишком худым тоже нелегко: у них недостаточно ягодичного жира, чтобы уменьшить давление копчика на окружающие ткани. Всё это может стать причиной кокцигодинии.
Что делать
Прежде всего — привести массу тела к здоровой норме. Вторая важная рекомендация уже была озвучена выше: старайтесь не проводить слишком много времени сидя.
6. Старение
С возрастом копчик уплотняется, становится более жёстким и может больно давить на окружающие ткани.
Также с годами изнашиваются межпозвоночные диски — в том числе и тот, с помощью которого копчик прикреплён к позвоночнику. В результате любая нагрузка на «хвост» становится болезненной.
Что делать
Обратиться к терапевту. Врач подскажет, как уменьшить боль. Возможно, пропишет обезболивающие препараты, в том числе и в виде инъекций. Также полезными могут быть физиотерапевтические процедуры (например, прогревание или иглоукалывание) и лечебная физкультура.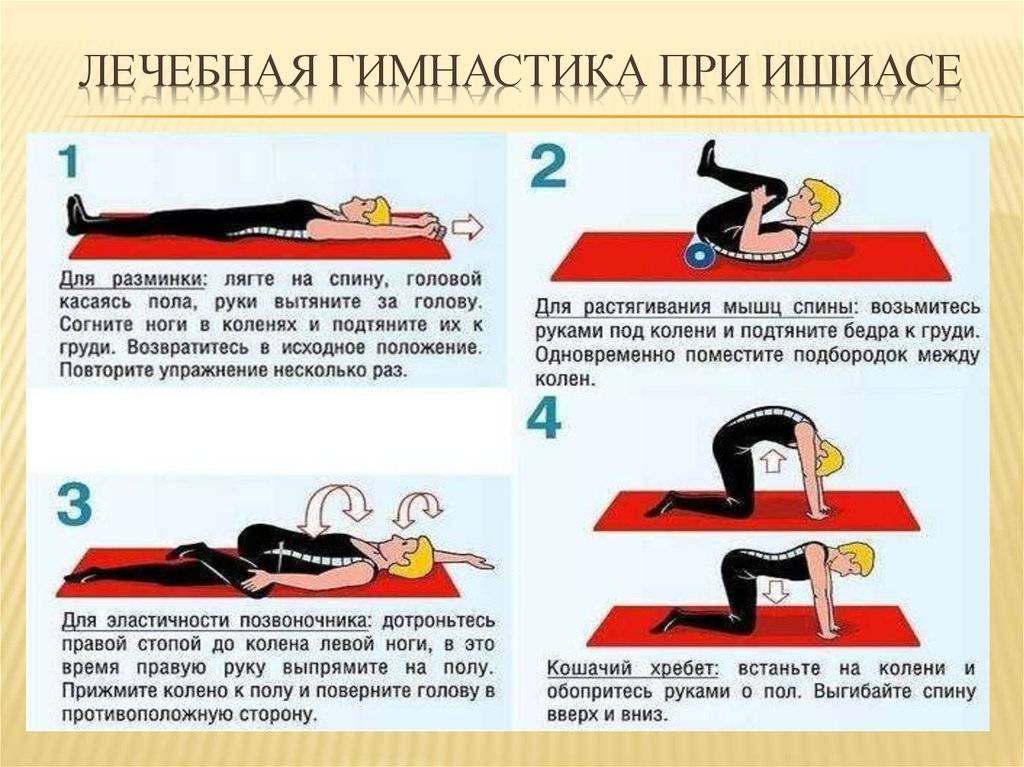
7. Инфекции и опухоли
Крайне редкий, но всё же возможный вариант. Кокцигодинию могут спровоцировать инфекции, возникшие в основании позвоночника или окружающих копчик мягких тканях. Виновником бывает и рак — кости или метастатический (развившийся в какой‑то иной части организма и давший метастазы в копчик).
Что делать
Если вы понятия не имеете, почему болит копчик, но переживаете ощутимый дискомфорт дольше 1–2 недель, консультация с терапевтом обязательна. Впрочем, мы это уже писали выше.
Как уменьшить боль в копчике в домашних условиях
Ещё раз повторим: в абсолютном большинстве случаев боль в копчике проходит сама собой. Пока она не исчезла, облегчить состояние можно следующими способами:
- Примите безрецептурное обезболивающее. Например, на основе парацетамола или ибупрофена.
- Приложите к области копчика холодный компресс на 10–15 минут. Это может быть грелка с прохладной водой или обёрнутый в тонкую ткань пакет со льдом.
- Старайтесь меньше сидеть и больше двигаться.

- Сделайте пальцами самомассаж области вокруг копчика. Это поможет расслабить напряжённые мышцы.
- Если состояние здоровья позволяет, займитесь пилатесом или йогой. Эти техники предлагают в том числе упражнения на растяжку, которые помогут расслабить окружающие копчик мышцы.
Читайте также 😓🤒🤕
- Почему болит низ живота и что с этим делать
- Почему болит шея и что с этим делать
- Почему болит спина и что с этим делать
- Почему болит голова по утрам: 5 распространённых причин
- Почему болит грудь: 11 безобидных и пугающих причин
Боль в пояснице | Переломы, вывихи и деформации
ПЕЧАТЬ ЭТОЙ СТРАНИЦЫ
Анатомия
Позвоночник состоит из маленьких костей (позвонков), расположенных друг над другом, создавая естественные изгибы спины. В позвоночнике выделяют три сегмента: шейный, грудной и поясничный.
В позвоночнике выделяют три сегмента: шейный, грудной и поясничный.
- Шейный отдел позвоночника включает шею и состоит из семи небольших позвонков, начинающихся у основания черепа и заканчивающихся верхней частью грудной клетки.
- Грудной отдел позвоночника состоит из 12 позвонков и начинается в верхней части груди, продолжается до середины спины и соединяется с грудной клеткой.
- Поясничный отдел позвоночника состоит из пяти позвонков, расположенных в нижней части спины; поясничные позвонки больше, потому что они несут большую часть веса тела.
Между позвонками расположены плоские, круглые, эластичные прокладки (межпозвонковые диски), которые действуют как амортизаторы и позволяют спине сгибаться или сгибаться. Диски в поясничном отделе позвоночника состоят из толстого наружного кольца хряща (кольца) и внутреннего гелеобразного вещества (ядра). В шейном отделе диски такие же, но меньшего размера.
Каждый позвонок имеет отверстие (отверстие) в центре, и они выстраиваются в линию, образуя позвоночный канал.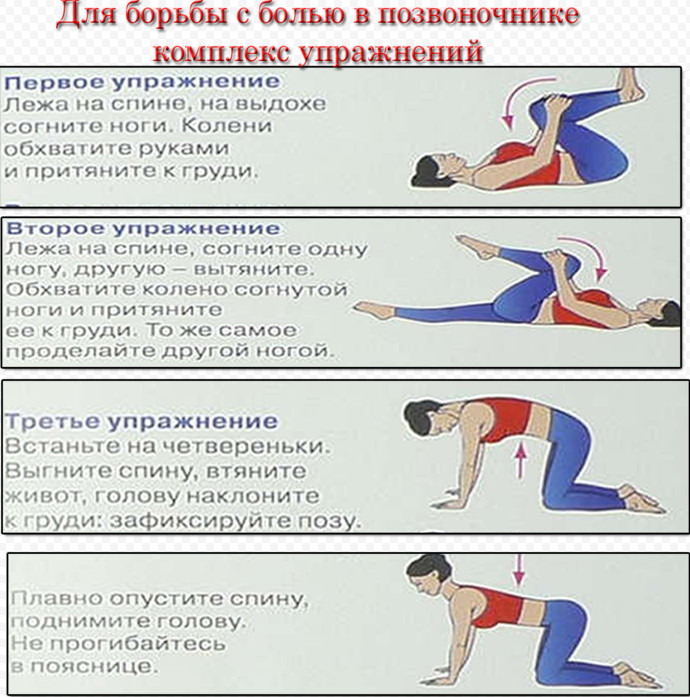 Спинной мозг и другие нервные корешки, защищенные позвонками, проходят через позвоночный канал. Нервы ответвляются от позвоночного столба через позвоночные отверстия, передавая сообщения между мозгом и мышцами. Фасеточные суставы выравниваются в задней части позвоночника, соединяя позвонки вместе и обеспечивая вращение и движение. Как и все суставы, хрящ покрывает поверхность, где сходятся фасеточные суставы.
Спинной мозг и другие нервные корешки, защищенные позвонками, проходят через позвоночный канал. Нервы ответвляются от позвоночного столба через позвоночные отверстия, передавая сообщения между мозгом и мышцами. Фасеточные суставы выравниваются в задней части позвоночника, соединяя позвонки вместе и обеспечивая вращение и движение. Как и все суставы, хрящ покрывает поверхность, где сходятся фасеточные суставы.
Мышцы, сухожилия и связки представляют собой волокнистые тяжи ткани, которые соединяют позвонки и обеспечивают движение, обеспечивая при этом поддержку и стабильность позвоночника и верхней части тела.
- Три типа мышц поддерживают позвоночник: разгибатели (задние и ягодичные мышцы), сгибатели (брюшные и подвздошно-поясничные мышцы) и косые или ротаторы (боковые мышцы).
- Сухожилия прикрепляют мышцы к костям. Когда мышца сокращается, сухожилие натягивает кость, с которой оно соединено, заставляя эту часть тела двигаться.
- Связки соединяют одну кость с другой и поддерживают суставы тела.
 Эластичная структура связок позволяет им растягиваться в пределах своих возможностей, а затем возвращаться в нормальное положение.
Эластичная структура связок позволяет им растягиваться в пределах своих возможностей, а затем возвращаться в нормальное положение.
Описание
Хотя большинство людей испытывают боль в пояснице в какой-то момент своей жизни, боль варьируется от человека к человеку и от одного случая к другому. Боль в спине может быть от легкой до сильной, прерывистой или постоянной, начинаться постепенно или внезапно, может быть кратковременной или длиться в течение длительного периода времени. Независимо от того, как и почему возникает боль в спине, она может сделать многие повседневные действия трудными или неудобными для выполнения.
Наиболее распространенными причинами болей в пояснице являются напряжения и растяжения мышц, сухожилий или связок нижней части спины, начиная от простых растяжений и заканчивая частичными или полными разрывами. мышцы, окружающие поврежденную область, обычно воспаляются, вызывая спазмы спины, которые приводят к сильной боли в пояснице и затруднениям при движении.
Причины
Боль в пояснице может быть вызвана многими потенциальными причинами, в том числе определенными действиями или движениями, которые создают чрезмерную нагрузку на нижнюю часть спины, например, поднятие тяжестей, поднятие тяжестей при скручивании, внезапные движения или падения. Виды спорта, которые требуют скручивающих движений (например, гольф), или любого типа внезапных ударов или резких движений, также являются частой причиной растяжения или напряжения мышц спины. Старение может быть фактором многих заболеваний спины, поскольку оно вызывает дегенеративные изменения в позвоночнике, которые могут начаться уже в возрасте тридцати лет или даже раньше. Эти изменения могут сделать спину более склонной к болям или травмам, особенно если вы переусердствуете. Однако при использовании надлежащих методов профилактики естественные дегенеративные изменения, вызванные старением, не должны мешать большинству людей вести продуктивную, в целом безболезненную жизнь.
- Гиперактивность — Боль в мышцах из-за гиперактивности является частой причиной болей в пояснице.
 Чрезмерная активность или участие в незнакомой деятельности может привести к перенапряжению и повреждению мышечных и связочных волокон, что приведет к скованности и болезненности в нижней части спины и других частях тела. Дискомфорт обычно легкий и проходит в течение нескольких дней.
Чрезмерная активность или участие в незнакомой деятельности может привести к перенапряжению и повреждению мышечных и связочных волокон, что приведет к скованности и болезненности в нижней части спины и других частях тела. Дискомфорт обычно легкий и проходит в течение нескольких дней. - Разрыв диска — Небольшие разрывы внешней части диска (кольца) иногда возникают при старении. Те, у кого разрывы дисков, могут вообще не испытывать боли или могут испытывать боль, которая длится недели, месяцы или даже дольше. У небольшого числа людей разрыв диска вызывает постоянную боль, которая длится годами, что делает его инвалидизирующей травмой. Причина такой разницы в уровне боли еще не совсем понятна.
- Грыжа диска — Проскальзывание или грыжа диска — это распространенная травма диска, которая часто возникает, когда движения при подъеме, вытягивании, сгибании или скручивании приводят к тому, что желеобразный центр диска (ядро) давит на его внешнее кольцо (кольцо).
 Если диск сильно изношен или поврежден, ядро может продавливаться насквозь. Когда грыжа межпозвонкового диска выпячивается в направлении позвоночного канала, она оказывает давление на чувствительные спинномозговые нервы, вызывая боль. Грыжа межпозвонкового диска в нижней части спины часто сдавливает нервные корешки, ведущие к ноге и стопе, вызывая ишиас, боль в нижней части спины или бедре, которая иррадиирует в ягодицу и вниз по ноге.
Если диск сильно изношен или поврежден, ядро может продавливаться насквозь. Когда грыжа межпозвонкового диска выпячивается в направлении позвоночного канала, она оказывает давление на чувствительные спинномозговые нервы, вызывая боль. Грыжа межпозвонкового диска в нижней части спины часто сдавливает нервные корешки, ведущие к ноге и стопе, вызывая ишиас, боль в нижней части спины или бедре, которая иррадиирует в ягодицу и вниз по ноге. - Дегенерация диска — С возрастом наши межпозвонковые диски начинают изнашиваться и сжиматься. В некоторых случаях они полностью разрушаются, и фасеточные суставы позвонков трутся друг о друга, вызывая боль и скованность. Этот износ фасеточных суставов, обычно называемый остеоартритом, может привести к дальнейшим проблемам со спиной, таким как спинальный стеноз.
- Дегенеративный спондилолистез — При дегенеративном спондилолистезе общий износ и изменения, вызванные старением, затрудняют для суставов и связок удержание позвоночника в правильном положении, и позвонок может начать смещаться со своего места.
 Слишком сильное скольжение может привести к давлению костей на спинномозговые нервы.
Слишком сильное скольжение может привести к давлению костей на спинномозговые нервы. - Растяжение поясничного отдела — Растяжение связок — это растяжение или разрыв связок, соединяющих одну кость с другой, часто вызванное падением или внезапным скручиванием. Боль, кровоподтеки, отек и воспаление являются общими симптомами растяжения связок. Интенсивность их будет варьироваться в зависимости от тяжести растяжения связок.
- Растяжение поясничного отдела — Иногда его называют растяжением мышц спины. Это повреждение сухожилий и/или мышц нижней части спины. Поясничное растяжение может варьироваться от простого растяжения до частичного или полного разрыва комбинации мышц и сухожилий. Когда эти ткани растягиваются слишком сильно, могут возникать микроскопические разрывы различной степени, вызывающие воспаление в окружающей области и приводящие к болезненным спазмам спины и затруднениям при движении.
- Спинальный стеноз —Поскольку наши позвоночники изменяются и со временем, нормальный износ и последствия старения могут привести к сужению позвоночного канала (спинальный стеноз).
 Это оказывает давление на спинной мозг и корешки спинномозговых нервов и может вызвать боль, онемение или слабость в ногах.
Это оказывает давление на спинной мозг и корешки спинномозговых нервов и может вызвать боль, онемение или слабость в ногах. - Остеоартрит — При коллапсе межпозвонковых дисков и развитии остеоартрита ваше тело может отреагировать ростом новых костей (шпор) в фасеточных суставах, чтобы поддерживать позвонки. Со временем костные шпоры могут привести к сужению позвоночного канала. Остеоартроз также может вызывать утолщение связок, соединяющих позвонки, что еще больше сужает позвоночный канал.
- Сколиоз — Этот аномальный изгиб позвоночника является распространенным заболеванием, которым страдают многие дети и подростки. У пожилых пациентов с артритом также может развиться сколиоз. Если задействовано давление на нервы, это состояние может привести к болям в спине и симптомам в ногах.
- Другие причины — Боль в спине может иметь множество причин, некоторые из которых могут быть серьезными. Особенно важно проконсультироваться со своим лечащим врачом, если у вас есть заболевания сосудов или артерий, рак в анамнезе или боль, которая всегда присутствует, несмотря на изменения уровня вашей активности или положения.

Симптомы
Боль в спине варьируется в зависимости от основной причины и тяжести травмы. Боль может быть описана как острая или колющая, тупая, ноющая или похожая на коня Чарли или судороги. Лежание или полулежа часто уменьшают боль в пояснице, независимо от причины. Независимо от вашего возраста или симптомов, если вы испытываете боль в спине, которая не проходит в течение нескольких недель или связана с лихорадкой, ознобом или неожиданной потерей веса, важно позвонить своему врачу.
Люди с болью в пояснице могут испытывать один или несколько из следующих симптомов:
- Боль в спине, которая усиливается при наклоне, подъеме, стоянии, ходьбе или сидении.
- Боли в спине, которые приходят и уходят, часто чередуются с хорошими и плохими днями.
- Боль, которая распространяется из спины в ягодицу или внешнюю область бедра, но не вниз по ноге.
- Боль, связанная с ишиасом, включая боль, распространяющуюся из спины в ягодицу и ногу, которая может сопровождаться или не сопровождаться онемением, покалыванием или слабостью, спускающейся к стопе (также возможен ишиас без болей в спине).

Диагностика
Изучив вашу историю болезни и обсудив ваши симптомы, ваш врач проведет медицинский осмотр, который может включать: просьбу наклониться вперед, назад и из стороны в сторону; измерение функций нервов в ногах путем проверки рефлексов на коленях и лодыжках; и дополнительное тестирование силы и чувствительности.
Ваш врач может запросить рентген, чтобы выявить очевидные причины болей в спине, такие как переломы костей, возрастные изменения, искривления или деформации костей. Для подтверждения диагноза могут потребоваться другие диагностические тесты, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ). Сканирование костей может быть рекомендовано для исключения менее распространенных источников болей в спине, таких как рак или инфекция. Если остеопороз вызывает беспокойство, может потребоваться тест на плотность кости, чтобы определить, вызвана ли боль в спине переломами позвоночника, которые являются результатом ослабления кости остеопорозом.
Нехирургическое лечение
Хотя боль в пояснице может привести к инвалидности, лекарства и терапевтические процедуры часто могут облегчить боль, необходимую для комфортного возобновления повседневной деятельности без хирургического вмешательства. Ваш врач обсудит с вами варианты и определит подходящую комбинацию лечения для вашего конкретного состояния.
- Отдых —При сильной боли в пояснице можно рекомендовать отдых, но только на 1 или 2 дня. Для эпизодов продолжительностью более 2 недель естественной тенденцией для большинства пациентов является отказ от использования. Этот недостаток активности может привести к ослаблению мышц и их атрофии (атрофии мышц), что, в свою очередь, вызывает усиление болей в пояснице, поскольку мышцы в меньшей степени способны поддерживать позвоночник.
- Ацетаминофен или аспирин — эти препараты могут использоваться для облегчения легкой боли, обычно с небольшими побочными эффектами.

- Нестероидные противовоспалительные препараты (НПВП) — Такие препараты, как ибупрофен или напроксен, могут облегчить боль, воспаление и отек. Большинство людей знакомы с безрецептурными НПВП, такими как аспирин и ибупрофен, однако независимо от того, используете ли вы их без рецепта или по рецепту, их следует принимать с осторожностью. Использование этих лекарств в течение более одного месяца должно быть рассмотрено с вашим лечащим врачом. Если во время приема противовоспалительных средств у вас развился кислотный рефлюкс или боли в животе, обязательно поговорите со своим врачом. Если у вас есть серьезные противопоказания к приему НПВП или ваша боль плохо контролируется, можно рассмотреть возможность применения других типов обезболивающих, в зависимости от вашей конкретной проблемы.
- Наркотические обезболивающие —Эти препараты редко показаны при болях в пояснице.
- Стероиды, пероральные или инъекционные — Стероиды являются мощными противовоспалительными средствами, которые могут помочь уменьшить отек, воспаление и боль, а также онемение (но не слабость) в ногах.
 Многие пациенты испытывают кратковременное облегчение от инъекций стероидов, однако обычно они не обеспечивают излечения, и дискомфорт часто возвращается со временем. Пациенты должны получать не более 3 инъекций в год. Хотя инъекции стероидов менее инвазивны, чем операция, они назначаются только после полного медицинского обследования. Существует несколько типов этих процедур, обсудите риски и преимущества каждого из них со своим врачом.
Многие пациенты испытывают кратковременное облегчение от инъекций стероидов, однако обычно они не обеспечивают излечения, и дискомфорт часто возвращается со временем. Пациенты должны получать не более 3 инъекций в год. Хотя инъекции стероидов менее инвазивны, чем операция, они назначаются только после полного медицинского обследования. Существует несколько типов этих процедур, обсудите риски и преимущества каждого из них со своим врачом. - Миорелаксанты — Эти лекарства, такие как циклобензаприн или каризопродол, могут быть назначены на краткосрочной основе для облегчения сильной боли в пояснице, связанной с мышечными спазмами.
- Физиотерапия — Физиотерапия может включать пассивные методы, такие как тепло, лед, массаж, ультразвук или электрическая стимуляция. Растяжка, поднятие тяжестей, сердечно-сосудистые и другие упражнения, используемые в активной терапии, могут быть очень полезными для облегчения боли и восстановления подвижности и силы нижней части спины.

- Массаж — Стимулируя кровоток в нижней части спины, массаж может способствовать заживлению, а также помогает ослабить напряженные мышцы нижней части спины и высвободить эндорфины, которые действуют как естественные обезболивающие организма.
- Хиропрактика или манипуляционная терапия — Осторожные мануальные манипуляции принимают различные формы и, как правило, являются безопасным вариантом, помогающим расслабить напряженные мышцы спины, облегчить боль и ускорить заживление в нижней части спины. Однако следует соблюдать особую осторожность, если у пациента остеопороз или грыжа диска, поскольку в этих случаях манипуляции на позвоночнике могут ухудшить симптомы или даже вызвать другие травмы.
- Лед, тепло и другие методы — Прикладывание льда или какого-либо охлаждающего компресса сразу после травмы может помочь уменьшить воспаление. Через 48 часов ваш врач может порекомендовать прикладывание тепла к нижней части спины в качестве долгосрочной терапии для стимуляции кровотока и заживления в поврежденной области.
 Правильный способ приложить лед к травме — приложить колотый лед непосредственно к поврежденному участку, но поверх тонкой ткани. Лед нельзя прикладывать непосредственно к коже, его следует прикладывать не более чем на 15–20 минут за один раз, выжидая не менее часа между сеансами обледенения. Химические холодные продукты («голубой» лед) не следует наносить непосредственно на кожу, и они не так эффективны.
Правильный способ приложить лед к травме — приложить колотый лед непосредственно к поврежденному участку, но поверх тонкой ткани. Лед нельзя прикладывать непосредственно к коже, его следует прикладывать не более чем на 15–20 минут за один раз, выжидая не менее часа между сеансами обледенения. Химические холодные продукты («голубой» лед) не следует наносить непосредственно на кожу, и они не так эффективны. - Брекеты — Хоть они и не всегда полезны, некоторые люди сообщают, что их ношение позволяет им чувствовать себя более комфортно и стабильно. Ортез корсетного типа, который можно обернуть вокруг спины и живота, чаще всего используется при болях в пояснице.
- Вытяжение — Несмотря на то, что поясничное вытяжение полезно для некоторых пациентов, оно дает очень ограниченные результаты, и нет никаких научных доказательств его эффективности.
- Другие программы, основанные на упражнениях — Пилатес, йога и некоторые другие программы упражнений полезны для некоторых пациентов.

Хирургия
Хирургическое лечение боли в пояснице не всегда возможно, и обычно его не рассматривают, если только нехирургические варианты лечения не были опробованы в течение от 6 месяцев до 1 года и не привели к успеху.
- Спондилодез — Когда движение является источником боли, спондилодез может использоваться для устранения движения между позвоночными сегментами. Выполняемая в течение десятилетий, эта процедура объединяет болезненные позвонки вместе (обычно с помощью костного трансплантата), поэтому они срастаются в единую твердую кость. Винты, стержни или кейдж обеспечивают стабильность позвоночника во время заживления костного трансплантата. Эта операция может быть выполнена через брюшную полость, бок, спину или небольшое отверстие рядом с копчиком. Ни одна из этих процедур не была доказана лучше, чем другие, и ваш врач обсудит, какая из них наиболее подходит для вас. Результаты спондилодеза варьируются от эффективного устранения боли до полного отсутствия улучшения, при этом для полного выздоровления требуется более года.

- Замена диска — Во время этой процедуры диск удаляется и заменяется искусственными частями, аналогично замене тазобедренного или коленного сустава. Операция проводится через брюшную полость, обычно на двух нижних дисках позвоночника. Цель этой процедуры — позволить сегменту позвоночника сохранить некоторую гибкость и нормальное движение. Хотя это больше не считается новой технологией, результаты замены искусственного диска по сравнению со слиянием противоречивы.
- Риски и осложнения — Любая операция сопряжена с некоторыми рисками, и они варьируются от человека к человеку. Осложнения, как правило, незначительны, поддаются лечению и вряд ли повлияют на конечный результат. Ваш хирург-ортопед поговорит с вами перед операцией, чтобы объяснить любые потенциальные риски и осложнения, которые могут быть связаны с вашей процедурой.
Профилактика
Хотя мы не можем избежать нормального износа позвоночника, который приходит с возрастом, существует множество способов защитить позвоночник и уменьшить влияние любых проблем. Здоровый образ жизни — хорошее начало.
Здоровый образ жизни — хорошее начало.
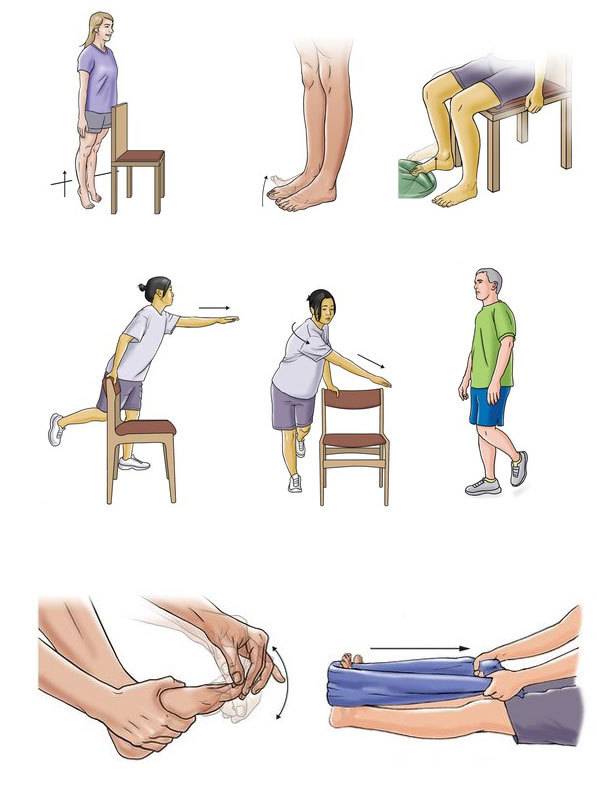
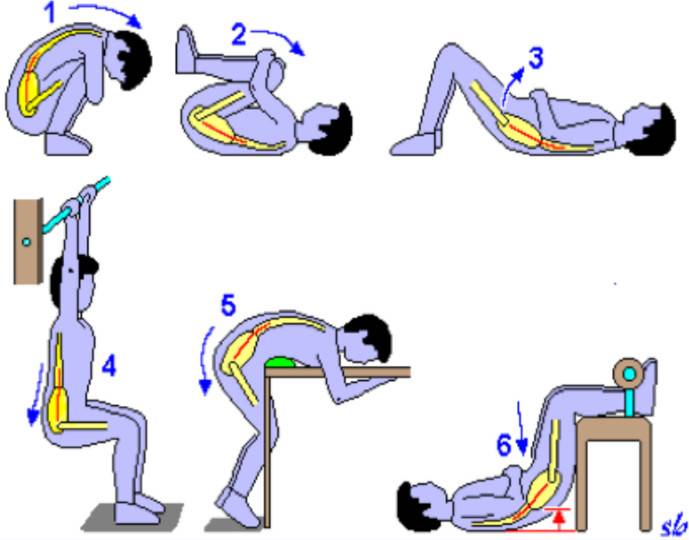
- Упражнения и физическая активность — Регулярно занимайтесь физическими упражнениями и сочетайте ходьбу, плавание или другие виды деятельности с программой подготовки позвоночника, упражнениями для нижней части спины или специальными упражнениями для растяжки и укрепления мышц спины и живота. Как правило, те, кто регулярно тренируется и растягивает мышцы спины, реже страдают от болей в пояснице из-за растяжений, растяжений, разрывов или спазмов. Хотя некоторые мышцы нижней части спины получают адекватную нагрузку во время повседневной деятельности, многие этого не делают. Они, как правило, ослабевают с возрастом, если не целенаправленно на них воздействовать. Полная программа упражнений для нижней части спины может включать в себя: растяжку для облегчения болей в спине, упражнения для укрепления спины и аэробные упражнения с низкой ударной нагрузкой.
Регулярная продолжительная программа растяжения подколенного сухожилия (мышца, проходящая через заднюю часть бедра) также поможет уменьшить и предотвратить напряжение мышц спины и травмы.
 Напряженность в подколенном сухожилии ограничивает движение таза, что может напрягать нижнюю часть спины. Постепенно удлиняя эти мышцы, регулярная растяжка подколенного сухожилия может снизить нагрузку на нижнюю часть спины.
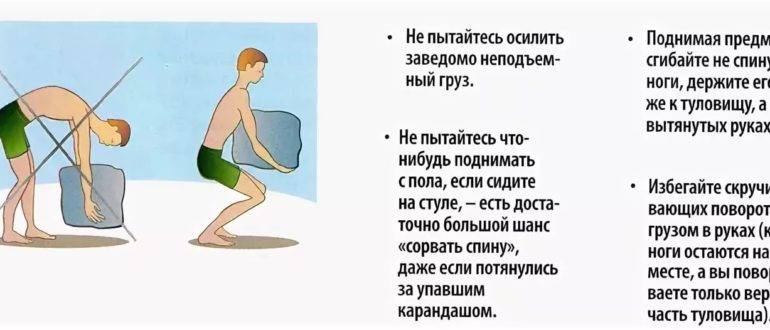
Напряженность в подколенном сухожилии ограничивает движение таза, что может напрягать нижнюю часть спины. Постепенно удлиняя эти мышцы, регулярная растяжка подколенного сухожилия может снизить нагрузку на нижнюю часть спины. - Правильный подъем — Держите спину прямо и согните колено, когда поднимаете что-либо — не наклоняйтесь. Используйте ноги, чтобы поднимать тяжелые предметы, а не спину.
- Поддерживайте здоровый вес — Избыточный вес создает дополнительную нагрузку на позвоночник и нижнюю часть спины.
- Избегайте курения — Было показано, что никотин и другие ингредиенты дыма вызывают старение позвоночника быстрее, чем обычно.
- Правильная осанка — Соблюдайте правильную осанку, когда вы стоите, сидите и поднимаете предметы; это важно для здоровья позвоночника и помогает избежать проблем с поясницей. при необходимости терапевт может показать вам самые безопасные способы стоять, сидеть или поднимать тяжести.

Боль в спине в результате несчастного случая с поскальзыванием и падением
Внезапное поскальзывание и падение может мгновенно вызвать сильную боль в спине. Падение может помешать вам выполнять свои повседневные обязанности, такие как работа, вождение автомобиля или уход за семьей.
Есть две категории поскальзываний и падений, в зависимости от причины поскальзывания и направления падения. Поскальзывание и падение происходит из-за скользкой поверхности, и пострадавший обычно падает назад. Когда кто-то спотыкается о неровный тротуар или предмет на дороге, он обычно падает вперед.
Тип падения влияет на то, как вы повредите спину. Если вы пострадали от любого типа падения и в результате этого страдаете от болей в спине, немедленно свяжитесь с нашим офисом по телефону (855) 77-SPINE для осмотра и постановки диагноза.
Несчастные случаи с поскальзыванием и падением
Часто люди, получившие травмы в результате поскальзывания и падения, не осознают, что получили травму, в течение дня или более после инцидента.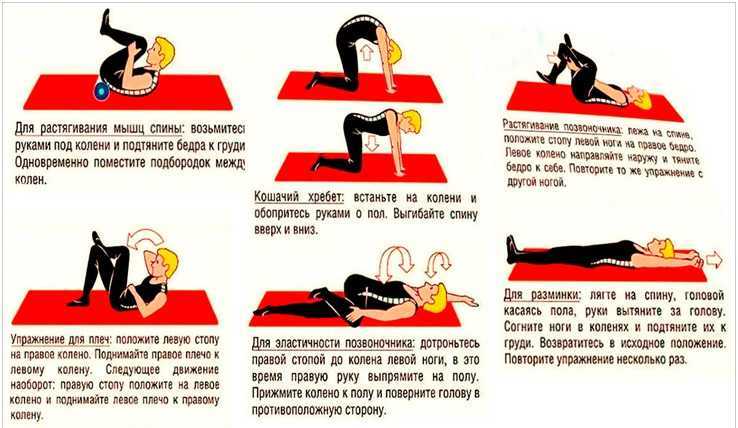 Боль может возникнуть из-за самого падения, или удар может усугубить ранее существовавшее состояние. Боль в спине, возникающая в результате несчастного случая с поскальзыванием и падением, может быть серьезной, и ее нельзя игнорировать. Некоторые распространенные травмы, связанные с поскальзыванием и падением или спотыканием и падением, включают:
Боль может возникнуть из-за самого падения, или удар может усугубить ранее существовавшее состояние. Боль в спине, возникающая в результате несчастного случая с поскальзыванием и падением, может быть серьезной, и ее нельзя игнорировать. Некоторые распространенные травмы, связанные с поскальзыванием и падением или спотыканием и падением, включают:
Травмы шейного отдела позвоночника
Эти травмы затрагивают шею. Кость может сместиться, потенциально повреждая спинной мозг. Эта нестабильная ситуация обычно требует хирургической коррекции.
Перелом
Сломанная кость в позвоночнике вызывает сильную боль. При падении назад часто вовлекается копчик. Переломы различаются по степени тяжести: от простых переломов до переломов с разрывом кости.
Грыжи дисков
Грыжи дисков образуются, когда их мягкие центры, студенистое ядро, проталкивают твердые оболочки, раздражая соседние нервы. Боль возникает в пораженной области, которая при падении может включать шею, верхнюю или нижнюю часть спины, ноги или ягодицы. Когда грыжа сдавливает нервы, возникает покалывание, слабость и онемение. Грыжи дисков также известны как межпозвоночные диски.
Когда грыжа сдавливает нервы, возникает покалывание, слабость и онемение. Грыжи дисков также известны как межпозвоночные диски.
Травмы мягких тканей
Падения часто вызывают напряжение мышц и/или сухожилий или растяжение связок. Помимо боли, симптомы включают отек и потерю гибкости. Наиболее серьезный тип растяжения связок после падения связан с шеей. Эти травмы излечиваются безоперационными методами, включая физиотерапию.
Хлыстовая травма
Хотя хлыстовая травма возникает в основном при автомобильных авариях, неудачное падение может вызвать такое же сильное раскачивание головы вперед и назад. В отличие от хлыстовой травмы в результате автомобильной аварии, хлыстовая травма от падения обычно приводит к боли в нижней части спины или ногах.
При незначительных травмах спины постельный режим и противовоспалительные препараты, скорее всего, решат проблему. При более серьезных травмах лечение варьируется от физиотерапии до хирургического вмешательства.



 Эластичная структура связок позволяет им растягиваться в пределах своих возможностей, а затем возвращаться в нормальное положение.
Эластичная структура связок позволяет им растягиваться в пределах своих возможностей, а затем возвращаться в нормальное положение. Чрезмерная активность или участие в незнакомой деятельности может привести к перенапряжению и повреждению мышечных и связочных волокон, что приведет к скованности и болезненности в нижней части спины и других частях тела. Дискомфорт обычно легкий и проходит в течение нескольких дней.
Чрезмерная активность или участие в незнакомой деятельности может привести к перенапряжению и повреждению мышечных и связочных волокон, что приведет к скованности и болезненности в нижней части спины и других частях тела. Дискомфорт обычно легкий и проходит в течение нескольких дней. Если диск сильно изношен или поврежден, ядро может продавливаться насквозь. Когда грыжа межпозвонкового диска выпячивается в направлении позвоночного канала, она оказывает давление на чувствительные спинномозговые нервы, вызывая боль. Грыжа межпозвонкового диска в нижней части спины часто сдавливает нервные корешки, ведущие к ноге и стопе, вызывая ишиас, боль в нижней части спины или бедре, которая иррадиирует в ягодицу и вниз по ноге.
Если диск сильно изношен или поврежден, ядро может продавливаться насквозь. Когда грыжа межпозвонкового диска выпячивается в направлении позвоночного канала, она оказывает давление на чувствительные спинномозговые нервы, вызывая боль. Грыжа межпозвонкового диска в нижней части спины часто сдавливает нервные корешки, ведущие к ноге и стопе, вызывая ишиас, боль в нижней части спины или бедре, которая иррадиирует в ягодицу и вниз по ноге.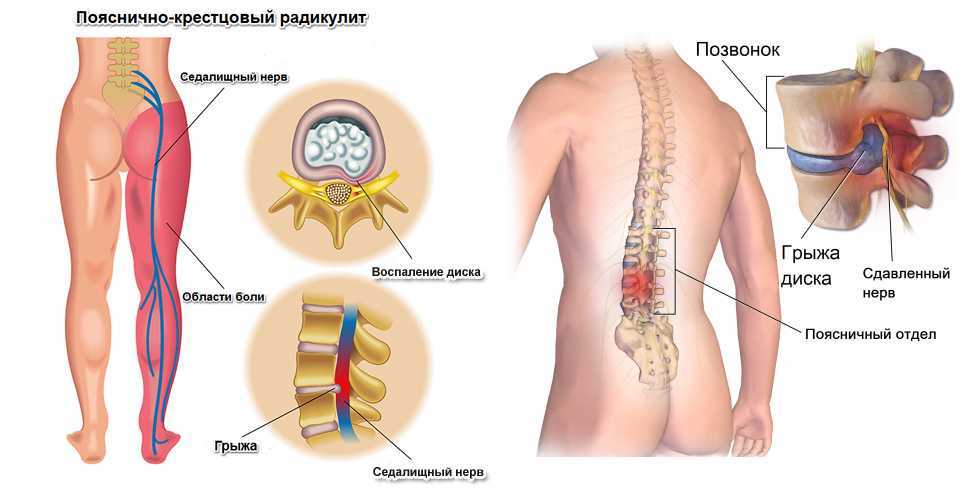 Слишком сильное скольжение может привести к давлению костей на спинномозговые нервы.
Слишком сильное скольжение может привести к давлению костей на спинномозговые нервы.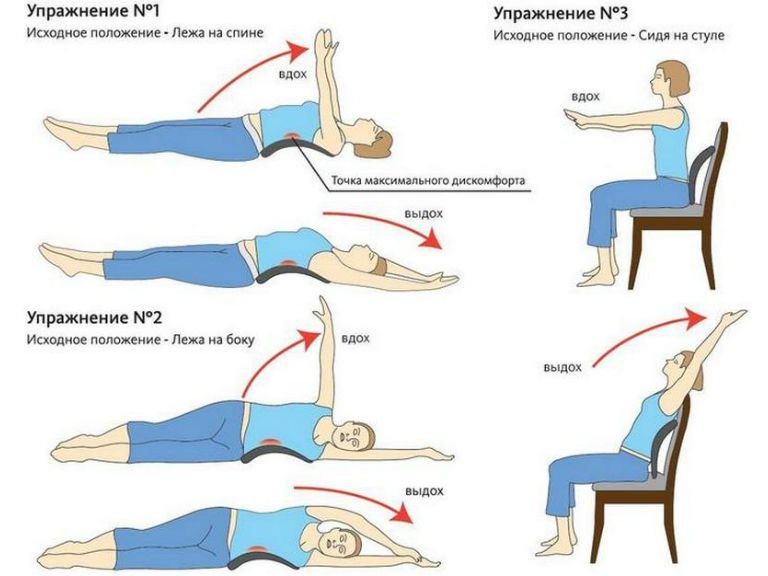 Это оказывает давление на спинной мозг и корешки спинномозговых нервов и может вызвать боль, онемение или слабость в ногах.
Это оказывает давление на спинной мозг и корешки спинномозговых нервов и может вызвать боль, онемение или слабость в ногах.
 Многие пациенты испытывают кратковременное облегчение от инъекций стероидов, однако обычно они не обеспечивают излечения, и дискомфорт часто возвращается со временем. Пациенты должны получать не более 3 инъекций в год. Хотя инъекции стероидов менее инвазивны, чем операция, они назначаются только после полного медицинского обследования. Существует несколько типов этих процедур, обсудите риски и преимущества каждого из них со своим врачом.
Многие пациенты испытывают кратковременное облегчение от инъекций стероидов, однако обычно они не обеспечивают излечения, и дискомфорт часто возвращается со временем. Пациенты должны получать не более 3 инъекций в год. Хотя инъекции стероидов менее инвазивны, чем операция, они назначаются только после полного медицинского обследования. Существует несколько типов этих процедур, обсудите риски и преимущества каждого из них со своим врачом.
 Правильный способ приложить лед к травме — приложить колотый лед непосредственно к поврежденному участку, но поверх тонкой ткани. Лед нельзя прикладывать непосредственно к коже, его следует прикладывать не более чем на 15–20 минут за один раз, выжидая не менее часа между сеансами обледенения. Химические холодные продукты («голубой» лед) не следует наносить непосредственно на кожу, и они не так эффективны.
Правильный способ приложить лед к травме — приложить колотый лед непосредственно к поврежденному участку, но поверх тонкой ткани. Лед нельзя прикладывать непосредственно к коже, его следует прикладывать не более чем на 15–20 минут за один раз, выжидая не менее часа между сеансами обледенения. Химические холодные продукты («голубой» лед) не следует наносить непосредственно на кожу, и они не так эффективны.

 Напряженность в подколенном сухожилии ограничивает движение таза, что может напрягать нижнюю часть спины. Постепенно удлиняя эти мышцы, регулярная растяжка подколенного сухожилия может снизить нагрузку на нижнюю часть спины.
Напряженность в подколенном сухожилии ограничивает движение таза, что может напрягать нижнюю часть спины. Постепенно удлиняя эти мышцы, регулярная растяжка подколенного сухожилия может снизить нагрузку на нижнюю часть спины.