Содержание
Люмбоишиалгия — причины, лечение | МОТРИН®
Автор, редактор и медицинский эксперт – Будовская Анна Юрьевна.
Дата последнего обновления: 21.12.2021 г.
Среднее время прочтения: 6 минут
Содержание:
Причины люмбоишиалгии
Симптомы люмбоишиалгии
Диагностика люмбоишиалгии
Лечение люмбоишиалгии
Профилактика люмбоишиалгии
Боль внизу спины в течение жизни возникает более чем у 70% людей, причем чаще всего у молодых в возрасте от 35 до 55 лет. Пояснично-крестцовая боль – одна из наиболее частых причин временной утраты трудоспособности1,2.
Боль внизу спины называют по-разному3:
- люмбалгией — если она ощущается только в пояснице;
- люмбоишиалгией — когда болезненность возникает не только в поясничном отделе, но и распространяется на нижнюю конечность;
- люмбаго — в случаях, когда возникает острая и интенсивная боль в пояснице (поясничный прострел).

Во всех указанных случаях, боль в спине — это серьезный симптом, который требует настороженности и обязательного обращения к врачу. В данной статье мы подробно расскажем про люмбоишиалгию: почему она возникает, как облегчить неприятные симптомы и предупредить их повторное появление.
Вернуться к началу
Причины люмбоишиалгии
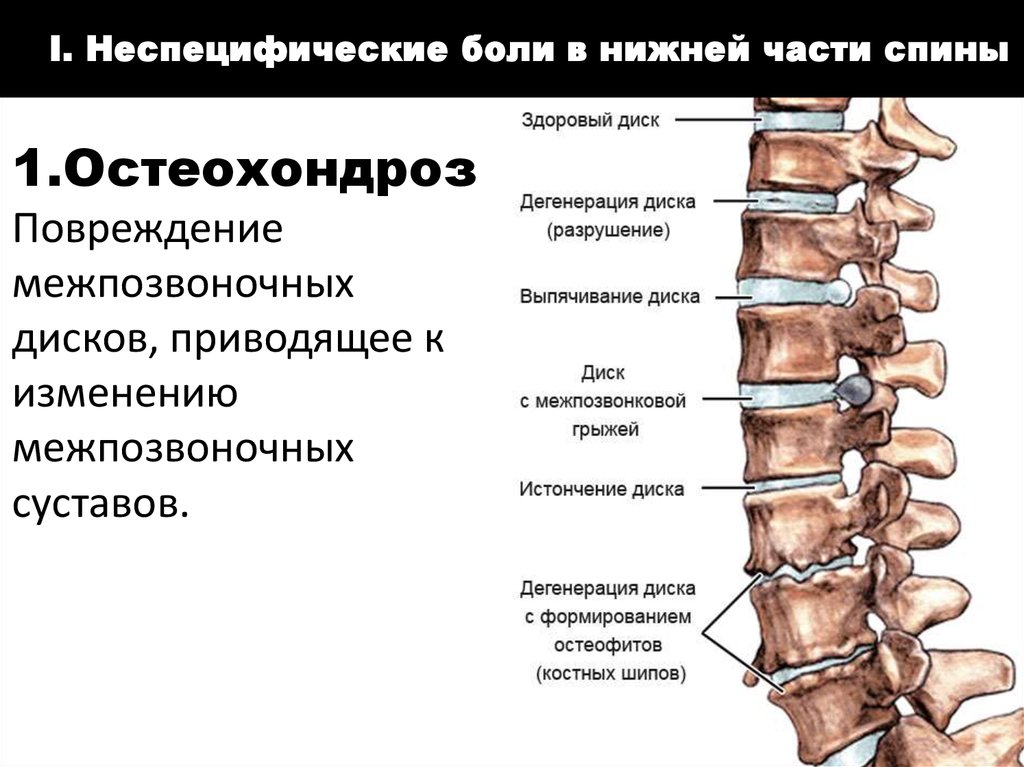
В более чем 90% случаев врачи не обнаруживают какой-либо серьезной болезни (воспаления, инфекции, опухоли или перелома), которая могла вызвать приступы люмбоишиалгии 2. Чаще всего причиной боли становятся осложнения поясничного остеохондроза, например, смещение позвонков или грыжа межпозвонкового диска3. У пожилых люмбоишиалгия обычно наблюдается из-за дегенеративных процессов (разрушения дисков) в поясничном отделе позвоночника2,9, а у людей молодого и среднего возраста часто — из-за рефлекторного раздражения нервов, например, при выпячивании межпозвонкового диска9,12.
Межпозвонковые диски — это образования, которые служат амортизаторами при движении позвоночника. В каждом диске есть студенистое ядро и фиброзное (плотное) кольцо, которое не дает ядру выйти за пределы диска13.
В каждом диске есть студенистое ядро и фиброзное (плотное) кольцо, которое не дает ядру выйти за пределы диска13.
При грыже межпозвоночный диск смещается наружу и раздражает болевые рецепторы фиброзного кольца. Это вызывает рефлекторные мышечные спазмы, которые и провоцируют боль в пояснице и нижней конечности9.
В группе риска развития люмбоишиалгии находятся люди, чей труд связан с подъемом тяжестей или неадекватными для позвоночника «скручивающими» нагрузками. Подобные движения при работе обычно выполняют грузчики, слесари, а также спортсмены — гимнасты, теннисисты, горнолыжники11. Однако остеохондроз и его осложнения в виде люмбоишиалгии также часто встречаются у людей «сидячих» профессий, например, у офисных работников и водителей автотранспорта, вынужденных длительно находиться в одном, иногда весьма неудобном для позвоночника, положении11.
Вернуться к началу
Симптомы люмбоишиалгии
Люмбоишиалгия может возникнуть из-за резкого движения, наклона туловища, подъема тяжестей или падения9.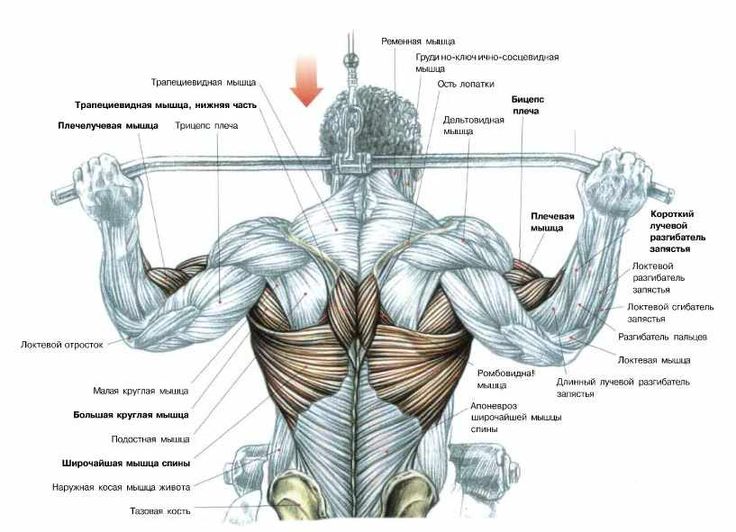 У многих боль усиливается при натуживании, кашле, чихании, длительном пребывании в одной позе и даже при сидении в глубоком кресле9. В момент приступа человек принимает вынужденную позу, обычно наклоняясь в здоровую сторону, или лежит, прижимая ногу к животу, чтобы облегчить боль9.
У многих боль усиливается при натуживании, кашле, чихании, длительном пребывании в одной позе и даже при сидении в глубоком кресле9. В момент приступа человек принимает вынужденную позу, обычно наклоняясь в здоровую сторону, или лежит, прижимая ногу к животу, чтобы облегчить боль9.
Выделяют 2 формы люмбоишиалгии:
- При невропатической источником боли является корешок спинномозгового нерва, который оказался сдавленным смещенным позвонком или грыжей межпозвонкового диска3. При сдавливании корешка (радикулопатии) боль бывает внезапной, стреляющей и интенсивной3. Поскольку в составе корешка идет седалищный нерв14, боль “отдает” в одну ногу, но не имеет четких границ и может “перемещаться” в пределах нижней конечности3.
- Рефлекторная возникает из-за раздражения мышц, суставов и связок в поясничном отделе11. При этом наблюдается ноющая и чаще двусторонняя боль, которая максимально выражена в области ягодицы и бедра, редко опускается ниже колена3.
 Иногда дискомфорт ощущается постоянно3.
Иногда дискомфорт ощущается постоянно3.
При возникновении любых болевых ощущений следует проконсультироваться с врачом. Нередко поясничная боль – это проявление специфических состояний, которые требуют экстренной помощи3.
Выделяют следующие симптомы опасности («красные флажки») при люмбоишиалгии2:
- возраст моложе 18 и старше 50 лет;
- недавняя травма спины;
- длительное лечение гормональными препаратами;
- резкое похудание;
- постоянная прогрессирующая боль, которая не уменьшается в покое;
- болезненность, которая ощущается не только в спине, но и в области промежности, влагалища, прямой кишке, иногда связана с мочеиспусканием или дефекацией;
- повышенная температура тела;
- заметная деформация позвоночника.
Если на фоне люмбоишиалгии вы обнаружили у себя хотя бы один «красный флажок» – немедленно обратитесь за помощью к специалисту5.
Вернуться к началу
Диагностика люмбоишиалгии
Боль в поясничном отделе, отдающая в ягодичную область и ногу (или обе ноги) может быть проявлением острой люмбоишиалгии (длится до 6 недель) и хронической (беспокоит более 12 недель)3.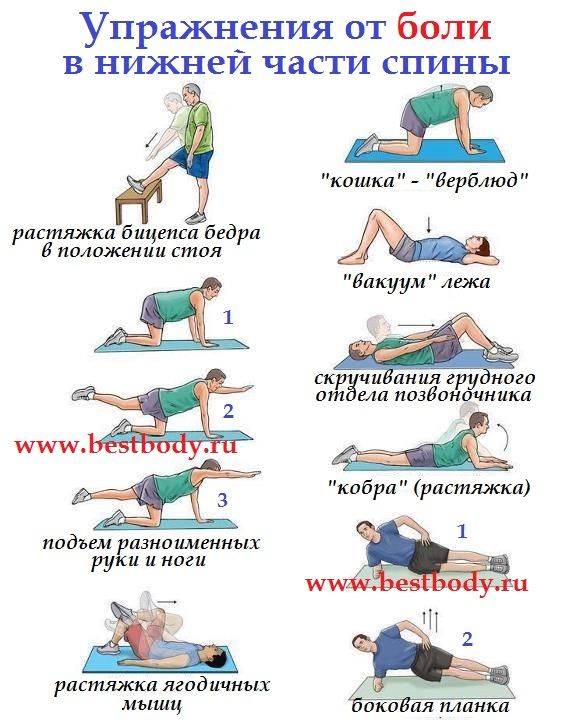 Нередко она проходит самостоятельно5, но чтобы проблема не стала хронической, нужно вовремя обследоваться у врача и исключить серьезные заболевания.
Нередко она проходит самостоятельно5, но чтобы проблема не стала хронической, нужно вовремя обследоваться у врача и исключить серьезные заболевания.
Если вас часто беспокоят симптомы люмбоишиалгии, следует обратиться к врачу общей практики. При необходимости он направит вас к неврологу, травматологу, ревматологу и другим узким специалистам2.
Вернуться к началу
Лечение люмбоишиалгии
Одной из важных задач терапии синдрома является обезболивание11. С этой целью могут быть использованы немедикаментозные, медикаментозные и хирургические методы8,11.
Для симптоматического лечения острой и хронической люмбоишиалгии применяются нестероидные противовоспалительные препараты4,6,11, которые облегчают боль и повышают функциональную активность пациентов11. Мотрин® — препарат из группы НПВП, действующим веществом которого является напроксен. Препарат показан взрослым и подросткам с 15 лет при люмбоишиалгии в качестве обезболивающего средства7.
Таблетки следует принимать целиком (в том числе и во время еды) и запивать достаточным количеством жидкости7. Чтобы облегчить боль при люмбоишиалгии, можно принимать следующим образом: стартовая доза — 2 таблетки ( 500 мг), а затем по одной таблетке (250 мг) до 4 раз в день (каждые 8 часов). При этом обычно суточная доза, применяемая для облегчения болевого синдрома, составляет 2-3 таблетки (500-750 мг). Использовать препарат в качестве обезболивающего без консультации с врачом разрешено до 5 дней. Если неприятные симптомы не проходят или усиливаются, обязательно обратитесь к специалисту7.
К немедикаментозным методам обезболивания относятся3,8:
- лечебная гимнастика;
- мануальная терапия;
- иглорефлексотерапия;
- массаж.
При появлении боли в пояснице, отдающей в ногу, специалисты рекомендуют сохранять физическую активность и избегать постельного режима — это благотворно влияет на течение патологии и помогает быстрее восстановиться6,8,11.
Вернуться к началу
Профилактика люмбоишиалгии
Чтобы предупредить приступы боли, важно следовать рекомендациям врачей:
- исключить резкие и чрезмерные движения — значительные сгибания, разгибания и вращения2;
- избегать переохлаждения2;
- не носить сумки на одной руке2;
- регулярно выполнять физические нагрузки под наблюдением специалиста8, особенно если ваша работа связана с длительным пребыванием в сидячем положении2;
- ходить пешком на свежем воздухе не менее 3–4 раз в неделю по 30 минут8.
Люмбоишиалгия – проблема, которая может возникнуть как у пожилых, так и молодых людей1. Она указывает на возникшие осложнения остеохондроза и требует внимательного отношения3. При правильно организованном режиме работы, достаточной физической активности и своевременном обращении к врачу можно избежать обострений и осложнений хронической боли в спине11.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Вернуться к началу
Список литературы
- WHO Priority diseases and reasons for inclusion 2013 6.24 Low back pain https://www.who.int/medicines/areas/priority_medicines/Ch6_24LBP.pdf
- Парфенов Владимир Анатольевич, Головачева Вероника Александровна Диагностика и лечение острой неспецифической пояснично-крестцовой боли // Терапевтический архив. 2019. №8. URL: https://cyberleninka.ru/article/n/diagnostika-i-lechenie-ostroy-nespetsificheskoy-o-krpoyasnichnesttsovoy-boli
- Левин О.С., Чимагомедова А.Ш., Шугурова И.М., Никитина А.Н. Современные подходы к диагностике и лечению хронической боли в спине // СТПН. 2020. №3-4. URL: https://cyberleninka.ru/article/n/sovremennye-podhody-k-diagnostike-i-lecheniyu-hronicheskoy-boli-v-spine
- Широков Василий Афонасьевич, Потатурко А.
 В., Терехов Н.Л. Нестероидные противовоспалительные препараты, миорелаксанты и витамины группы B в лечении люмбоишиалгии // Неврология, нейропсихиатрия, психосоматика. 2020. №6. URL: https://cyberleninka.ru/article/n/nesteroidnye-protivovospalitelnye-preparaty-miorelaksanty-i-vitaminy-gruppy-v-v-lechenii-lyumboishialgii
В., Терехов Н.Л. Нестероидные противовоспалительные препараты, миорелаксанты и витамины группы B в лечении люмбоишиалгии // Неврология, нейропсихиатрия, психосоматика. 2020. №6. URL: https://cyberleninka.ru/article/n/nesteroidnye-protivovospalitelnye-preparaty-miorelaksanty-i-vitaminy-gruppy-v-v-lechenii-lyumboishialgii - Шахабов И.В., Полищук Н.С. Оценка рекомендаций по назначению магнитноо-резонансной томографии при оказании амбулаторной помощи в плановой форме при боли на уровне поясничного отдела позвоночника // ОРГЗДРАВ: Новости. Мнения. Обучение. Вестник ВШОУЗ. 2020. №3 (21). URL: https://cyberleninka.ru/article/n/otsenka-rekomendatsiy-po-naznacheniyu-…
- Парфенов Владимир Анатольевич, Исайкин А.И., Кузьминова Т.И., Черненко О.А., Милованова О.В., Романова А.В., Самхаева Н.Д., Шор Ю.М. Лечение пациентов с острой и подострой люмбалгией и люмбоишиалгией // Неврология, нейропсихиатрия, психосоматика. 2019. №3. URL: https://cyberleninka.ru/article/n/lechenie-patsientov-s-ostroy-i-podostroy-lyumbalgiey-i-lyumboishialgiey
- Инструкция по применению препарата МОТРИН ® таблетки //Рег.
 номер Р N002874/01// ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=868bad0c-d10e-47a9-b9d8-2595d9a01ac7&t=
номер Р N002874/01// ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=868bad0c-d10e-47a9-b9d8-2595d9a01ac7&t= - Парфенов В.А., Парфенова Е.В. Вопросы терапии хронической неспецифической люмбалгии // МС. 2020. №8. URL: https://cyberleninka.ru/article/n/voprosy-terapii-hronicheskoy-nespetsif…
- Шостак Н.А., Правдюк Н.Г. Боль в спине и коморбидность -диагностика, лечебная тактика. Амбулаторная хирургия. 2016;(3-4):44-50. https://www.a-surgeon.ru/jour/article/view/59
- Верткин А.Л., Каратеев А. Е., Кукушкин М.Л., Мартынов А. И., ПарфеновВ.А., Яхно Н.Н., Кнорринг Г.Ю. Национальные рекомендации по ведению пациентов с болью в спине для терапевтов и врачей общей практики поликлиник. Терапия. 2018; 3 (21) https://therapy-journal.ru/ru/archive/article/36103
- Российское межрегиональное общество по изучению боли. Клинические рекомендации Диагностика и лечение скелетно-мышечных (неспецифических) болей в нижней части спины, 2019 https://painrussia.
 ru/educational-programs/2020/zoom/%D0%9A%D0%A0_%D0%91%D0%A1_%D0%A0%D0%9E%D0%98%D0%91_2020_%D1%84%D0%B8%D0%BD%D0%B0%D0%BB%20(1).pdf
ru/educational-programs/2020/zoom/%D0%9A%D0%A0_%D0%91%D0%A1_%D0%A0%D0%9E%D0%98%D0%91_2020_%D1%84%D0%B8%D0%BD%D0%B0%D0%BB%20(1).pdf - Диагностика висцеро-вертебрального и вертебро-висцерального болевого синдрома при поясничном остеохондрозе. Дривотинов Б.В., Гаманович А.И., Медицинский журнал №4 2012г. С 46-50.
- Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание. Позвоночник.https://xn--90aw5c.xn--c1avg/index.php/%D0%9F%D0%9E%D0%97%D0%92%D0%9E%D0%9D%D0%9E%D0%A7%D0%9D%D0%98%D0%9A (дата обращения: 05.10.2021)
- Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание. Седалищный нерв. https://xn--90aw5c.xn--c1avg/index.php/%D0%A1%D0%95%D0%94%D0%90%D0%9B%D0%98%D0%A9%D0%9D%D0%AB%D0%99_%D0%9D%D0%95%D0%A0%D0%92 (дата обращения: 05.10.2021)
- Фрик и соавт. Эффективность и безопасность напроксена натрия и ибупрофена в отношении обезболивания после хирургического вмешательства на полости рта.
 Текущие Терапевтические Исследования. 1993;54(6):619-27.
Текущие Терапевтические Исследования. 1993;54(6):619-27.
Болит поясница: что делать? | клиника физической терапии KANO (Минск)
Поясницей называют нижний отдел спины — от участка, где заканчиваются рёбра, до копчика (самого нижнего выступающего позвонка). Чаще всего, когда у человека «болит спина», речь идёт именно о пояснице. И если еще 20 лет назад боль внизу спины беспокоила преимущественно пожилых людей, то теперь и достаточно молодые пациенты обращаются к специалистам за помощью со спиной.
Почему же поясница так часто страдает? Дело в том, что центр тяжести человеческого корпуса находится именно на уровне люмбального отдела позвоночника, и на него приходится почти вся нагрузка при ходьбе. Это один из минусов прямохождения – у позвоночных, передвигающихся на 4-х конечностях, таких недугов нет.
Читайте также: Лечение боли в пояснице в Минске
Причины боли в пояснице – что нужно знать
Статистические исследования сообщают нам о частоте причинных факторов болезненности в пояснице следующее:
- 91% обращений – это проблемы с позвоночным столбом и мышечным каркасом спины.

- 5% жалоб приходится на болезни мочевыделительной системы.
- 4% — патологии других органов (репродуктивной системы, желудочно-кишечного тракта).
Виды болей в пояснице
Зачастую проблемы со спиной возникают неожиданно – как гром среди ясного неба. Такую острую болезненность в пояснице называют «люмбаго», а раньше можно было услышать термин «прострел». Само название говорит о резком, стреляющем характере ощущений. Во время приступа люмбаго любое движение только усиливает мучение, и пациент невольно оказывается в скованном положении, замирает в одной позе. Люмбаго длится на протяжении нескольких минут, а затем стихает.
Если боль носит продолжительный, ноющий характер, то речь идёт о люмбалгии. Это малоинтенсивные, но постоянные болезненные ощущения в поясничной области, которые усиливаются во время физической нагрузки или при переохлаждении.
А бывает такое состояние, когда самой боли в спине нет, но человек чувствует скованность, дискомфорт. В таком случае также требуется дополнительная диагностика у специалистов. В зависимости от того, как проявляются боли в пояснице, различаются и подходы к их лечению.
В таком случае также требуется дополнительная диагностика у специалистов. В зависимости от того, как проявляются боли в пояснице, различаются и подходы к их лечению.
Боль в пояснице как симптом болезней?
Сама по себе боль в спине может сигнализировать о весьма разных патологических состояниях, и зачастую разобраться в истинной причине бывает не так-то просто.
Например, есть такое понятие как перемещённые боли. Оно обозначает такую ситуацию, когда болит спина справа, слева или снизу поясницы – и человек думает, что причина его мучений заключена в позвоночнике. Однако после исследований оказывается, что всему виной один из внутренних органов (почки, кишечник или органы репродуктивной системы). Человеческий организм весьма непрост и запутан. Остановимся на некоторых возможных первопричинах дискомфорта в поясничной области спины.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице
Связь болезней позвоночного столба и боли в пояснице прямая и однозначная. Ранее упоминалось, что патологии позвоночника являются самой частой причиной болезненности в спине и составляют более 90% всех обращений.
Ранее упоминалось, что патологии позвоночника являются самой частой причиной болезненности в спине и составляют более 90% всех обращений.
Патологии позвоночника
На первом месте по распространённости по праву располагаются протрузии и грыжи межпозвоночных дисков. При таких деструктивных патологиях межпозвоночный диск сначала слегка смещается наружу, пролабирует, (протрузия диска), а с прогрессированием заболевания целостность диска нарушается таким образом, что внутренняя часть (пульпозное ядро) выходит наружу окружающего его фиброзного кольца.
Протрузии возникают чаще всего вследствие травматического повреждения диска или остеохондроза.
Другим болезненным следствием остеохондроза является сдавление и защемление седалищного нерва. Болевые ощущения при этом острые, стреляющие — люмбаго.
В результате такого сдавления нерв может воспалиться. Общее название такого недуга – радикулит, а если воспаление касается седалищного нерва — то его обозначают более конкретным термином «ишиас». Боль при ишиасе концентрируется в поясничной области и распространяется на ягодицу, бедро по ходу седалищного нерва.
Боль при ишиасе концентрируется в поясничной области и распространяется на ягодицу, бедро по ходу седалищного нерва.
Теперь о заболевании, которое приводит к развитию всех вышеперечисленных — остеохондроз. Боль в пояснице при остеохондрозе носит резкий простреливающий или тупой ноющий характер. С развитием болезни (2-я и 3-я степень) присоединяются неврологические симптомы – онемение, чувство мурашек в нижних конечностях. По утрам человека беспокоит ощущение скованности. Нарушается работа желудочно-кишечного тракта, почек, половой системы.
Основная задача в терапии остеохондроза – снять болевой синдром и остановить разрушение позвонков и межпозвоночных дисков. Важно понимать, что чем раньше начато лечение – тем лучше прогноз.
Болезни почек, мочевыводящих путей и боли в пояснице
Вы могли слышать. что боль в пояснице – больные почки. В ряде случаев это действительно так. Мы рекомендуем проконсультироваться с врачом-урологом, если вас беспокоят следующие симптомы:
- Частое мучительное мочеиспускание, перемена цвета мочи.

- Ухудшение самочувствия, безразличие к жизни.
- Гипертермия – повышенная температура.
- Снижение аппетита, ощущение подташнивания.
- Артериальная гипертензия.
Боль вариативна. Например, при обострении хронического пиелонефрита болезненность словно тянет и опоясывает нижнюю часть спины, а почечная колика – острая и кратковременная.
Характерно, что болевые ощущения при патологии почек сосредотачиваются с одной стороны – поскольку в воспалительный процесс вовлекается одна почка. Так проявляется почечный конкремент (камень) в почке или мочеточнике.
Еще один важный диагностический критерий – при нефропатиях интенсивность боли не меняется с переменой положения тела. Однако, как вы понимаете, лучше предоставить право установить точный диагноз специалисту.
Чрезмерная физическая нагрузка и боли в пояснице
Наш позвоночник адаптирован к физическим нагрузкам. Поэтому появление болезненных ощущений в спине после похода в спортзал должно вас насторожить. В норме болезненность в мышцах спины из-за накопления молочной кислоты проходит в течение 1-2 часов и, если этого не произошло – следует заподозрить патологию.
В норме болезненность в мышцах спины из-за накопления молочной кислоты проходит в течение 1-2 часов и, если этого не произошло – следует заподозрить патологию.
Причиной боли в позвоночнике после занятий спортом могут стать старые травмы или скрытые проблемы с межпозвоночными дисками – например, протрузии дисков. В таком случае исключение физических упражнений не приведёт к исцелению, а лишь скроет течение деструктивного заболевания позвоночника.
Кроме того, боль в спине после нагрузки характерна для миофасциального синдрома. Он не является угрозой для жизни, но значительно снижает её качество.
В то же время, физическая нагрузка может способствовать и исчезновению болей в спине – например, пациент с избыточной массой тела с большой долей вероятности избавится от боли в спине в результате похудения.
Помните, что постоянные и периодические боли в пояснице после физических нагрузок должны стать поводом обратиться к врачу.
Переохлаждение и боли в пояснице
Длительное нахождение на холодном воздухе, на ветру чревато переохлаждением. Если нижняя часть спину была не защищена от вредных факторов окружающей среды – может возникнуть такое дискомфортное состояние как миозит. Так называют воспаление скелетных мышц. Боль имеет ноющий характер, а при пальпации (ощупывании) отмечается уплотнение мышц спины.
Если нижняя часть спину была не защищена от вредных факторов окружающей среды – может возникнуть такое дискомфортное состояние как миозит. Так называют воспаление скелетных мышц. Боль имеет ноющий характер, а при пальпации (ощупывании) отмечается уплотнение мышц спины.
Особенности болей в пояснице у женщин и механизм их возникновения
Не секрет, что самочувствие женщин тесно связано с их гормональным фоном, который претерпевает кардинальные изменения не только в процессе жизни – но и ежемесячно. Поэтому каждый месяц в определенную фазу менструального цикла женщины могут испытывать тянущие боли в пояснице. Увы, это является вариантом физиологической нормы.
И во время беременности дискомфорт в пояснице считается нормой – если он проходит после отдыха. Ведь в организме женщины в этот период происходят значительные гормональные перестройки, расширяется матка – что изменяет прогиб в пояснице и смещает центр тяжести. А кроме того, естественным путём увеличивается вес беременной женщины, что также оказывает повышенную нагрузку на позвоночник.
Если говорить о других причинах появления болей в области поясницы у женщин, то болезненность в спине может свидетельствовать о приближающейся менопаузе. Это связано со снижением уровня эстрогена и изменением ряда других половых гормонов.
Поэтому диагностика причин появления болей в пояснице у женщин должна проводиться особенно тщательно – чтобы не упустить важные симптомы серьёзных заболеваний и не списать со счетов патологические причины появления болей в пояснице у женщин. Ведь среди таких грозных болезней могут быть киста, апоплексия или воспаление яичника, и даже опухоли шейки матки. Игнорирование и несвоевременная диагностика таких состояний может быть опасна бесплодием и критическими осложнениями.
Симптомами каких болезней может являться боль в пояснице
|
Симптомы, характер боли
|
Предположительный диагноз по МРТ
|
Боль в пояснице при кашле, чихании, наклонах.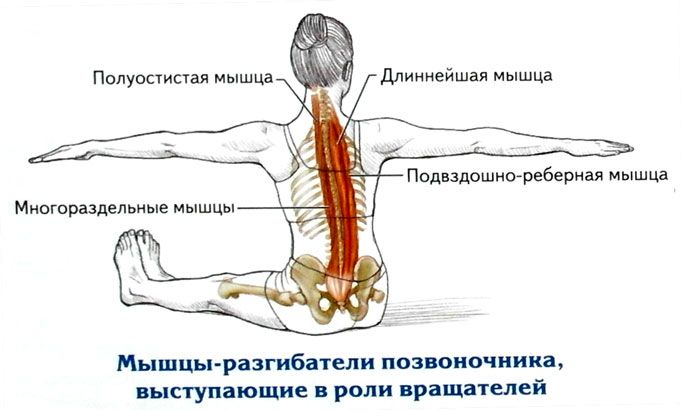 | Протрузия (выпячивание) межпозвонкового диска L1/L2 (L2/L3, L3/L4, L4/L5) позвонка |
| Онемение, покалывание не только в области спины, но и в области ягодиц, нижних конечностей. | Симметричная дорзальная (задняя) протрузия дисков L1/L2 (L2/L3, L3/L4, L4/L5) позвонка |
| Слабость в мышцах ног, ухудшаются двигательные рефлексы. | Дорзальная (задняя) медианная протрузия дисков L1/L2, L2/L3, L3/L4, L4/L5 позвонков |
| Острые, стреляющие боли, пациент не может даже разогнуться во время приступа. | Циркулярные протрузии L1/L2, L2/L3, L3/L4, L4/L5 позвонков |
| Длительное пребывание в одной позе вызывает ноющие боли. | Диффузные протрузии L1/L2, L2/L3, L3/L4, L4/L5 позвонков |
Долгое время симптомы могут отсутствовать, обнаруживается случайно.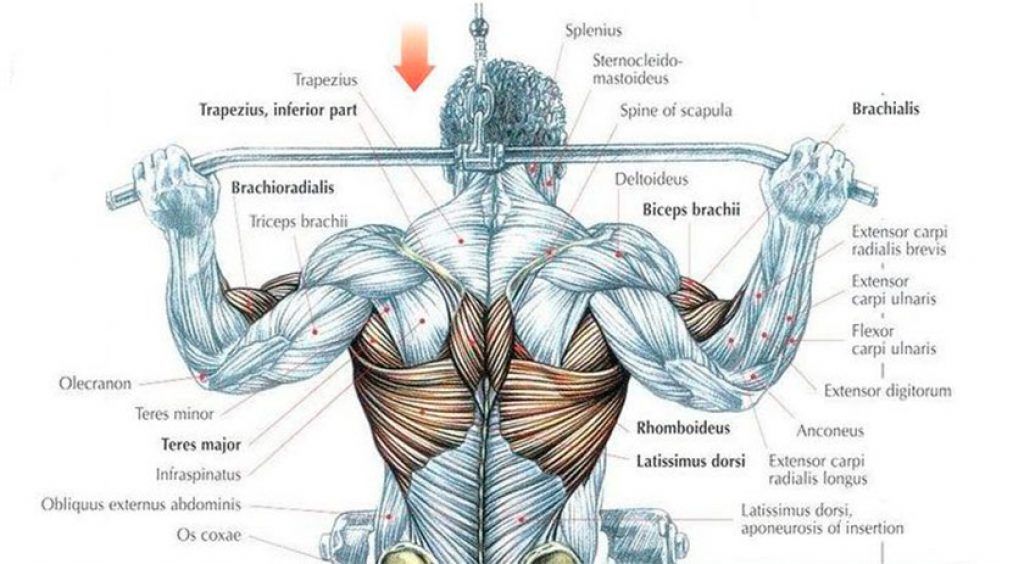 | Медианная протрузия дисков L1/L2, L2/L3, L3/L4, L4/L5 позвонков |
| Острая, колющая боль в пояснице — также называемая «люмбаго». | Грыжи дисков L1/L2, L2/L3, L3/L4, L4/L5 позвонков |
| Боль в ноге, распространяющаяся ниже колена, ощущение «мурашек» в ноге. | Дорсальная грыжа дисков L1/L2, L2/L3, L3/L4, L4/L5 позвонков |
| Часто протекает бессимптомно, пациенты отмечают лишь небольшой дискомфорт. | Грыжа Шморля L1, L2, L3, L4, L5 позвонков |
| Нарушается работа кишечника, мочевого пузыря, половой системы. | Парамедианная грыжа дисков L1/L2, L2/L3, L3/L4, L4/L5 позвонков |
| На ранних стадиях течение бессимптомное. Боли появляются тогда, когда опухоль распространяется за пределы диска. | Гемангиолипома и гемангиома в теле L1 позвонка (L2, L3, L4, L5) |
Боль зависит от степени смещения позвонка. Если произошли изменения в суставах – отмечаются нарушение движений. Если произошли изменения в суставах – отмечаются нарушение движений. | Ретролистез и антелистез L1 позвонка (L2, L3, L4, L5) |
| Боли сначала периодические, затем становятся постоянными. Усиливаются от физической нагрузки. | Вентрально-клиновидная деформация тела L1 позвонка (L2, L3, L4, L5) |
| Ноющие боли в нижней части спины, слева или справа, вдоль позвоночника. Онемение, чувство «мурашек». Напряжение мышц. | МР картина, признаки дегенеративно-дистрофических изменений (остеохондроз) поясничного отдела позвоночника |
| Резкая боль от нагрузки или неосторожного движения. Изменение походки, нарушение функции мочеполовой системы. | Остеохондроз поясничного отдела позвоночника 1 степени (2 степени, 3 степени) |
Боль в ягодицах и ногах, дискомфорт от долгого сидения на стуле и долгой ходьбы. | Спондилоартроз поясничного отдела позвоночника 1 степени (2 степени, 3 степени) |
Что делать, если появилась боль в пояснице?
Если болевая симптоматика в спине в области поясницы не проходит и не уменьшается в течение 3-х дней – необходимо обратиться к врачу. Как быть до посещения доктора?
Что можно сделать самому при болях в пояснице
- Если причина боли неизвестна:
— измерить температуру, чтобы выявить воспаление в организме.
— определить сопутствующие симптомы (рвота, диарея или другое)
— вызвать врача на дом или обратиться в приёмный покой.
- Если причина боли известна (ушиб, растяжение или травма поясницы):
— принять нестероидное противовоспалительное средство (НПВС) – диклофенак, ибупрофен или другое.
— приложить холод местно, это поможет уменьшить отёк и притупит болезненность.
— плотно стянуть область поясницы полотенцем или ортопедическим поясом, чтобы зафиксировать травмированный участок в одном положении.
— обратиться к врачу для полноценной диагностики и определения дальнейшей тактики лечения.
Что нельзя делать при болях в пояснице
- Ни в коем случае нельзя греть болезненный участок спины! Тепло усилит приток крови и, если есть воспаление, ухудшит ситуацию: усилит боль и приведёт к распространению инфекционного процесса. По этой же причине нужно исключить посещение бани и сауны.
- Нельзя длительно снимать боль при постоянных и невыясненных проблемах со спиной. Игнорирование первопричины может только усугубить течение заболевания и привести к серьёзным осложнениям.
- Нельзя самостоятельно пытаться вправить позвонки или грубо массировать спину. Без диагностики такие действия могут спровоцировать смещения позвонков и нанести ненужную дополнительную травму.
К какому врачу обратиться при болях в области поясницы
Бывает, что человек и рад бы пойти к специалисту – но не знает, к какому врачу обращаться с жалобой на боль в пояснице.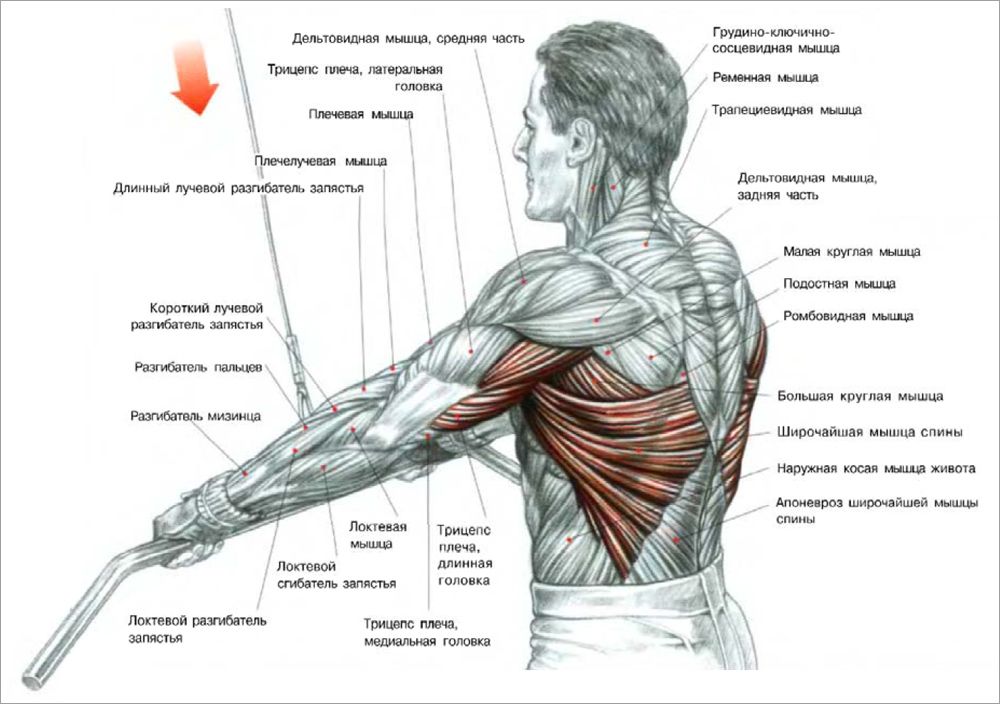 Внесём немного ясности в этот вопрос.
Внесём немного ясности в этот вопрос.
Прежде всего стоит записаться на приём к врачу-терапевту. Он проведёт дифференциальную диагностику и определит, у какого именно доктора вам следует продолжать лечение. Это может быть:
- Невролог – при неврологической симптоматике и вовлечении нервов в процесс.
- Уролог – если подозревают заболевания мочевыделительной системы (почек).
- Гинеколог – для лечения заболеваний женской половой системы.
По показаниям могут быть назначены общий анализ крови (ОАК) и общий анализ мочи (ОАМ), рентгенологическое исследование позвоночника (в частности, МРТ), УЗИ органов малого таза, почек и другие исследования.
Важно помнить, что самолечение и другие домашние методы помощи при боли в пояснице – это пустая трата денег и времени. Более того, оттягивая поход к специалисту, вы рискуете приобрести запущенную форму болезни, тем самым обрекая себя на длительное, дорогостоящее, а часто и менее успешное (чем на ранних стадиях) лечение.
Как вылечить боли в пояснице
Как вылечить боли в пояснице: основные методы терапии
У вас закономерно может возникнуть вопрос: если самолечение не эффективно, то как вылечиться от боли в пояснице? В арсенале грамотного специалиста есть множество методик, включающие в себя как консервативное, так и оперативное лечение.
Консервативное лечение состоит из следующих пунктов:
- Приём противовоспалительных (НПВС) и обезболивающих препаратов внутрь и местно.
- Физиотерапия (ударно-волновая терапия, иглорефлексотерапия).
- Кинезиотерапия.
- Лечебный массаж.
- Лечебная физкультура и гимнастика.
Физиотерапевтические процедуры и массаж должны обязательно проводиться после острой фазы заболевания, когда снят болевой синдром.
Оперативное лечение показано в запущенных случаях заболеваний позвоночника, когда консервативными методами не удается добиться сколько-нибудь значимого результата. Однако при своевременной диагностике и корректно назначенном лечении можно отдалить или вовсе избежать необходимости хирургических вмешательств.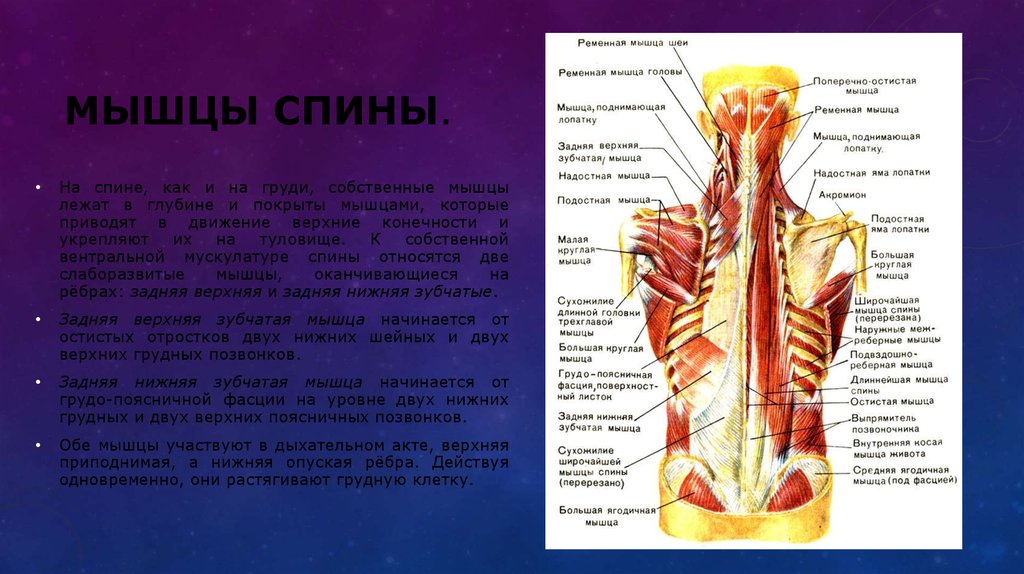
Профилактика боли в пояснице
Как правило, болезненные ощущения в спине и пояснице возникают из-за беспечного отношения к своему здоровью. Ведь малоподвижный образ жизни, отягощённый сидячей работой и вынужденным длительным пребыванием в одной позе, характерен для многих из нас. Не менее вредны и чрезмерные физические нагрузки без подготовки (растяжки), поднятие тяжестей при неправильном положении спины. Неудивительно, что большинство населения планеты сталкивается с болями в пояснице.
Советы врачей для предотвращения боли в спине:
- Следите за осанкой, держите спину ровно.
- На рабочем месте избегайте неудобных поз. Под поясницу можно разместить маленькую подушечку – для поддержки спины. Попробуйте!
- При длительном сидении за столом рекомендуется время от времени (каждый час) вставать, идеально – делать суставную разминку, а можно просто пройтись.
- Желательно спать на ортопедическом матрасе, он достаточно жёсткий и, в то же время, эластичный.

- Начинать день с упражнений на укрепление мышц спины и корпуса.
Как правильно поднимать тяжести?
Если вам нужно взять и перенести что-то тяжёлое, то делать это следует за счёт сгибания коленей, а не спины. То есть, сначала необходимо присесть, взять груз, а затем разогнуть колени, оставляя линию спины ровной.
Болит поясница: что делать?
Болит поясница: что делать?
Теперь, когда вы прочитали про самые частые причины боли в пояснице, знаете, что нужно знать и что делать, возникает вопрос – куда обратиться? Однозначно, при выборе клиники предпочтение следует отдать тому медицинскому центру, в котором вас могут последовательно осмотреть разные специалисты. То есть, не нужно будет ехать за дополнительной диагностикой на другой конец города, а полноценный комплексный план лечения боли в спине в области поясницы будет составлен в одном месте.
Не меньшую роль играет квалификация докторов и наличие соответствующего оборудования. Ведь боль в пояснице при остеохондрозе и миозит требуют различных подходов к терапии.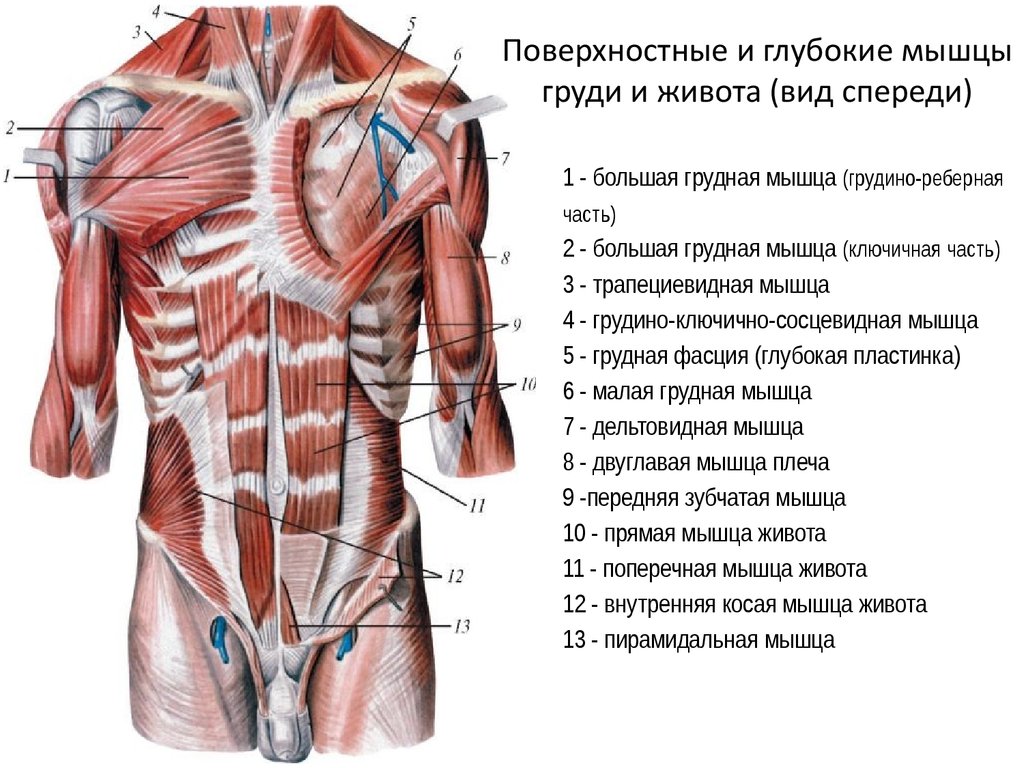
В клинике физической терапии KANO в Минске мы предлагаем вам опыт наших специалистов, который они собрали и воплотили в программе реабилитации «Здоровая спина», благодаря которой вы сможете снова двигаться без боли и заниматься любимым делом, либо попросту забыть о проблеме, которая преследовала вас много лет.
Fibromyalgia: Symptoms, Causes, Diagnosis, Treatment
Written by Debra Fulghum Bruce, PhD
Medically Reviewed by Jabeen Begum, MD on November 30, 2021
In this Article
- Causes
- Symptoms
- Diagnosis
- Лечение
- Вопросы к врачу
Фибромиалгия — второе по частоте заболевание, поражающее кости и мышцы. Тем не менее, его часто неправильно диагностируют и неправильно понимают. Его классическими симптомами являются широко распространенные мышечные и суставные боли и усталость.
Лекарства нет. Но сочетание лекарств, физических упражнений, управления стрессом и здоровых привычек может ослабить ваши симптомы настолько, что вы сможете жить нормальной активной жизнью.
Причины
Врачи не уверены, что вызывает это заболевание, но некоторые считают, что это связано с тем, как мозг и спинной мозг обрабатывают болевые сигналы от нервов.
Мы знаем, что некоторые вещи предполагают, что у вас больше шансов получить это:
- Вы женщина.
- У вас другое болезненное заболевание, такое как артрит или инфекция.
- У вас расстройство настроения, например тревога или депрессия.
- Вы подверглись физическому или эмоциональному насилию или страдаете посттравматическим стрессовым расстройством.
- Вы редко тренируетесь.
- У других членов семьи есть.
Симптомы
Проще говоря, у вас болит все тело. Общие симптомы включают:
- Боль в мышцах, жжение, подергивание или скованность
- Низкий болевой порог или болезненные точки
- Дренажная усталость
- Проблемы с концентрацией внимания и запоминанием, называемые «фиброзным туманом»
- Бессонница или плохой сон
- Чувство нервозности, беспокойства или депрессии
Фибромиалгия может ощущаться как остеоартрит, бурсит и тендинит.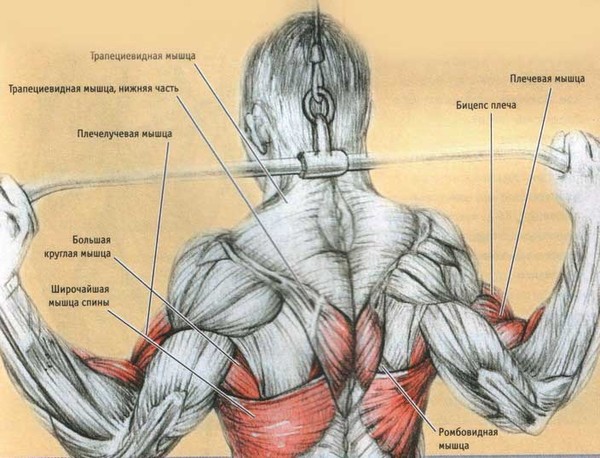 Но вместо того, чтобы болеть в определенной области, боль и скованность могут распространяться по всему телу.
Но вместо того, чтобы болеть в определенной области, боль и скованность могут распространяться по всему телу.
Другие симптомы фиброза могут включать:
- Боль в животе, вздутие живота, тошноту, запор и диарею (синдром раздраженного кишечника)
- Головные боли
- Сухость во рту, носу и глазах
- Чувствительность к холоду, теплу, свету или звуку
- Более частое мочеиспускание
- Онемение или покалывание на лице, руках, кистях, ногах или стопах
Диагноз
Ваш врач осмотрит вас и спросит о прошлые медицинские проблемы и о других близких членах семьи.
Нет теста, который мог бы сказать вам, что у вас фибромиалгия. Вместо этого, поскольку симптомы очень похожи на другие состояния, ваш врач захочет исключить такие заболевания, как недостаточная активность щитовидной железы, различные типы артрита и волчанка. Таким образом, вы можете сдать анализы крови, чтобы проверить уровень гормонов и признаки воспаления, а также сделать рентген.
Если ваш врач не сможет найти другую причину того, как вы себя чувствуете, он будет использовать систему оценки, состоящую из двух частей, чтобы определить, насколько распространена ваша боль и насколько ваши симптомы влияют на вашу повседневную жизнь. Используя эти результаты, вы вместе разработаете план по управлению состоянием.
Лечение
В зависимости от ваших симптомов врач может назначить обезболивающие, антидепрессанты, миорелаксанты и препараты, улучшающие сон.
Три препарата, одобренные специально для лечения фиброзной боли:
- Дулоксетин (Симбалта)
- Милнаципран (Савелла)
- Прегабалин (Лирика)
Также могут помочь безрецептурные обезболивающие. Более сильные лекарства, такие как опиоиды, обычно не работают в долгосрочной перспективе, и вы можете стать зависимыми от них.
Регулярные умеренные физические нагрузки являются ключом к контролю над фиброзом. Вы захотите заниматься малоинтенсивными видами деятельности, которые повышают вашу выносливость, растягивают и укрепляют мышцы, а также улучшают вашу способность легко двигаться — например, йога, тай-чи, пилатес и даже ходьба. Упражнения также высвобождают эндорфины, которые борются с болью, стрессом и подавленным настроением. И это может помочь вам лучше спать.
Упражнения также высвобождают эндорфины, которые борются с болью, стрессом и подавленным настроением. И это может помочь вам лучше спать.
Вы можете попробовать дополнительные методы лечения, в том числе массаж, иглоукалывание и мануальную терапию, чтобы облегчить боли и стресс.
Консультант, терапевт или группа поддержки могут помочь вам справиться со сложными эмоциями и объяснить другим, что с вами происходит.
Вопросы к врачу
Если у вас диагностирована фибромиалгия, рекомендуется подумать о вещах, которые вы хотите получить от врача, например:
- Откуда вы знаете, что у меня фибромиалгия?
- Могу ли я принимать лекарства? Какие побочные эффекты я могу ожидать?
- Какие лекарства, продукты или действия мне следует избегать?
- Какие упражнения можно делать, чтобы облегчить симптомы?
- Какие альтернативные методы лечения могут мне помочь?
- Как мне объяснить свое состояние друзьям, семье и коллегам?
- Существуют ли методы управления стрессом (медитация, йога, массаж), которые могут помочь?
- Вы рекомендуете консультацию?
- Можете ли вы порекомендовать группу поддержки или интернет-сообщество, к которому я мог бы присоединиться?
Руководство по фибромиалгии
- Обзор и факты
- Симптомы и признаки
- Лечение и уход.

- Что такое хорошая осанка?
- Что может повлиять на осанку?
- Преимущества хорошей осанки
В детстве вы, возможно, помните, как ваши родители напоминали вам сидеть прямо и не сутулиться. То, что могло раздражать тогда, на самом деле является довольно хорошим советом сейчас. Вот почему правильная осанка так важна для здоровья.
Что такое хорошая осанка?
Осанка — это положение вашего тела, когда вы стоите, сидите или лежите. Правильная осанка — это когда части вашего тела выровнены так, как должны, при использовании нужного количества мышечного напряжения, чтобы поддерживать себя.
Хорошая осанка — это когда ваши уши ровно расположены над плечами. Ваши плечи должны быть отведены назад и расслаблены. Это также помогает выровнять позвоночник.
Ваш позвоночник имеет три изгиба: один на шее, один посередине спины и один в нижней части спины. Правильная осанка помогает сохранить эти естественные изгибы.

Поза бессознательна, поэтому вам не нужно об этом думать. Определенные группы мышц, называемые постуральными мышцами, помогают вашему телу сохранять правильную осанку и не дают гравитации работать против вас. Эти группы мышц также помогают сохранять равновесие при ходьбе или движении. Хорошая осанка помогает избежать перенапряжения групп мышц, необходимых для выполнения повседневных дел.
Существует два вида позы: статическая и динамическая. Статическая поза — это поза, которую вы сохраняете, когда не двигаетесь. Это может быть, когда вы спите, стоите или сидите неподвижно. Динамическая поза наоборот. Это то, как вы держите себя в движении. Например, когда вы идете, растягиваетесь или бегаете.
Что может повлиять на осанку?
Сутулость — это не просто вредная привычка. Могут быть некоторые физические причины, которые способствуют плохой осанке. Мышцы, которые слишком напряжены или имеют меньший диапазон движения, могут затруднить правильное положение частей тела.

Сила ваших ног и основных мышц также может влиять на вашу осанку и то, как вы себя держите. Основные мышцы включают мышцы:
- спины
- живота
- Таз
- Бока
- Ягодицы
Эти мышцы соединяют верхнюю и нижнюю половины. Слабые мышцы кора могут заставить вас сутулиться или смещать верхнюю половину тела вперед больше, чем нижнюю.
Кроме того, наш современный образ жизни может способствовать плохой осанке. Глядя в наши телефоны или сидя за столом в течение нескольких часов в день, работая за компьютером, мы меняем то, как мы себя держим. Вы можете заметить, что при выполнении этих действий вы наклоняетесь вперед, а не сидите или стоите прямо.
Преимущества хорошей осанки
Хорошая осанка — это не только то, как вы себя преподносите. Плохая осанка может повлиять на ваше физическое и психическое здоровье.
Улучшение настроения и энергии.
 Одним из лучших преимуществ хорошей осанки является то, как вы относитесь к себе. Улучшение осанки может помочь вам оставаться сосредоточенным и более энергичным в течение дня. Это также может помочь улучшить ваше настроение.
Одним из лучших преимуществ хорошей осанки является то, как вы относитесь к себе. Улучшение осанки может помочь вам оставаться сосредоточенным и более энергичным в течение дня. Это также может помочь улучшить ваше настроение. Исследования также показывают, что хорошая осанка способствует большей уверенности в себе. Когда вы ведете себя хорошо и чувствуете себя хорошо, у вас меньше шансов испытать депрессивные мысли. Это может дать вам большую самооценку и лучшее чувство гордости и уверенности в себе.
Здоровье костей, суставов и мышц. Как уже упоминалось, ваша осанка зависит от ваших мышц и костей. Когда вы правильно выравниваете позвоночник, вы меньше нагружаете суставы и кости. Это может привести к уменьшению общей боли или снижению вероятности развития таких проблем, как остеоартрит.
Несмотря на то, что существует множество упражнений, которые помогут вам улучшить силу мышц кора, врачи говорят, что правильная осанка — один из лучших способов тонизировать эту группу мышц.


 Иногда дискомфорт ощущается постоянно3.
Иногда дискомфорт ощущается постоянно3. В., Терехов Н.Л. Нестероидные противовоспалительные препараты, миорелаксанты и витамины группы B в лечении люмбоишиалгии // Неврология, нейропсихиатрия, психосоматика. 2020. №6. URL: https://cyberleninka.ru/article/n/nesteroidnye-protivovospalitelnye-preparaty-miorelaksanty-i-vitaminy-gruppy-v-v-lechenii-lyumboishialgii
В., Терехов Н.Л. Нестероидные противовоспалительные препараты, миорелаксанты и витамины группы B в лечении люмбоишиалгии // Неврология, нейропсихиатрия, психосоматика. 2020. №6. URL: https://cyberleninka.ru/article/n/nesteroidnye-protivovospalitelnye-preparaty-miorelaksanty-i-vitaminy-gruppy-v-v-lechenii-lyumboishialgii номер Р N002874/01// ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=868bad0c-d10e-47a9-b9d8-2595d9a01ac7&t=
номер Р N002874/01// ГРЛС РФ. – URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=868bad0c-d10e-47a9-b9d8-2595d9a01ac7&t= ru/educational-programs/2020/zoom/%D0%9A%D0%A0_%D0%91%D0%A1_%D0%A0%D0%9E%D0%98%D0%91_2020_%D1%84%D0%B8%D0%BD%D0%B0%D0%BB%20(1).pdf
ru/educational-programs/2020/zoom/%D0%9A%D0%A0_%D0%91%D0%A1_%D0%A0%D0%9E%D0%98%D0%91_2020_%D1%84%D0%B8%D0%BD%D0%B0%D0%BB%20(1).pdf Текущие Терапевтические Исследования. 1993;54(6):619-27.
Текущие Терапевтические Исследования. 1993;54(6):619-27.

 Одним из лучших преимуществ хорошей осанки является то, как вы относитесь к себе. Улучшение осанки может помочь вам оставаться сосредоточенным и более энергичным в течение дня. Это также может помочь улучшить ваше настроение.
Одним из лучших преимуществ хорошей осанки является то, как вы относитесь к себе. Улучшение осанки может помочь вам оставаться сосредоточенным и более энергичным в течение дня. Это также может помочь улучшить ваше настроение. 