Содержание
Спина бифида (расщепление позвоночника) — лечение, симптомы, причины, диагностика
Спина бифида (расщепление позвоночника) – это сложный врожденный дефект развития спинного мозга и и позвоночника. Это — тип открытого дефекта нервной трубки в котором есть аномалия развития задних частей позвоночника, спинного мозга, окружающих нервов и/или заполненного жидкостью мешка, который окружает спинной мозг.
Расщепление позвоночника (спина бифида) — неизлечимое, пожизненное состояние, оказывающее влияние на нервно-мышечные и опорно-двигательные системы.
Этот дефект бывает различным в зависимости от типов и колеблется от средней до тяжелой формы.
Детям с таким дефектом по мере роста организма могут понадобиться корсеты, при тяжелых формах инвалидная коляска.
Лечение в основном направлено на притормаживание деформации и сохранение двигательной активности.
Дефект может встречаться по всей длине позвоночника и может проявляться выпиранием части спинного мозга и окружающих тканей наружу, а не во внутрь. Приблизительно 85 процентов дефектов встречаются в пояснице и 15 процентов в шее и в грудном отделе. Хирургически можно восстановить целостность позвоночного столба, но повреждения нервов восстановить не удается и если они выраженные, то у пациентов бывают различной степени парезы нижних конечностей. Чем выше на позвоночном столбе дефект, тем более тяжелые повреждение нервов и двигательные нарушения (парезы и параличы).
Приблизительно 85 процентов дефектов встречаются в пояснице и 15 процентов в шее и в грудном отделе. Хирургически можно восстановить целостность позвоночного столба, но повреждения нервов восстановить не удается и если они выраженные, то у пациентов бывают различной степени парезы нижних конечностей. Чем выше на позвоночном столбе дефект, тем более тяжелые повреждение нервов и двигательные нарушения (парезы и параличы).
Согласно исследованиям эта аномалия развития встречается в 7 случаях на 10000 новорожденных. Существует несколько типов спина бифида, которые имеют различную степень тяжести.
- Скрытое расщепление позвоночника (spina bifida occulta) — самая умеренная форма, при которой нет явных признаков мальформации и изменения кожных покровов.При этой форме происходит изменение как минимум одного позвонка, но нервы и спинной мозг не выбухают. У ребенка при рождении может быть пятно или впадина в области аномалии. И, как правило, у ребенка не будет симптомов. При этой форме аномалии (также как и при других) может быть аномалия развития спинного мозга, характеризующаяся прикреплением спинного мозга к позвоночнику до конца поясничного отдела, когда в норме спинной мозг заканчивается на уровне первых поясничных позвонков и свободно провисает без прикрепления к позвоночнику.

- Менингоцеле (meningocele) умеренной тяжести аномалия (причем наиболее часто встречающаяся), при которой спинномозговой канал не закрыт должным образом и мягкие мозговые оболочки (мембраны, которые покрывают спинной мозг) выбухают за пределы костных структур позвоночного канала, но сам спинной мозг остается интактным. Кистозная масса покрыта кожей. У большинства детей с менингоцеле сохраняется нормальная функция конечностей,но могут быть частичные парезы или нарушения мочевого пузыря или кишечника. При этой аномалии часто идет недоразвитие спинномозгового тяжа. Почти всем пациентам с такой аномалией необходимо оперативное лечение для того,чтобы закрыть дефект и высвободить спинной мозг.
- Липоменингоцеле — аномалия, при которой жировая ткань прикреплена к спинному мозгу и оказывает на него давление. У детей с такой формой аномалии может не быть серьезных повреждений нервов, но возможны нарушения функции мочевого пузыря и кишечника. В этих случаях тоже нередко применяется оперативное лечение.

- Миеломенингоцеле (myelomeningocele): наиболее тяжелая распространенная форма и ассоциированная с представлением о spina bifida. Спинальный канал не закрыт, и выбухающая масса состоит из мягких мозговых оболочек, патологически измененного спинного мозга и нервов. Кроме того, в этой области кожа тоже недоразвита. У детей с этой формой расщепления спинного мозга полностью или частично наблюдаются парезы ниже дефекта и нарушения функции органов малого таза. Кроме того наблюдаются повреждения нервов и другие патологии.
Симптомы
Cимптомы расщепления позвоночника значительно разнятся, в зависимости от формы и степени тяжести у конкретного ребенка. Например, при рождении:
- При скрытом расщеплении (spina bifida occulta) может не быть никаких очевидных признаков или симптомов — только маленькое пятно, впадина или родимое пятно.
- При менингоцеле (meningocele) будет мешкообразное выпячивание, которое будет располагаться на спине в области позвоночника.

- При миеломенингоцеле (myelomeningocele) тоже будет выпячивание, но с измененными кожными покровами, будет выделение нервов и спинного мозга.
При тяжелом расщеплении позвоночника при локализации в поясничном отделе позвоночника могут быть следующие симптомы: паралич нижних конечностей, нарушение функции мочевого пузыря, кишечника. Кроме того, у таких пациентов, как правило, могут быть и другие аномалии развития :
- Гидроцефалия встречается в 75 процентах случаев миеломенингоцеле и это состояние требует оперативного эндоскопического лечения для того, чтобы восстановить нормальный ток ликворной жидкости или же наложение шунта для оттока избыточной жидкости из головного мозга.
- Аномалия Киари (смещение мозга в верхний шейный позвонок) может вызвать давление на ствол мозга, что может проявляться нарушением речи, глотания и моторными нарушениями в конечностях.
- Недоразвитие спинного мозга Ортопедические проблемы включая сколиоз, кифоз, дисплазию тазобедренных суставов (врожденный вывих), сочетанные деформации, косолапость и т.
 д.
д. - Преждевременное половое развитие (особенно у девочек со spina bifida и гидроцефалией).
- депрессия и другие невротические состояния
- ожирение
- дерматологические проблемы
- аномалии развития мочевыводящих путей.
- заболевания сердца
- проблемы со зрением
Диагностика
Диагностические мероприятия могут быть выполнены во время беременности, чтобы оценить плод на наличие расщепления позвоночника. Они включают:
- Амниоцентез (amniocentesis): процедура, при которой длинную, тонкую иглу вводят через брюшную полость матери в амниотический мешок, чтобы сделать забор небольшого количества амниотической жидкости для экспертизы. Жидкость анализируется для того, чтобы определить наличие или отсутствие открытого дефекта нервной трубки. Хотя анализ очень надежный, но он не позволяет диагностировать маленькие или закрытые дефекты.
- Пренатальное УЗИ : эта методика, как абсолютно безвредная, позволяет неивазивно оценить состояние и визуализировать внутренние органы, сосуды, ткани плода.
 Подчас удается диагностировать не только spina bifida,но и другие аномалии.
Подчас удается диагностировать не только spina bifida,но и другие аномалии. - анализы крови: рекомендуется проводить анализы крови между 15 и 20 неделями беременности для всех женщин, у которых ранее не было ребенка с открытым дефектом нервной трубки и у кого нет в семейной истории такого заболевания. Анализ крови на альфа-фетопротеин и другие биохимические показатели позволяют определить насколько высок риск развития аномалии позвоночника.
- При рождении тяжелые случаи расщепления позвоночника очевидны наличием заполненной жидкостью мешком, выбухающем на спине новорожденного. Визуальными индикаторами не тяжелых форм (расщепление позвоночника occulta) могут являться волосатое пятно на коже или впадина вдоль позвоночника. Необычная слабость или недостаточная координации движений в нижних конечностях также предполагают наличие расщепления позвоночника. У детей и взрослых нередко эта аномалия диагностируется при рутинных исследованиях или при необходимости дифференцировать неврологические симптомы с помощью инструментальных методов исследования (МРТ, КТ, рентгенография).

Причины
Во время беременности мозг человека и позвоночный столб начинают формироваться как плоская пластина клеток, которая сворачивается в трубку, названную нервной трубкой. Если вся или часть нервной трубки не в состоянии закрыться, то открытый участок называют открытый дефект нервной трубки. Открытая нервная трубка бывает открыта в 80 процентах случаев, и покрыта костью или кожей в 20 процентах случаев.Причина расщепления позвоночника (spina bifida и другие дефекты) остается неизвестной, но вероятнее всего является следствием комбинации генетических, пищевых и факторов окружающей среды, такими как:
- дефицит фолиевой кислоты (витамин B) в пище матери во время беременности (прием достаточного количества фолиевой кислоты во время беременности может уменьшить риск развития этой аномалии).
- неконтролируемый диабет у матери
- Некоторые медикаменты (антибиотики, противосудорожные).
- Генетический фактор, как правило, имеет значение лишь в 10 процентах случаев.

- Возраст матери
- Какие роды по счету (первенцы больше подвержены риску).
- Социально-экономический статус (дети, родившиеся в более низких социально-экономические семьях, находятся в более высокой группе риска).
- этническое происхождение
- ожирение или чрезмерное потребление алкоголя беременной женщиной
- При воздействие на беременную гипертермии в ранних сроках (сауна, джакузи).
Лечение
Лечение spina bifida возможно сразу после рождения. Если этот дефект диагностирован пренатально, то рекомендуется кесарево сечение для того, чтобы уменьшить возможное повреждение спинного мозга во время прохождения плодом родовых путей. Новорожденным с менингоцеле или миеломенинигоцеле рекомендуется провести оперативное лечение в течение 24 часов после рождения. При такой операции закрывается костный дефект и удается сохранить функцию неповрежденной части спинного мозга. К сожалению, хирургическое лечение не может восстановить функции поврежденных нервов так, как они носят необратимый характер.
В настоящее время существуют клиники, которые проводят пренатальные операции по закрытию дефекта, но методики пока не нашли широкого применения. Основной же задачей лечения как не тяжелой формы, так и в послеоперационном периоде, является сохранение функций как опорно-двигательного аппарата, так и функции мочевого пузыря и кишечника. При необходимости применяются ортезы, лечебная гимнастика, физиотерапия.
В тех случаях, когда spina bifida обнаруживается случайно при рентгенологическом (МРТ, КТ) исследование необходимо принять меры по уменьшению риска повреждения спинного мозга в том участке позвоночника где есть этот дефект.
Оперативное лечение у взрослых применяется только при наличии осложнений. В основном же лечение у взрослых направлено только на профилактику возможных осложнений (ЛФК, физиотерапия, ношение корсета).
Позвоночник человека — анатомия, позвонки, изгибы и отделы
1 Март 2019
327831
3. 8 из 5
8 из 5
Оглавление
- 1 Особенности строения позвоночника
- 1.1 Отделы позвоночника и особенности строения позвонков
- 1.2 Связочный аппарат
- 1.3 Соединение позвоночника с черепом
- 2 Спинной мозг
- 2.1 Оболочки спинного мозга
- 2.2 Спинномозговые корешки
- 3 Кровеносные сосуды
- 4 Возрастные и гендерные особенности позвоночника
Позвоночник человека – основа опорно-двигательного аппарата. При этом он не только выполняет опорную функцию и обеспечивает возможность прямохождения, но и представляет собой довольно гибкую ось тела, что достигается за счет подвижности подавляющего большинства его отдельных частей. При этом передняя часть позвоночника участвует в образовании стенок грудной и брюшной полостей. Но одной из наиболее важных его функций является обеспечение сохранности спинного мозга, который проходит внутри него.
Особенности строения позвоночника
Позвоночник человека образован лежащими друг на друге 31—34 позвонками, между телами которых располагаются своеобразные хрящевые образования – межпозвоночные диски. Кроме того, соседние позвонки связаны между собой суставами и связками. В целом в позвоночнике можно выделить 122 сустава разной величины и строения, 365 связок и 26 хрящевых соединений, но истинных суставов насчитывается только 52.
Кроме того, соседние позвонки связаны между собой суставами и связками. В целом в позвоночнике можно выделить 122 сустава разной величины и строения, 365 связок и 26 хрящевых соединений, но истинных суставов насчитывается только 52.
Большинство позвонков имеют сходное строение. Они имеют:
- тело – основная часть позвонка, представляющая собой губчатую кость близкой к цилиндрической форме;
- дужку – костную структуру полукруглой формы, расположенную с задней части тела позвонка и прикрепленную к нему двумя ножками;
- суставные, поперечные и остистые отростки – имеют разную длину и отходят от дужки позвонка, формируя вместе с телом и дужкой позвоночный канал, а суставные отростки рядом расположенных позвонков образуют истинные суставы, называемые фасеточными или дугоотростчатыми.
Губчатая кость представляет собой особый вид костной ткани, которая отличается высокой прочностью. Внутри она имеет систему расходящихся в разные стороны костных перекладин, что и обеспечивает ее повышенную стойкость к разнонаправленным нагрузкам.
Образованные задней частью тел позвонков, дугами и отростками позвоночные отверстия четко совпадают между собой и создают единый позвоночный канал, где и находится спинной мозг, условно поделенный на сегменты. В среднем у взрослого человека площадь его сечения составляет порядка 2,2—3,2 см2, но в шейном и поясничном отделах он имеет треугольную форму, тогда как в грудном – круглую.
На уровне каждого позвонка от соответствующих сегментов спинного мозга попарно отходят спинномозговые корешки. Они проходят в естественных отверстиях, образованных отростками позвонков. Тут же располагаются кровеносные сосуды, обеспечивающие питание спинного мозга.
Изменение положения позвоночника осуществляется с помощью мышц, прикрепляющихся к телам позвонков. Именно благодаря их сокращению происходит сгибание тела, а расслабление приводит к восстановлению нормального положения позвонков.
Отделы позвоночника и особенности строения позвонков
В позвоночнике выделяют 5 отделов: шейный, грудной, поясничный, крестцовый и копчиковый.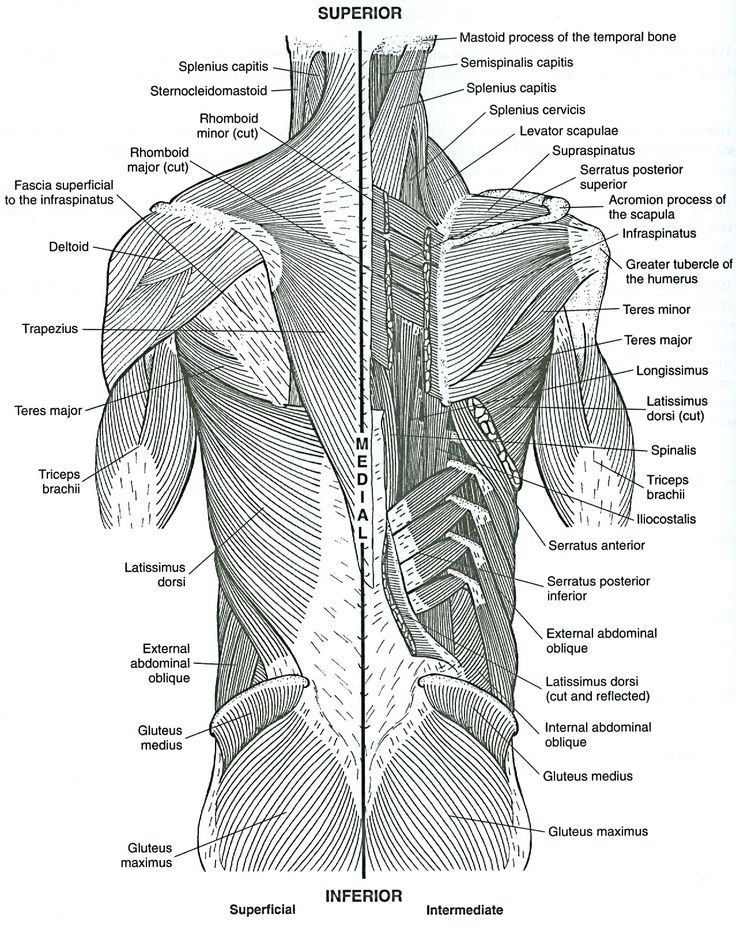 При этом, как бы ни было странно, но действительно у разных людей позвоночник может быть образован различным количеством позвонков. Это:
При этом, как бы ни было странно, но действительно у разных людей позвоночник может быть образован различным количеством позвонков. Это:
- 7 шейных позвонков – С1—С7;
- 12 грудных – T1—T12;
- 5 поясничных – L1—L5;
- 5 крестцовых – S1—S5;
- 2—5 копчиковых.
Крестцовые и копчиковые позвонки соединяются неподвижно.
Шейный отдел позвоночника обладает наибольшей подвижностью. В нем есть 2 позвонка, строение которых сильно отличается от остальных, так как они должны обеспечивать соединение позвоночного столба с костными структурами головы, а также создавать возможность для поворотов, а также наклонов головы. Грудной отдел наименее подвижен. В нем есть прямые соединения с ребрами, что провоцирует появление соответствующих анатомических особенностей позвонков этого отдела. В целом он обеспечивает защиту органов и поддержку тела. Поясничный отдел позвоночника отличается массивными позвонками, принимающими на себя основной вес тела. Крестец, образованный 5-ю сросшимися позвонками, помогает поддерживать вертикальное положение тела и принимает участие в распределении нагрузки.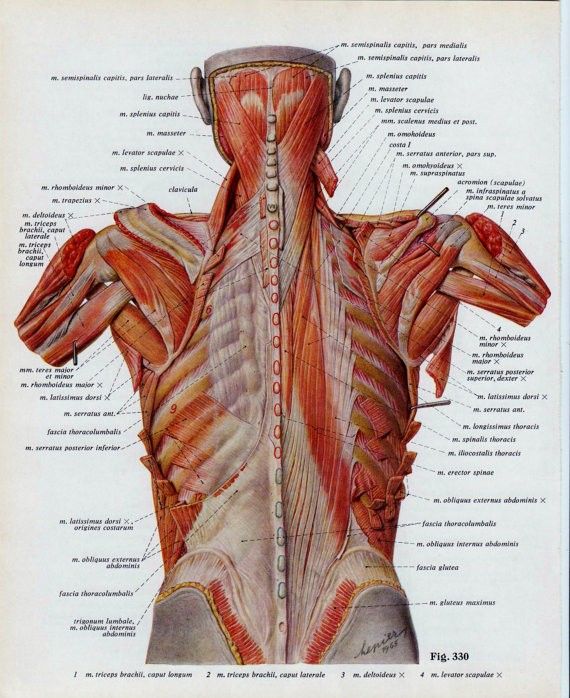 Последний же отдел позвоночника, копчик, служит местом прикрепления связок и других анатомических структур.
Последний же отдел позвоночника, копчик, служит местом прикрепления связок и других анатомических структур.
Также встречаются аномалии развития, при которых наблюдается изменение количества позвонков. В норме во время эмбрионального развития 25 позвонок должен срастаться с крестцом. Но иногда этого не происходит, что приводит к образованию 6-го поясничного позвонка. В подобных случаях говорят о наличии люмбализации. Бывают и противоположные случаи, когда с крестцом срастается не только 25, но и 24 позвонок. В результате в поясничном отделе остается 4 позвонка, тогда как крестец образован 6-ю. Это носит название сакрализации.
Позвонки разных отделов позвоночного столба имеют разную величину и форму, но все они с передней, задней и боковой сторон покрыты тонким слоем плотной ткани, перфорированной сосудистыми каналами. Наименьшие размеры имеют шейные позвонки, в то время как 1-й из них, атлант, вовсе не имеет тела. По мере увеличения порядкового номера величина тел позвонков возрастает и достигает максимума в поясничном отделе. Сросшиеся крестцовые позвонки несут на себе весь вес верхней части тела и связывают позвоночник с тазовыми костями и нижними конечностями. Копчиковые позвонки являются остатком рудиментарного хвоста и представляют собой небольшие костные образования, которые имеют крайне слабо развитые тела и вовсе лишены дуг.
Сросшиеся крестцовые позвонки несут на себе весь вес верхней части тела и связывают позвоночник с тазовыми костями и нижними конечностями. Копчиковые позвонки являются остатком рудиментарного хвоста и представляют собой небольшие костные образования, которые имеют крайне слабо развитые тела и вовсе лишены дуг.
В норме высота тел позвонков одинакова по всей площади, за исключением 5-го поясничного позвонка (L5), тело которого имеет форму клина.
Присутствующие практически у всех позвонков черепично покрывающие друг друга остистые отростки отходят от них под разными углами в различных отделах позвоночника. Так, в шейном и поясничном отделах они расположены практически горизонтально, а на средне-грудном уровне, что соответствует 5—9 грудным позвонкам, они расположены под довольно острыми углами. В то же время отростки верхних и нижних грудных позвонков занимают промежуточное положение.
Остистые отростки, так же как и поперечные, являются базой, к которой прикрепляются связки и мышцы, приводящие в движение позвонки.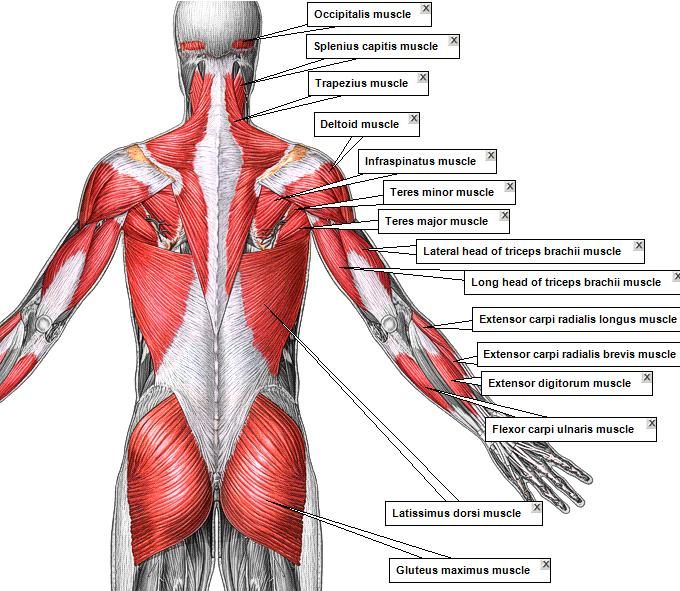 Суставные отростки соседних позвонков формируют фасеточные суставы. Они создают возможность сгибания позвоночника назад и вперед.
Суставные отростки соседних позвонков формируют фасеточные суставы. Они создают возможность сгибания позвоночника назад и вперед.
Таким образом, тела позвонков соединены межпозвоночными дисками, а дуги – межпозвоночными суставами и связками. Образованный межпозвоночным диском, двумя соседними межпозвоночными суставами и связками анатомический комплекс называют позвоночно-двигательным сегментом. В каждом отдельном сегменте подвижность позвоночника невелика, но одновременное движение многих сегментов обеспечивает достаточный уровень гибкости и подвижности позвоночника в разных направлениях.
В норме позвоночник имеет 4 физиологических изгиба, которые обеспечивают ослабление толчков и сотрясений позвоночника при движении. Благодаря этому они не достигают черепа и обеспечивают сохранность головного мозга. Различают:
- шейный лордоз;
- грудной кифоз;
- поясничный лордоз;
- крестцово-копчиковый кифоз.
Лордозом называют изгиб позвоночника, обращенный выпуклостью в сторону передней части тела, а кифозом, соответственно, в противоположном направлении.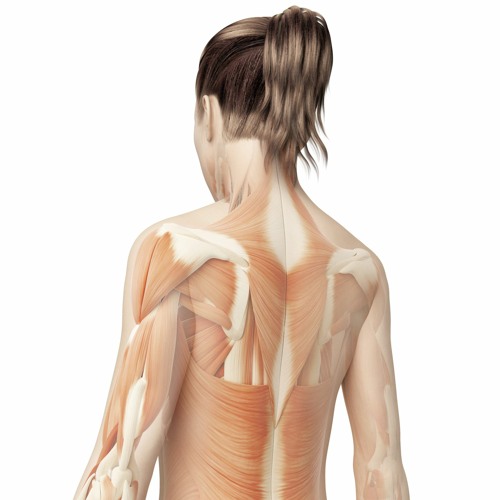
Благодаря наличию физиологических изгибов позвоночник человека и имеет S-образную форму. Но в норме они должны быть плавными и не превышать допустимых величин. Наличие выраженных углов или расположение остистых отростков на различном расстоянии друг от друга является признаком патологического усиления кифоза или лордоза. В боковой или фронтальной плоскости любые изгибы, наклоны в норме должны отсутствовать.
При этом степень физиологических изгибов не является величиной постоянной даже для абсолютно здорового человека. Дело в том, что угол наклона зависит от возраста человека. Так, ребенок рождается, уже имея физиологические изгибы позвоночника, но они выражены значительно слабее. Степень их проявления напрямую зависит от возраста ребенка.
В горизонтальном положении тела физиологические изгибы немного расправляются, а в вертикальном – более выражены. Поэтому утром после сна длина позвоночника немного увеличивается, изгибы выражены меньше, а к вечеру ситуация изменяется. При этом во время увеличения нагрузки величина изгибов увеличивается пропорционального приходящейся нагрузке.
При этом во время увеличения нагрузки величина изгибов увеличивается пропорционального приходящейся нагрузке.
Все позвонки имеют разный размер. При этом их ширина и высота прогрессивно увеличивается по мере отдаления от головы. Размеры межпозвоночных дисков соответствуют телам позвонков и присутствуют практически между всеми из них. Такой хрящевой прослойки, выполняющей функцию амортизатора и обеспечивающей подвижность позвоночника, нет только между 1-м и 2-м шейными позвонками, т. е. атлантом и аксисом, а также в крестце и копчике.
Всего в теле взрослого человека насчитывается 23 межпозвоночных диска. Каждый из них имеет студенистое ядро, называемое пульпозным, и окружающую его прочную волокнистую оболочку, названную фиброзным кольцом. Межпозвоночный диск переходит в достаточно тонкую пластинку гиалинового хряща, который закрывает костную поверхность.
Связочный аппарат
Позвоночник снабжен мощным связочным аппаратом, образованным большим количеством различных связок.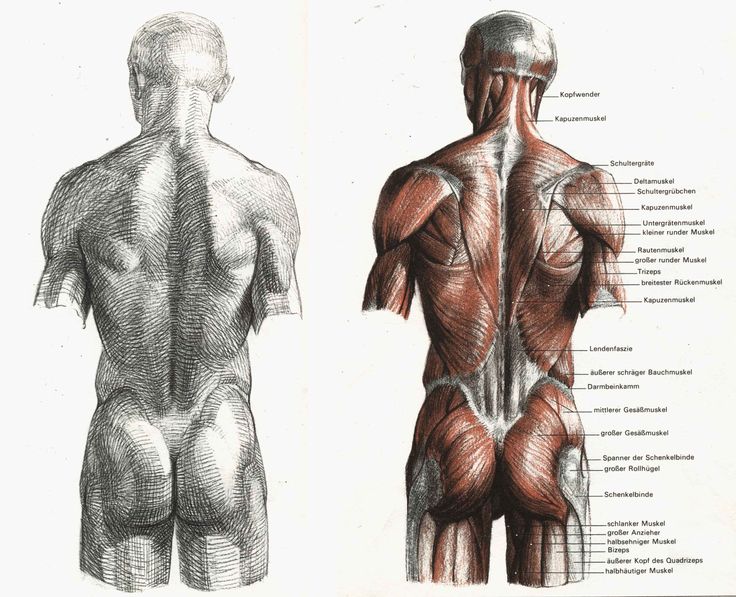 Основными из них являются:
Основными из них являются:
- Передняя продольная связка – образована волокнами и пучками разной длины, которые крепко прикреплены к телам позвонков и значительно более рыхло к соответствующим межпозвонковым дискам. Она проходит по передней и боковой поверхностях тел позвонков. Данная связка берет начало от затылочной кости и проходит через весь позвоночный канал вплоть до 1-го крестцового позвонка.
- Задняя продольная связка – также берет начало от затылочной кости, покрывает заднюю поверхность тел позвонков вплоть до нижней части крестцового канала. Ее толщина больше, чем у передней аналогичной связки, и при этом она более эластична за счет присутствия большего количества эластических волокон. В отличие от передней, она крепко срастается с межпозвонковыми дисками, но рыхлее прикреплена к костным телам позвонков. Поэтому в местах контакта с хрящевыми пластинами она более толстая в поперечном срезе, а в месте прикрепления к позвонкам она приобретает вид узкой полоски. Боковые части задней продольной связки образуют тонкую мембрану, которая разграничивает венозные сплетения тел позвонков от твердой спинномозговой оболочки, чем предохраняет спинной мозг от компрессии.

- Желтая связка – расположена между дугами позвонков, замыкая просветы и формируя позвоночный канал. Они образованы из эластичных волокон, но с возрастом склонны уплотняться, т. е оссифицироваться. Желтые связки противостоят чрезмерному сгибанию позвоночника вперед и его разгибанию.
Также существуют межостистые, межпоперечные и надостистые связки, соединяющие соответствующие отростки. Но ножки дуг не связаны связками, благодаря чему и получаются межпозвонковые отверстия, сквозь которые выходят спинномозговые корешки и кровеносные сосуды.
Соединение позвоночника с черепом
Позвоночный столб объединяется с черепом посредством:
- парных атлантозатылочных суставов;
- срединных атлантоосевых суставов;
- латеральных атлантоосевых суставов.
Атлантозатылочные суставы формируются в месте контакта выступающих частей (мыщелков) затылочной кости с верхними суставными ямками 1-го позвонка шейного отдела позвоночника, называемого атлантом. Оба атлантозатылочных сустава окружены широкими суставными капсулами и укрепляются 2-мя мембранами: передней и задней. Данные суставы имеют физиологические ограничения подвижности: сгибание до 20°, разгибание не превышающее 30°, наклоны головы в сторону в пределах 15—20°.
Оба атлантозатылочных сустава окружены широкими суставными капсулами и укрепляются 2-мя мембранами: передней и задней. Данные суставы имеют физиологические ограничения подвижности: сгибание до 20°, разгибание не превышающее 30°, наклоны головы в сторону в пределах 15—20°.
Кстати, именно через задние атлантозатылочные мембраны, отличающиеся большей шириной, проходят позвоночные артерии, отвечающие за кровоснабжение вертебробазилярного бассейна головного мозга.
Срединный атлантоосевой сустав имеет цилиндрическую форму и включает 2 отдельных сустава, которые формируются задней и передней суставными поверхностями зуба 2-го шейного позвонка, ямкой на задней стороне дуги 1-го шейного позвонка, ямкой на передней поверхности поперечной связки. Оба сочленения зуба обладают отдельными суставными полостями и капсулами. Зуб позвонка связан с большим затылочным отверстием соответствующей связкой, в то же время он имеет 2 прочные крыловидные связки, которые начинаются на его боковых поверхностях и прикрепляются к мыщелку затылочной кости, чем предотвращают чрезмерное вращение головы.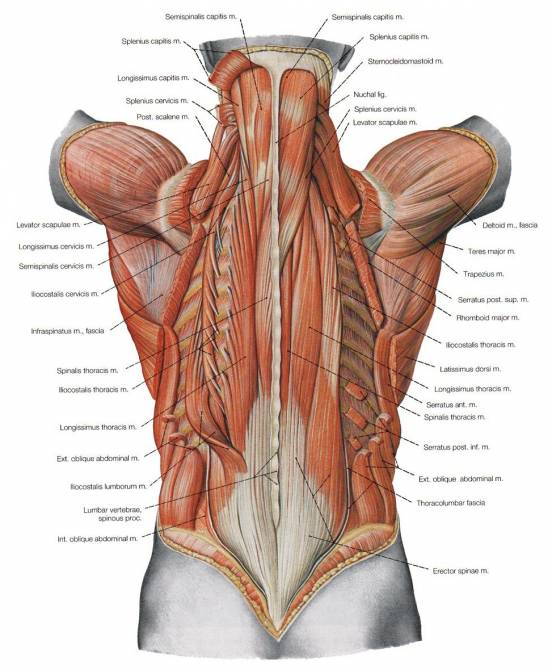 Поэтому повороты в суставе возможны только на 30—40° в каждую сторону.
Поэтому повороты в суставе возможны только на 30—40° в каждую сторону.
Латеральный атлантоосевой сустав – парный комбинированный многоосный малоподвижный сустав, в образовании которого принимают участие нижние суставные ямки позвонка С1 и верхние суставные поверхности осевого позвонка. Каждый сустав имеет отдельную капсулу и дополнительно усилен крестообразной связкой атланта. Она берет начало от верхушки зуба и заканчивается на передней части большого затылочного отверстия.
Спинной мозг
Спинной мозг – одна из частей центральной нервной системы. Это длинный, нежный цилиндрический тяж, немного сплюснутый спереди назад, от которой ответвляются нервные корешки. Именно спинной мозг несет ответственность за передачу биоэлектрических импульсов от головного мозга к каждому органу и мышце и наоборот. Он отвечает за работу органов чувств, сокращение при наполнении мочевого пузыря, расслабление сфинктеров прямой кишки и уретры, регуляцию работы сердечной мышцы, легких и т. д.
Спинной мозг располагается внутри позвоночного канала, а его длина у взрослого человека составляет 45 см у мужчин и 41—42 см у женщин. При этом вес столь важной для человеческого организма анатомической структуры не превышает 34—38 г. Таким образом, длина спинного мозга меньше, чем протяженность позвоночного канала. Он начинается от продолговатого мозга, являющегося нижним отделом головного мозга, и истончается на уровне 1 поясничного позвонка (L1), образуя мозговой конус. От него отходит так называемая концевая нить, нижняя часть которой состоит из спинномозговых оболочек и в конечном итоге прикрепляется ко 2-му копчиковому позвонку.
У мужчин верхушка конического заострения спинного мозга локализуется на границе нижнего края L1, а у женщин — посредине L2. С этого момента позвоночный канал занимают пояснично-крестцовые корешки, отходящие от последних сегментов спинного мозга, что и формирует крупное нервное образование – конский хвост. Составляющие его нервные корешки выходят под углом 45° из соответствующих межпозвоночных отверстий.
У новорожденных детей спинной мозг оканчивается на уровне L3, но к 3-м годам его конус уже находится на том же уровне, что и у взрослых.
Спинной мозг поделен продольными бороздами на две половины: переднюю и заднюю. Его центральная часть образована серым веществом, а наружные слои белым веществом. В центральной части спинного мозга существует канал, в котором находится спинномозговая жидкость. Он сообщается с IV желудочком головного мозга. У взрослых людей этот канал в отдельных частях или по всей протяженности спинного мозга заращен. Серое вещество формируется телами нейронов, т. е. нервных клеток, и в поперечном срезе напоминает по форме бабочку. В результате в нем выделяют:
- Передние рога – в них находятся двигательные нейроны, называемые еще мотонейронами. Как и любые другие нейроны, они имеют длинные отростки (аксоны) и короткие разветвленные (дендриты). Аксоны мотонейронов передают импульс скелетным мышцам рук, ног и туловища, провоцируя их сокращение.

- Задние рога – тут располагаются тела вставочных нейронов, которые связывают между собой чувствительные нейроны с двигательными, а также принимают участие в передаче информации в другие отделы ЦНС.
- Боковые рога – в них локализованы нейроны, создающие центры симпатической нервной системы.
В среднем диаметр спинного мозга равен 10 мм, но в области шейного и поясничного отделов позвоночника он увеличивается. В этих местах формируются так называемые утолщения спинного мозга, что объясняется влиянием функций рук и ног. Поэтому в шейном отделе позвоночника его поперечный размер составляет 10—14 мм, в грудном – 10—11 мм, а в поясничном – 12—15 мм.
Спинной мозг омывается ликвором или спинномозговой жидкостью. Она призвана играть роль амортизатора и защищать его от различных повреждений. При этом ликвор представляет собой максимально профильтрованную кровь, лишенную эритроцитов, но насыщенную белками и электролитами, подавляющее большинство которых приходится на натрий и хлор.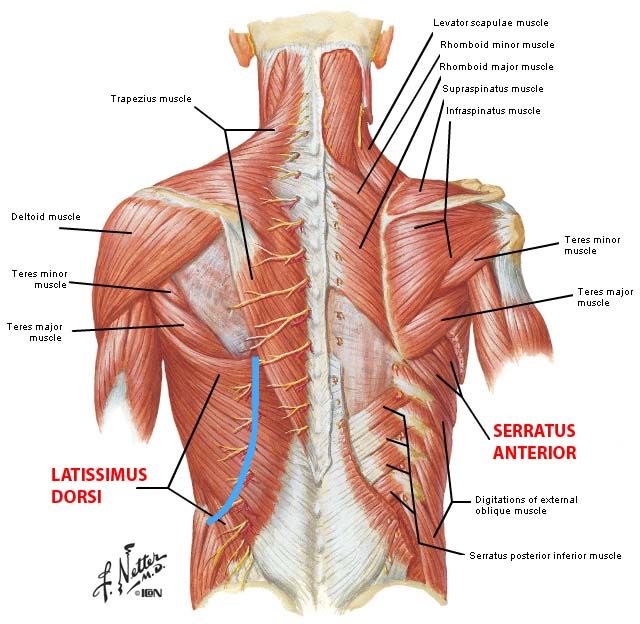 Благодаря этому она абсолютно прозрачна. Ликвор образуется в желудочках головного мозга примерно по 0,5 л в сутки, хотя в среднем его объем в канале не превышает 130—150 мл. Поэтому даже при существенных потерях спинномозговой жидкости, ее потери быстро компенсируются организмом. Незначительная часть ликвора всасывается кровеносными и лимфатическими сосудами спинного мозга.
Благодаря этому она абсолютно прозрачна. Ликвор образуется в желудочках головного мозга примерно по 0,5 л в сутки, хотя в среднем его объем в канале не превышает 130—150 мл. Поэтому даже при существенных потерях спинномозговой жидкости, ее потери быстро компенсируются организмом. Незначительная часть ликвора всасывается кровеносными и лимфатическими сосудами спинного мозга.
Оболочки спинного мозга
Спинной мозг окружен 3-мя оболочками: твердой наружной оболочкой, паутинной, отделенной от первой субдуральным пространством, и внутренней, называемой мягкой спинномозговой оболочкой. Последняя прилегает прямо к спинному мозгу и отделяется от занимающей среднее положение оболочки субарахноидальным пространством. Каждая из спинномозговых оболочек имеет собственные особенности строения и выполняет определенные функции.
Так, твердая оболочка представляет собой своеобразный футляр из соединительной ткани для этой чувствительной и важнейшей нервной структуры, густо оплетенный кровеносными сосудами и нервами. Она состоит из коллагеновых волокон и имеет 2 слоя, внешний плотно прилегает к костным структурам позвоночника и, по сути, образует надкостницу, а внутренний формирует дуральный мешок спинного мозга. Твердая оболочка дополнительно укреплена множественными пучками из соединительной ткани, которые и соединяют ее с задней продольной связкой, а в нижних отделах позвоночника формируют терминальную нить (концевую нить спинного мозга), в конечном итоге закрепляющуюся на периосте копчика. Твердая оболочка имеет различную толщину на разных участках, которая колеблется от 0,5 до 2 мм. Она надежно защищает спинной мозг от большинства внешних воздействий и проходит от большого затылочного отверстия вплоть до 2—3 крестцовых позвонков, т. е. закрывает нежный спинной мозг по всей длине.
Она состоит из коллагеновых волокон и имеет 2 слоя, внешний плотно прилегает к костным структурам позвоночника и, по сути, образует надкостницу, а внутренний формирует дуральный мешок спинного мозга. Твердая оболочка дополнительно укреплена множественными пучками из соединительной ткани, которые и соединяют ее с задней продольной связкой, а в нижних отделах позвоночника формируют терминальную нить (концевую нить спинного мозга), в конечном итоге закрепляющуюся на периосте копчика. Твердая оболочка имеет различную толщину на разных участках, которая колеблется от 0,5 до 2 мм. Она надежно защищает спинной мозг от большинства внешних воздействий и проходит от большого затылочного отверстия вплоть до 2—3 крестцовых позвонков, т. е. закрывает нежный спинной мозг по всей длине.
Кроме того, эта оболочка имеет конусовидные выпячивания. Они призваны сформировать защитный слой для отходящих на уровне всех позвонков нервных корешков, поэтому и выходит вместе с ними в межпозвонковые отверстия.
Твердая оболочка отграничена от стенки позвоночного канала эпидуральным пространством. В нем находится жировая клетчатка, спинномозговые нервы и многочисленные кровеносные сосуды, ответственные за кровоснабжение позвонков и спинного мозга.
Упомянутое выше субдуральное пространство разделяет твердую и паутинную оболочки спинного мозга. По сути, это узкая щель, насыщенная тонкими пучками волокон соединительной ткани. При этом субдуральное пространство глухо заканчивается на уровне S2, но имеет свободное сообщение с аналогичным пространством внутри черепной коробки.
Паутинная оболочка – нежная, прозрачная анатомическая структура, образованная множественными трабекулами (тяжами), которая не имеет жесткой системы фиксации с твердой спинномозговой оболочкой. Они соединяются между собой только у межпозвонковых отверстий.
Паутинная оболочка отделена от мягкой субарахноидальным (подпаутинным) пространством, в котором циркулирует ликвор, а также проходят соединительнотканные тяжи, объединяющие эти оболочки между собой. Подпаутинное пространство сообщается с IV желудочком головного мозга, что обеспечивает беспрерывность циркуляции ликвора.
Подпаутинное пространство сообщается с IV желудочком головного мозга, что обеспечивает беспрерывность циркуляции ликвора.
Третья оболочка спинного мозга находится в самой непосредственной близости от него и имеет множество кровеносных сосудов, обеспечивающих доставку крови к спинному мозгу. Она соединена с паутинной оболочкой значительным количеством соединительнотканных пучков.
Спинномозговые корешки
Как уже говорилось, весь спинной мозг разделен на сегменты. При этом он короче, чем позвоночный канал, поэтому наблюдается несоответствие порядкового номера его сегментов позициям позвонков. Таким образом, верхние шейные сегменты полностью отвечают положению тел позвонков. Смещение нумерации наблюдается уже у нижних шейных и грудных сегментов. Они находятся на один позвонок выше, чем отвечающие им позвонки. В центральной части грудного отдела позвоночника эта разница возрастает уже на два позвонка, а в нижней – на 3. Поэтому получается так, что поясничные сегменты спинного мозга находятся на уровне тел 10-го и 11-го грудных позвонков, а крестцовым и копчиковым соответствуют 12 грудной и 1 поясничный позвонки. Но спинномозговые корешки всегда выходят через межпозвоночные отверстия на уровне соответствующих по нумерации дисков.
Но спинномозговые корешки всегда выходят через межпозвоночные отверстия на уровне соответствующих по нумерации дисков.
От каждого спинномозгового сегмента отходит пара нервных корешков: передние и задние. Всего насчитывается 31 пара. Они берут начало от боковой поверхности спинного мозга и пронизывают дуральный мешок, формирующий для них защитную оболочку. При выходе из него спинномозговые корешки проходят через твердую оболочку, которая имеет специальные выпячивания в виде воронкообразных карманов, предназначенных именно для них. Благодаря этому спинномозговые корешки могут физиологическим образом изгибаться, но риск образования складок или их растяжения отсутствует.
Каждый дуральный воронкообразный карман имеет 2 отверстия, сквозь которые и проходят передние и задние нервные корешки. При этом они разграничены частями твердой и паутинной оболочек. Они прочно срощены с корешками, поэтому вытекание спинномозговой жидкости за пределы подпаутинного пространства исключено.
Передние и задние корешки объединяются на уровне межпозвоночных отверстий, образуя спинномозговые нервы. Но задний в области межпозвоночный отверстий утолщается, формируя так называемый ганглий. Передние и задние корешки соединяются в единое целое сразу после ганглия, чем образуют спинномозговой нерв. Каждый имеет несколько ветвей:
Но задний в области межпозвоночный отверстий утолщается, формируя так называемый ганглий. Передние и задние корешки соединяются в единое целое сразу после ганглия, чем образуют спинномозговой нерв. Каждый имеет несколько ветвей:
- Задняя – отвечает за иннервацию глубоких мышц, кожных покровов спины и затылка.
- Передняя – принимает участие в формировании шейного, плечевого, поясничного и крестцового сплетений. При этом передние ветви грудных нервов образуют межреберные нервы.
- Менингеальная – обеспечивает передачу биоэлектрических импульсов твердой мозговой оболочке спинного мозга, поскольку возвращается в позвоночный канал посредством позвоночных отверстий.
Кровеносные сосуды
Кровоснабжение позвоночника реализовано посредством достаточно больших артерий, которые проходят или в непосредственной близости от тел позвонков, или по ним. Артерии тел позвонков шейного отдела берут начало от подключичной артерии, грудные позвонки питаются от межреберных артерий, а поясничные – от поясничных. В результате позвоночник активно кровоснабжается на всех уровнях, причем давление в сосудах находится на довольно высоких показателях. Но если костные структуры имеют прямое кровоснабжение, то межпозвоночные диски лишены этого. Их питание осуществляется посредством диффузии веществ во время сжатия/распрямления диска при физической активности.
В результате позвоночник активно кровоснабжается на всех уровнях, причем давление в сосудах находится на довольно высоких показателях. Но если костные структуры имеют прямое кровоснабжение, то межпозвоночные диски лишены этого. Их питание осуществляется посредством диффузии веществ во время сжатия/распрямления диска при физической активности.
Поясничные и межреберные артерии расположены по переднебоковым поверхностям тел позвонков. В районе межпозвоночных естественных отверстий от них ответвляются задние ветви, которые отвечают за питание мягких тканей спины и дорсальных отделов позвонков. В свою очередь от них отходят спинальные ветви, которые углубляются в спинномозговой канал, где кровеносные сосуды снова делятся на 2 ветви: переднюю и заднюю. Передняя ветвь отличается более крупными размерами и расположена поперечно по отношению к передней части тела позвонка, а на задней поверхности объединяется с аналогичным сосудом противоположной стороны тела. Задняя ветвь протягивается по заднебоковой поверхности позвоночного канала и соединяется с аналогичной артерией противоположной стороны.
Таким образом, спинальные артерии формируют анастомотическую сеть, которая охватывает весь позвоночный канал и имеет поперечные и продольные ответвления. От нее отводятся многочисленные сосуды, ответственные за питание тел позвонков и спинного мозга. В тела позвонков артерии внедряются вблизи срединной линии, но они не переходят в межпозвоночные диски.
Спинной мозг имеет 3 бассейна кровоснабжения:
- Шейно-грудной, где первые 4 сегмента питаются от передней спинальной артерии, образованной слиянием 2-х позвоночных артерий, следующие 5 сегментов имеют абсолютно независимое питание, а кровоснабжение реализуется 2—4-мя большими корешково-спинальными артериями, ответвляющихся от позвоночных, восходящей и глубоких шейных артерий.
- Промежуточный (средний) грудной бассейн, включающий сегменты Т3—Т8, питается исключительно от одной единственной артерии, расположенной на уровне 5 или 6 грудного корешка. Из-за таких особенностей анатомии в этом отделе спинного мозга существует высокий риск развития тяжелых ишемических поражений.

- Нижний грудной и пояснично-крестцовый бассейн – кровоснабжение обеспечивается одной большой передней корешковой артерией.
Что же касается венозной системы, то позвоночник имеет 4 венозных сплетения: 2 внешних, локализованные на передней поверхности тел позвонков за дужками, и 2 внутренних. Самым большим венозным сплетением является переднее внутрипозвоночное. Его крупные вертикальные стволы взаимосвязаны между собой расположенными поперечно ветвями. Оно прочно фиксировано к надкостнице по задней поверхности позвонков большим числом перемычек. Заднее венозное внутрипозвоночное сплетение может легко сдвигаться, поскольку не имеет крепких связей с телами позвонков. Но при этом все 4 венозных сплетения позвоночника тесно взаимосвязаны между собой многочисленными сосудами, пронизывающими тела позвонков, а также желтые связки. В целом они образовывают единое целое и простираются от основания черепа до самого копчика.
Венозная кровь отводится через систему верхней и нижней полых вен, в которые она поступает из позвонковой, межреберных, поясничных и крестцовых вен. Все межпозвонковые вены выходят через соответствующие отверстия позвоночника. При этом они прочно прикреплены к надкостнице костных краев отверстий.
Все межпозвонковые вены выходят через соответствующие отверстия позвоночника. При этом они прочно прикреплены к надкостнице костных краев отверстий.
Сам спинной мозг имеет 2 системы оттока венозной крови: переднюю и заднюю. При этом вены поверхности органа объединены крупной анастомотической сетью. Поэтому при необходимости произвести перевязку одной или нескольких вен, вероятность развития спинальных нарушений близка к нулю.
Возрастные и гендерные особенности позвоночника
Длина позвоночного столба у новорожденных не превышает 40% от всего роста. Но в течение первых 2-х лет жизни его протяженность увеличивается практически в 2 раза. Все это время все отделы позвоночника растут с большой скоростью, но главным образом в ширину. С 1,5 до 3-х лет скорость роста уменьшается, особенно в шейном и верхней части грудного отдела. Примерно в 3 года начинается активный рост поясничного и нижней части грудного отдела позвоночника. С 5 до 10 лет начинается фаза плавного, равномерного роста по всем параметрам, сменяемая фазой активного роста, длящейся с 10 до 17 лет. После этого рост шейного и грудного отделов замедляется, но ускоряется рост поясничного отдела. Весь процесс развития позвоночного столба завершается в 23—25 лет.
После этого рост шейного и грудного отделов замедляется, но ускоряется рост поясничного отдела. Весь процесс развития позвоночного столба завершается в 23—25 лет.
Таким образом, у взрослого мужчины длина позвоночника в среднем составляет 60—75 см, а у женщины – 60—65 см. С течением лет в межпозвоночных дисках происходят дегенеративные изменения, они уплощаются и перестают в полной мере справляться со своими функциями, а физиологические изгибы увеличиваются. В итоге не только возникают различные заболевания, но и происходит уменьшение длины позвоночного столба в старческом возрасте примерно на 5 см или более.
Грудной кифоз и поясничный лордоз больше выражены у женщин, чем у мужчин.
Таким образом, позвоночник человека имеет сложное строение, густую сеть нервов и кровеносных сосудов. Это и объясняет во многом сложность проведения хирургических вмешательств на нем и возможные риски. Поэтому сегодня все усилия направлены на поиск наименее инвазивных методик проведения операций, подразумевающих минимальное травмирование тканей, что резко уменьшает вероятность развития осложнений разной тяжести.
Анатомия спины: Схема и обзор
Спина поддерживает вес тела, обеспечивая гибкость движений и защищая жизненно важные органы и нервные структуры.
В этой статье рассматривается анатомия спины, включая кости, мышцы и нервы. Он также охватывает некоторые распространенные состояния и травмы, которые могут повлиять на спину.
Нажмите на интерактивную модель ниже, чтобы изучить анатомию спины.
Спина состоит из позвоночника и спинномозговых нервов, а также нескольких различных групп мышц. В следующих разделах эти элементы будут рассмотрены более подробно.
Позвоночник
Позвоночник состоит из 33 костей, называемых позвонками, которые образуют позвоночный канал. Это защищает спинной мозг внутри.
Фасеточные суставы соединяют каждый позвонок, а жидкость поддерживает свободное движение этих суставов. Диск находится между каждым позвонком, чтобы смягчить кости от любых ударов.
Позвоночник состоит из пяти отделов. От вершины позвоночника до низа эти отделы:
- Шейный отдел позвоночника: Шейный отдел позвоночника – это верхняя часть позвоночника.
 Она проходит от шеи до верхней части спины. Он состоит из семи позвонков. Шейный отдел позвоночника защищает нервы, соединяющиеся с мозгом, позволяя голове свободно двигаться, поддерживая ее вес.
Она проходит от шеи до верхней части спины. Он состоит из семи позвонков. Шейный отдел позвоночника защищает нервы, соединяющиеся с мозгом, позволяя голове свободно двигаться, поддерживая ее вес. - Грудной отдел позвоночника: Грудной отдел позвоночника — это средняя часть позвоночника, соединяющая шейный и поясничный отделы позвоночника. Имеет 12 позвонков. Грудной отдел позвоночника помогает удерживать тело в вертикальном и стабильном положении.
- Поясничный отдел позвоночника: Поясничный отдел позвоночника – это нижняя часть спины. Он состоит из пяти крупных позвонков. Они поддерживают большую часть веса тела.
- Крестец: Крестец – это нижняя часть позвоночника, которая соединяется с тазовыми костями. Крестец состоит из пяти сросшихся позвонков.
- Копчик: Копчик является основанием или копчиком позвоночника. Он состоит из четырех сросшихся позвонков. Он соединяется со связками и мышцами вокруг таза.

Связки — это жесткие, гибкие полосы соединительной ткани, соединяющие кости с другими костями.
Двумя основными связками спины являются передняя продольная связка и задняя продольная связка. Эти две связки соединяют и поддерживают позвоночник от шеи до нижней части спины.
Спинной мозг
Спинной мозг проходит от шеи до нижней части спины. Он состоит из нервов, которые передают сообщения в мозг и из него.
В частности, спинной мозг позволяет телу:
- свободно двигаться
- осознавать положение конечностей
- ощущать ощущения, такие как тепло, холод и вибрации
- регулировать температуру тела, кровяное давление и частоту сердечных сокращений
- выполнять функции организма, такие как дыхание , мочеиспускание и дефекация
Спинной мозг имеет пять ответвлений спинномозговых нервов. Это:
- шейные нервы
- грудные нервы
- поясничные нервы
- крестцовые нервы
- копчиковые нервы
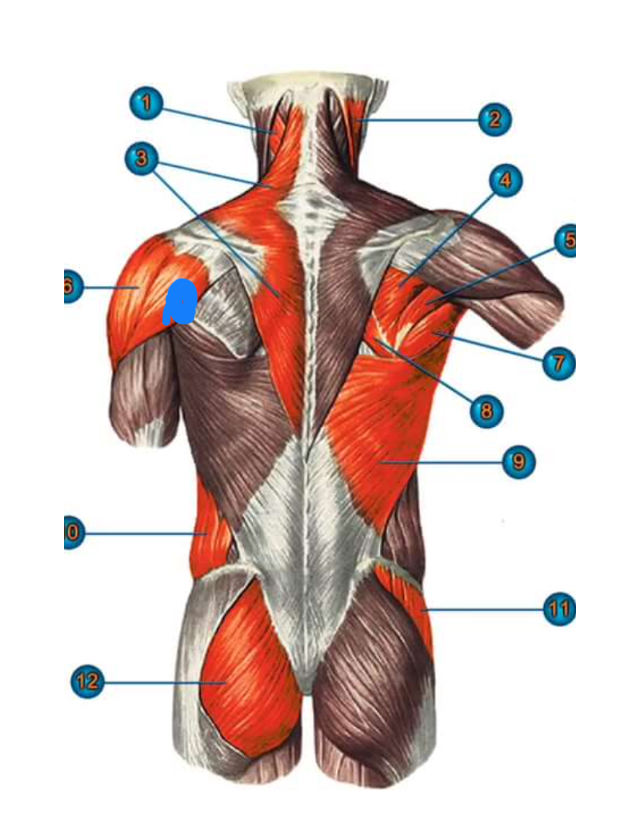
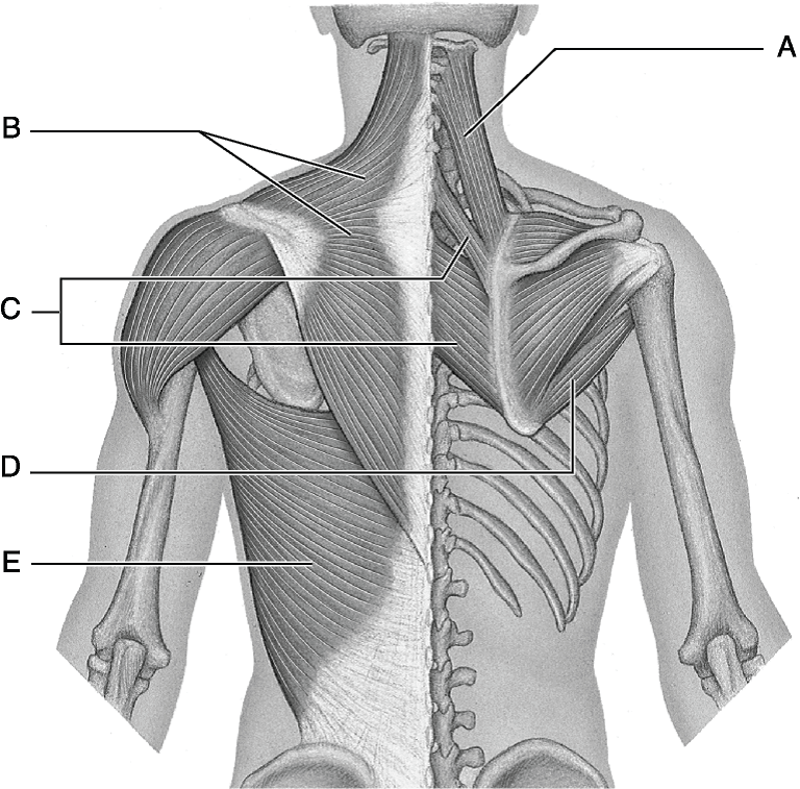
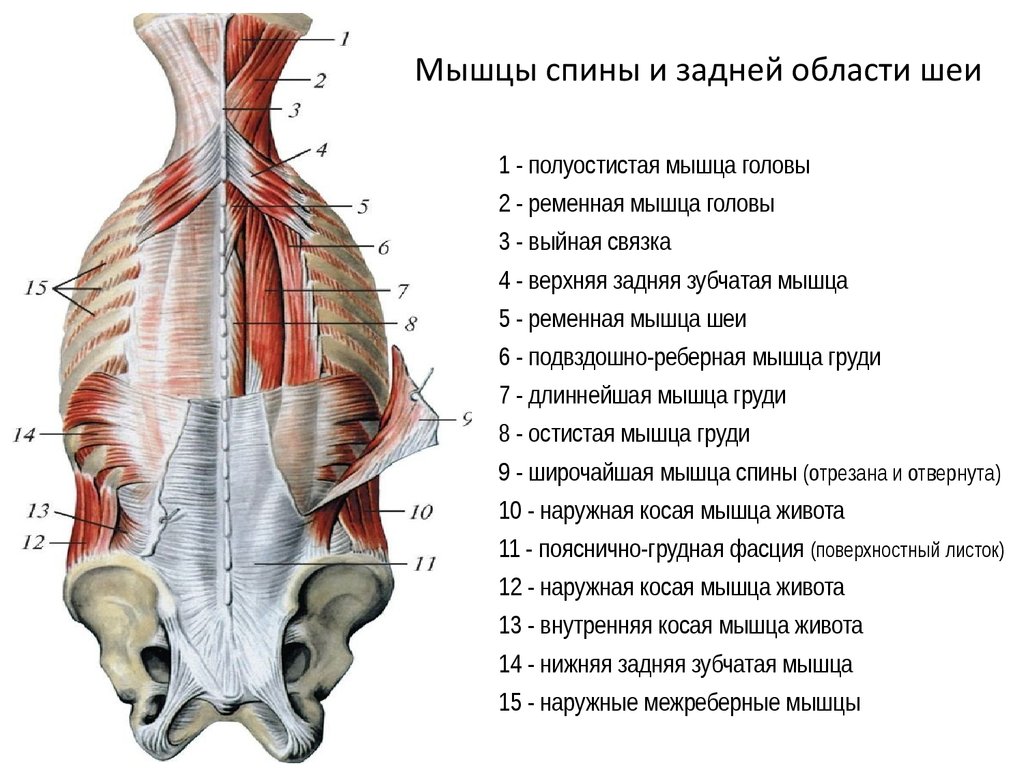
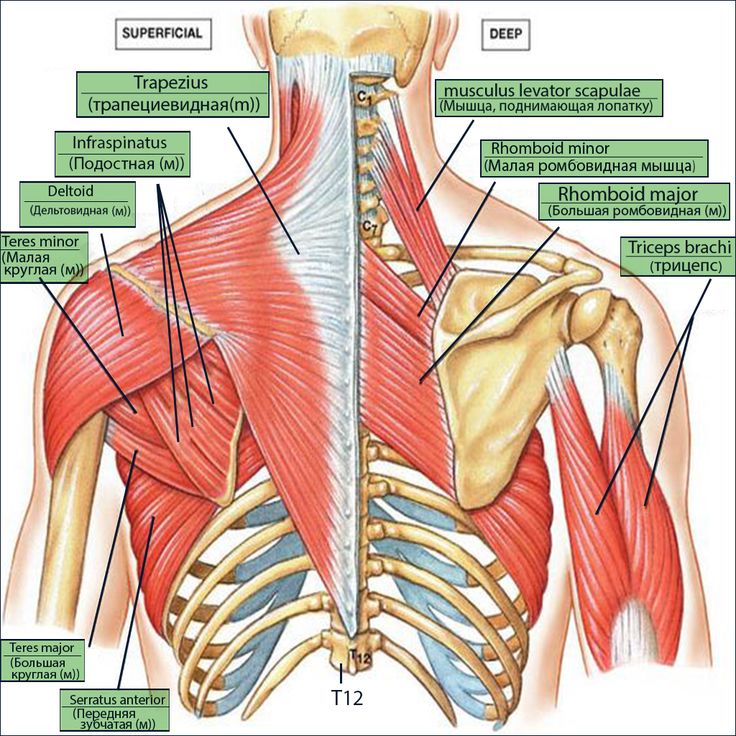
Мышцы спины
В спине есть три различные группы мышц. Их называют поверхностными, промежуточными и внутренними мышцами. В разделах ниже они рассматриваются более подробно.
Их называют поверхностными, промежуточными и внутренними мышцами. В разделах ниже они рассматриваются более подробно.
Поверхностные мышцы
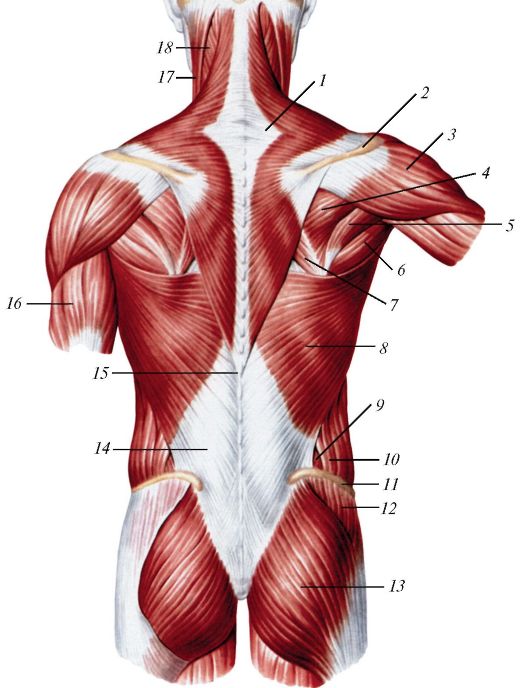
Поверхностные или внешние мышцы спины обеспечивают движение конечностей. К этим мышцам относятся:
- трапециевидные
- широчайшая мышца спины
- поднимающая лопатку
- ромбовидная
Промежуточные мышцы
Промежуточные мышцы соединяются с ребрами и поддерживают дыхание. Эти мышцы включают заднюю нижнюю зубчатую мышцу и заднюю верхнюю зубчатую мышцу.
Внутренние мышцы
Внутренние, или глубокие, мышцы обеспечивают такие движения, как вращение и сгибание. К этим мышцам относятся:
- подвздошно-реберная
- длиннейшая мышца
- the spinalis
- the semispinalis
- the multifidus
- the rotatores
A range of conditions can affect the back, including:
Abnormal curves in the spine
Abnormal curves in the spine can include:
- Сколиоз: Сколиоз вызывает боковое искривление позвоночника.
 Может показаться, что позвоночник имеет форму буквы «S» или «C», а не прямую линию.
Может показаться, что позвоночник имеет форму буквы «S» или «C», а не прямую линию. - Кифоз грудного отдела позвоночника: Люди также могут называть это состояние горбатым. Кифоз вызывает аномальное искривление верхней части спины наружу.
- Лордоз поясничного отдела позвоночника: Люди могут называть это состояние раскачиванием назад. Лордоз создает аномальную дугу в нижней части спины.
Остеопороз
Остеопороз — это состояние, при котором кости теряют свою плотность и становятся более хрупкими. Это может привести к более легкому перелому костей.
Женщины и люди старше 50 лет имеют более высокий риск развития остеопороза. Остеопороз позвоночника может привести к болям в спине, структурным нарушениям и снижению роста.
Остеоартрит
Остеоартрит возникает, когда хрящ, покрывающий кости, изнашивается, в результате чего кости трутся друг о друга.
Остеоартрит является наиболее распространенным типом артрита. Он может поражать суставы позвоночника, вызывая скованность и боль в спине.
Он может поражать суставы позвоночника, вызывая скованность и боль в спине.
Дегенерация межпозвоночных дисков
Межпозвоночные диски амортизируют позвонки. С возрастом эти диски могут изнашиваться. Уменьшение этой амортизации может вызвать боль.
Компрессия нерва
Компрессия седалищного нерва или корешка спинномозгового нерва может вызвать боль в спине. Давление окружающих тканей может раздражать нерв, вызывая боль, онемение или покалывание.
Эти ощущения также могут иррадиировать в другие части тела, например, в ягодицы и ноги.
Травмы позвоночника и спинного мозга могут возникать по разным причинам, например:
- дорожно-транспортные происшествия
- спортивные травмы
- физическое насилие
- тяжелые падения
- состояния, поражающие спинной мозг или кости и нервы спины
- опухоли позвоночника
Травмы позвоночника включают переломы и вывихи позвонков. Эти травмы также могут привести к повреждению спинного мозга.
Некоторые травмы позвонков могут включать:
- Компрессионный перелом: При этом типе перелома внешняя сила толкает позвоночник вперед и вниз.
- Взрывной перелом: Это тяжелый тип компрессионного перелома, при котором кости разрушаются и могут повредить спинной мозг.
- Подвывих: Повреждение мышц и связок позвоночника может привести к частичному смещению позвонков, что также может привести к повреждению спинного мозга.
- Вывих: Разрывы или повреждение связок могут привести к смещению или смещению позвонков.
- Перелом-вывих: Серьезное повреждение связок или мягких тканей может привести к перелому или вывиху позвонков. Это может привести к повреждению спинного мозга.
Другие повреждения спинного мозга включают ишемию, которая представляет собой снижение притока крови к спинному мозгу, и ушиб, который относится к ушибу спинного мозга.
Грыжа диска
Если один из дисков, амортизирующих позвонки, смещается, выпячивается или разрывается, это называется грыжей диска. Поднятие тяжестей, напряжение и скручивание могут вызвать грыжу межпозвоночного диска.
Это может вызвать боль в спине, особенно в нижней части спины. Это также может вызвать онемение и покалывание, которые могут распространяться на другие части тела.
Растяжения и вывихи
Травмы могут привести к чрезмерному растяжению или разрыву связок и мышц спины, вызывая боль в спине. Это может произойти в результате неправильного подъема или напряжения спины.
Лечение заболеваний спины зависит от причины. При легких состояниях человек может обнаружить, что физиотерапия и низкоинтенсивные двигательные упражнения могут помочь облегчить симптомы.
Врач может порекомендовать противовоспалительные препараты при определенных состояниях. При серьезных нарушениях позвоночника или других состояниях может потребоваться корректирующая операция.
Горячие и холодные компрессы, физиотерапия и обезболивающие могут помочь при легких травмах спины, таких как растяжения связок. При значительных травмах позвоночника или спинного мозга человеку может потребоваться хирургическое вмешательство.
Спина состоит из позвоночника, спинного мозга, мышц, связок и нервов. Эти структуры работают вместе, чтобы поддерживать тело, обеспечивать ряд движений и отправлять сообщения от мозга к остальной части тела.
Состояния или травмы спины могут варьироваться от легких до тяжелых. Легкие состояния могут вызывать ломоту, боль или снижение подвижности. Серьезные состояния могут повлиять на другие функции организма и нервные сигналы.
Лечение проблем со спиной будет варьироваться в зависимости от тяжести состояния и может включать физиотерапию, лекарства и хирургические процедуры.
Back 101: Your Guide to Back Anatomy
Боль в спине является причиной №1 инвалидности в США. Ежегодно это разрушает миллионы жизней. Это самая распространенная причина пропущенных рабочих дней и третья по распространенности причина визита к врачу.
Это самая распространенная причина пропущенных рабочих дней и третья по распространенности причина визита к врачу.
Боли в спине будут возникать и у молодых, и у пожилых людей, и неважно, физически вы активны или нет. Когда это происходит, понимание спины позволяет вам правильно лечить, контролировать и облегчать боль.
Готовы узнать свою спину? Давайте начнем.
Позвоночник
Одна из основных частей спины называется позвоночником или широко известна как позвоночник. Позвоночный столб представляет собой набор из 33 костей, называемых позвонками . Каждый позвонок может быть маленьким, но вместе они составляют одну из самых важных структур человеческого тела.
Структура позвонка
Каждый позвонок имеет 2 структуры: тело позвонка и дугу позвонка.
Фото из TeachMeAnatomy
В теле каждого позвонка находится защищающий его диск, называемый студенистым ядром, который окружен внешней структурой, называемой фиброзным кольцом. Вместе они составляют сустав, соединяющий каждый позвонок.
Вместе они составляют сустав, соединяющий каждый позвонок.
Фото Национального центра биотехнологической информации
Части позвоночника
Теперь, когда вы знаете, из чего состоит каждый позвонок, давайте поговорим о позвоночнике в целом. Позвоночник делится на пять отделов: шейный, грудной, поясничный, крестцовый и копчиковый.
Фото из Globus Medical
Шейный отдел позвоночника
Шейный отдел позвоночника расположен непосредственно под черепом и перед верхней частью спины. Шейный отдел позвоночника поддерживает вашу шею и содержит позвонки C1 и C2 и считается самой верхней частью вашего позвоночника.
Фото из Spine Health
Позвонок С1 называется атласным позвонком. Атлас поддерживает вес черепа. Позвонок С2 известен как ось. Он позволяет голове вращаться.
Грудной отдел позвоночника
Грудной отдел позвоночника считается верхней частью спины. Это самая длинная часть позвоночника и единственная область, которая прикрепляется к грудной клетке. Грудной отдел позвоночника поддерживает вес туловища и защищает легкие и сердце, прикрепляясь к грудной клетке.
Грудной отдел позвоночника поддерживает вес туловища и защищает легкие и сердце, прикрепляясь к грудной клетке.
Поясничные позвонки
Поясничный отдел позвоночника содержит самые большие позвонки, чтобы выдерживать увеличивающийся вес тела. Иначе известный как нижняя часть спины, поясничный отдел позвоночника позволяет вам поднимать тяжелые веса.
Крестец
Крестец больше похож на кость, чем на позвонок, но на самом деле он состоит из пары более мелких костей. Он расположен между тазовыми костями, прямо под последним поясничным позвонком.
Копчик
Копчик — это последняя часть позвоночника, также известная как копчик. Наряду с крестцом он является неотъемлемой частью повседневных движений, таких как ходьба, стояние, и несет ваш вес, когда вы сидите или лежите.
Функции позвоночника
Позвоночник имеет 4 основные функции: Защита, Ось, Поддержка, Подвижность.
P для защиты
Позвоночник защищает спинной мозг, который отвечает за все функции нашего организма. Как упоминалось ранее, он также защищает легкие и другие жизненно важные органы, соединяясь с грудной клеткой.
Как упоминалось ранее, он также защищает легкие и другие жизненно важные органы, соединяясь с грудной клеткой.
S для поддержки структуры
Позвоночник удерживает наше тело в вертикальном положении. Он отвечает за нашу осанку и за то, почему мы не являемся расплавленным скоплением мышц и органов.
A для Axis
Позвоночник служит осью для верхней части тела, головы и шеи.
М для подвижности
Позвоночник обеспечивает подвижность, несмотря на все другие его функции. Он позволяет сгибать, растягивать и поворачивать тело в разные стороны.
Поскольку ваш позвоночник в основном состоит из костей, они тоже могут быть подвержены переломам, подвывихам и вывихам.
Мышцы спины
Всего на спине 40 мышц (20 мышечных пар), которые делятся на три типа: поверхностные, промежуточные и внутренние мышцы.
Как позвоночник поддерживает мышцы, так и мышцы поддерживают позвоночник. Он обеспечивает стабильность и подвижность верхней части тела и позвоночника.
Фото из Orchard Health Clinic
Поверхностные мышцы
Поверхностные мышцы — это мышцы, которые вы можете видеть под кожей. (Если вы слышали, как люди тренируют свои «ловушки» и «широчайшие мышцы» в спортзале, они говорят об этих мышцах.) Это мышцы, которые заставляют вас набухать и приносят вам прибыль.
Поверхностные мышцы включают:
- широчайшие мышцы спины,
- трапеция,
- , поднимающая лопатку, и ваш
- ромбовидные.
.
Поверхностные мышцы позволяют двигать верхней конечностью
Промежуточные мышцы
Промежуточные мышцы позволяют нашей грудной клетке подниматься и опускаться. Эти мышцы помогают при вдохе.
- Верхняя задняя зубчатая мышца и
- задняя нижняя зубчатая мышца.
Внутренние мышцы
Последний тип мышц спины называется внутренними мышцами. Внутренние мышцы помогают движениям позвоночника и контролируют осанку.
- Подвздошно-реберная
- Длиннейший
- Спиналис
Эти мышцы также известны как мышцы, выпрямляющие позвоночник.
Почему важно изучать анатомию спины?
Потому что он у вас есть!
Ваша спина является домом для вашего спинного мозга, поддерживает вашу осанку в вертикальном положении, защищает ваши внутренние органы и несет вес вашего тела. Это честно делает многое. В отличие от травмы в изолированном месте, например, на плече, соскальзывание спины может быть изнурительным для всего вашего тела и вашей повседневной деятельности.
Знание того, из чего состоит ваша спина, поможет вам лучше ее охранять.
Как предотвратить травмы спины
Следите за своей осанкой
Если у вас нет такого заболевания, как сколиоз, обратите внимание на правильную осанку. Когда вы работаете за столом, вы не можете не находиться в одной сгорбленной позе не менее 8 часов. Старайтесь как можно больше растягиваться с частыми интервалами.
Йога — полезное занятие, помогающее растянуть спину, улучшить гибкость и улучшить осанку в целом.
Упражнения с правильной техникой
Сильная спина позволяет вам поднимать более тяжелые веса, но неправильная техника также может сильно повредить ваши мышцы. Вот почему так важно работать с профессионалом в области фитнеса во время тренировок. Когда вы это сделаете, вы пожинаете наибольшую пользу и многое другое.
Вот почему так важно работать с профессионалом в области фитнеса во время тренировок. Когда вы это сделаете, вы пожинаете наибольшую пользу и многое другое.
Правильно питайтесь
Не все продукты одинаковы. Ожирение увеличивает риск возникновения болей в спине из-за лишнего веса, на который ваше тело не рассчитано.
Когда у вас правильный вес, вам все равно нужно следить за своим питанием. Питайся правильно! Если у вас уже есть травма спины, воспалительная пища может усугубить ее.
Придерживайтесь здоровых привычек
Ежедневные мелочи, хорошие и плохие, очень сильно влияют на ваше здоровье. Вредные привычки, такие как курение или недостаток сна, в конечном итоге накапливаются. Курение может повлиять на здоровье вашей спины. Недостаток сна также может повлиять на здоровье костей и мышц.
Заключительные мысли
Спина представляет собой сложную сеть структур, которые делают вас сильными и в то же время мобильными.
Мы утверждаем, что из всех частей тела именно эта ослабит вас больше всего.
 д.
д.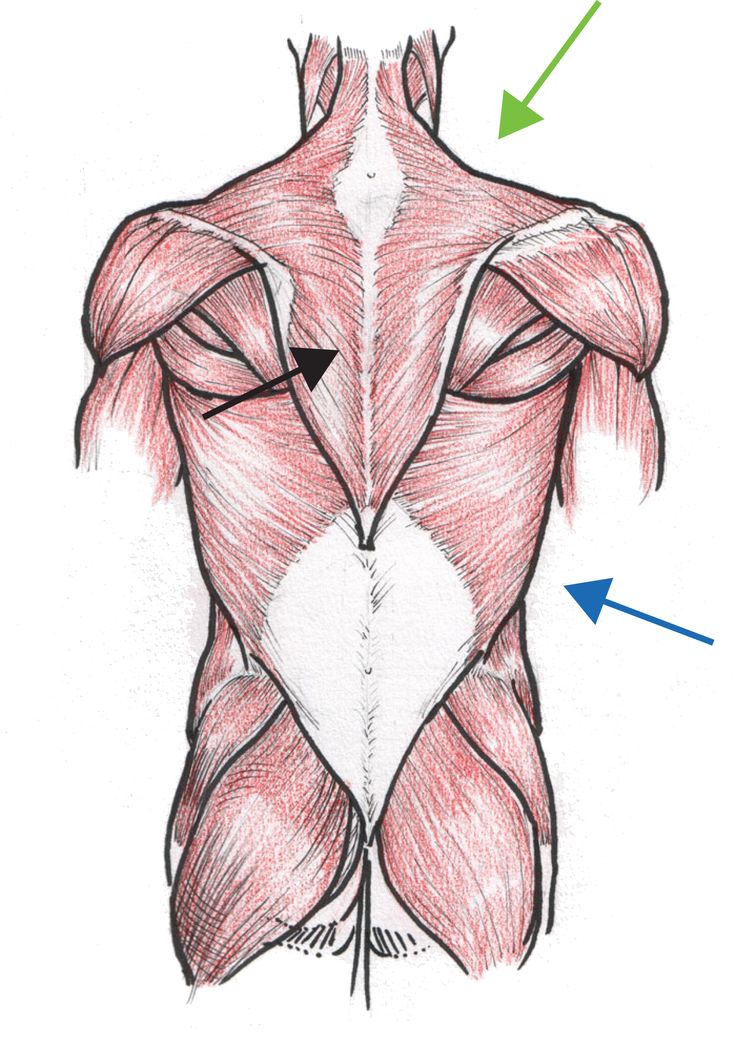 Подчас удается диагностировать не только spina bifida,но и другие аномалии.
Подчас удается диагностировать не только spina bifida,но и другие аномалии.